Das Liposarkom ist ein bösartiger Weichteiltumor, der sich aus Fettgewebszellen entwickelt. Das Liposarkom wächst in der Regel sehr langsam. Die Symptome hängen von der Lokalisation ab: Der Tumor kann z. B. an den Oberschenkeln, am Rücken und im Bauchbereich liegen.

- Hautkrebs: Symptome
- Welche Hautwucherungen sollten Verdacht erregen?
- Ein wenig über Kreuzbeinschmerzen
- Ursachen
- Wie eine CT-Untersuchung mit Kontrastmittel durchgeführt wird
- Kontraindikationen für eine kontrastverstärkte CT-Untersuchung
- Bandscheibenvorfall
- Ursachen für Schmerzen im unteren Rücken
- Liposarkom – Diagnose
- Liposarkom – Behandlung
- Wie lange ist die Wirkungsdauer von Tramadol?
- Wie lange verbleibt die Substanz im Blut?
- Wie lange sie im Urin verbleibt
- Auswirkungen von Tramadol
- Tramadol in Verbindung mit Alkohol
- Psychische Auswirkungen von Tramadol
- Halluzinationen nach Tramadol
- Symptome
- Behandlung
- Kontraindikationen
- Vorbereitung
Hautkrebs: Symptome
Leiter der Abteilung für Onkologie an der Ichilov-Klinik.
Wie erhält man in Israel während eines Coronavirus-Ausbruchs eine Fernbehandlung von Hautkrebs?
Hautkrebs, einschließlich Melanom, lässt sich im Frühstadium sehr gut behandeln. Das Wichtigste ist, die Anzeichen der Pathologie rechtzeitig zu erkennen und mit der Behandlung zu beginnen. Es ist äußerst wichtig, ein neues Wachstum auf der Haut, das möglicherweise bösartig sein könnte, richtig zu erkennen. Die Früherkennung von Hautkrebs kann die Heilungschancen deutlich erhöhen.
Welche Hautwucherungen sollten Verdacht erregen?
Die meisten Muttermale, braunen Flecken und Hautwucherungen sind harmlos – aber nicht immer. Wenn Sie viele Muttermale und Sommersprossen haben, müssen Sie sehr vorsichtig sein, wenn sich die Pigmentierung verändert. Wenn ein Muttermal anfängt zu bluten oder Flüssigkeit austritt.sollten Sie einen Dermatologen aufsuchen.
Auch neue Wucherungen auf der Haut sollten beobachtet werden. Viele Hautkrebse sind im Wesentlichen farblos. Oft handelt es sich um rosafarbene oder perlige Papeln oder schuppige Flecken. Dies sind Anzeichen für primären Krebs und es ist ratsam, sie dem Arzt zu zeigen. Blutende und nässende Hautwucherungen sind besonders besorgniserregend.
Ein wenig über Kreuzbeinschmerzen
Evolutionär gesehen sind Schmerzen im unteren Rückenbereich, einschließlich Kreuzbeinschmerzen, der Preis für die Fähigkeit des Menschen, aufrecht zu gehen und die Arme frei zu haben. Bei einem erwachsenen Menschen ist das Kreuzbein ein ziemlich großer Knochen, der sich fast am unteren Ende der Wirbelsäule, vor dem Steißbein, befindet. Es ist oben mit dem letzten Lendenwirbel und unten mit dem ersten Wirbel des Steißbeins verbunden. Der sakrale Teil der Wirbelsäule befindet sich zwischen den beiden Knochen des großen Beckens.
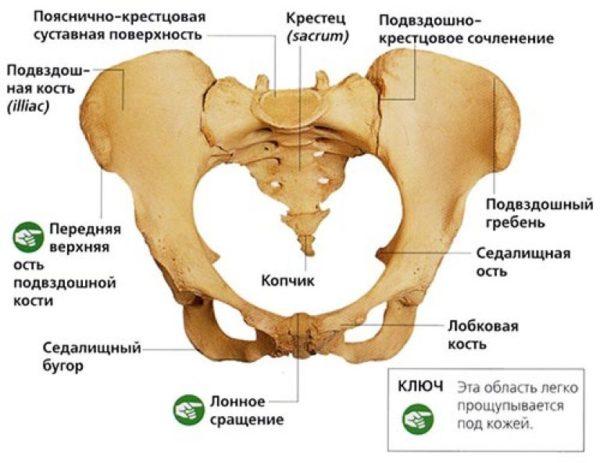
Achtung!!! Wenn der Sakralbereich des Rückens beim Sitzen schmerzt, kann sich die Pathologie, die ihn verursacht hat, aktiv entwickeln und ein Arztbesuch sollte nicht aufgeschoben werden.
Jede Art von Schmerz, ob er chronisch oder akutWenn sie im Bereich des Kreuzbeins auftreten, sollte eine Person jeden Geschlechts, insbesondere Frauen, sofort alarmiert werden. Schmerzen in diesem Teil des Körpers sind nämlich nicht immer ein Zeichen für Probleme mit der Wirbelsäule. Sacrodynie ist eine Art von Schmerz, der auftritt, wenn sich ein pathologischer Prozess in der Beckenregion entwickelt. Es handelt sich also um einen symptomatischen Schmerz, der nicht direkt mit Problemen des Bewegungsapparats zusammenhängt. In jedem Fall ist das Schmerzsyndrom selbst kein eigenständiger Zustand, sondern immer die Folge einer bestimmten Pathologie.
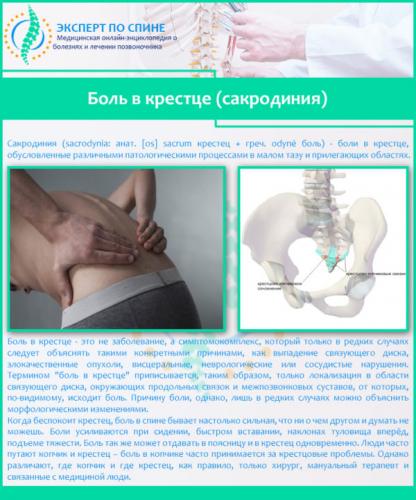
Iliosakralschmerz ist nicht häufig. Es ist jedoch in der Regel recht intensiv und verstärkt sich, wenn man Gewichte hebt, den Körper schnell anhebt oder sich nach vorne beugt. Und dieses Symptom ist selten spezifisch auf eine Wirbelsäulenerkrankung zurückzuführen. Meistens sind Probleme mit anderen Organen die Ursache.
Ursachen
Es gibt viele Ursachen für Schmerzen in der Sakralwirbelsäule. Im Allgemeinen lassen sie sich in zwei Hauptkategorien einteilen: Schmerzen im Zusammenhang mit Wirbelsäulenerkrankungen und Schmerzen aufgrund von Erkrankungen anderer Organe.
Tabelle. Ursachen von Iliosakralschmerzen bei Frauen.
| Krankheiten im Zusammenhang mit der Wirbelsäule | Krankheiten, die mit anderen Organen zusammenhängen |
|---|---|
| Wirbelsäulenerkrankungen, komprimierte Wirbelsäulenwurzeln, Verschiebungen von Wirbeln oder Bandscheiben, Traumata, altersbedingte Veränderungen. | Nierenerkrankungen, gynäkologische Erkrankungen, Stoffwechselstörungen, Muskelverstauchungen oder -zerrungen. |
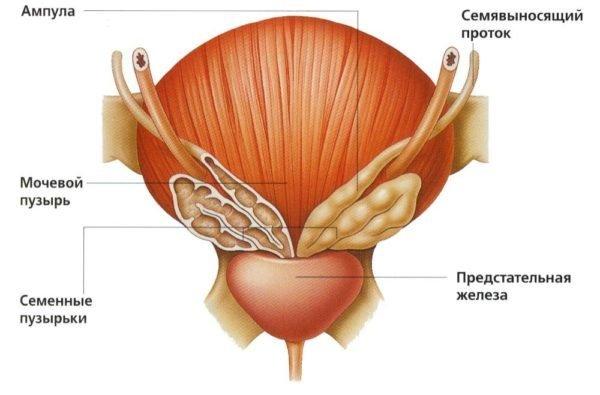
Sakrale Schmerzen können bei beiden Geschlechtern auftreten. Bei Männern stehen sie jedoch häufig in Zusammenhang mit Wirbelsäulen- oder Prostataproblemen, während bei Frauen Iliosakralschmerzen aufgrund einer Reihe anderer Probleme auftreten können.
Wie eine CT-Untersuchung mit Kontrastmittel durchgeführt wird
Abgesehen vom Einführen des Katheters in die Vene ist das Verfahren schmerzfrei.
Moderne Kliniken verwenden die Bolusinjektion des Farbstoffs, bei der der Farbstoff mit Hilfe eines Pumpinjektors automatisch und mit der entsprechenden Geschwindigkeit in die Vene gespritzt wird. Diese Methode bietet optimale Kontrastphasen für verschiedene Ziele und Aufgaben im Gehirn, in den Nieren, der Leber und anderen Organen.
Die dynamische Bolustechnik hat mehrere Vorteile:
- bessere Darstellung der inneren Strukturen;
- geringeres Risiko einer Paravasation (Bruch der Vene und Eindringen des Medikaments in das umliegende Gewebe);
- die Möglichkeit eines schnellen Scannens des gesamten Körpers.
Das kontrastverstärkte CT-Scannen ist ein Standardverfahren:
- der Patient füllt einen Fragebogen aus, um Kontraindikationen zu ermitteln, und wird im Untersuchungsraum eingewiesen;
- der Röntgentechniker legt den Patienten auf den ausziehbaren Tisch und zeigt ihm die Position des Panikknopfes für die Kommunikation mit dem Pflegepersonal
- Die Pflegekraft führt den Katheter in die Vene ein und schließt den Autoinjektor an;
- Auf Anweisung des Bedieners wird eine native Untersuchung durchgeführt;
- Nach der Auswertung der unverstärkten Bilder wählt der Arzt je nach den festgestellten Anomalien die Scanphasen und die entsprechenden Modi aus;
- Nachdem das Kontrastmittel in die Vene gelangt ist, muss eine bestimmte Zeit abgewartet werden, bis sich das Präparat im Gefäßbett ausgebreitet hat;
- Es wird eine weitere Serie von Bildern aufgenommen.
Während der CT-Untersuchung mit Kontrastmittel treten keine Schmerzen auf. Das Pflegepersonal beobachtet den Zustand der Person von einem Nebenraum aus durch das sichere Röntgenglas.
Der Zeitbedarf ist unterschiedlich: Eine kontrastmittelverstärkte CT-Untersuchung der Gelenke dauert beispielsweise 25-30 Minuten, eine CT-Untersuchung der Gallenwege oder eine Urographie etwa eine Stunde.
Kontraindikationen für eine kontrastverstärkte CT-Untersuchung
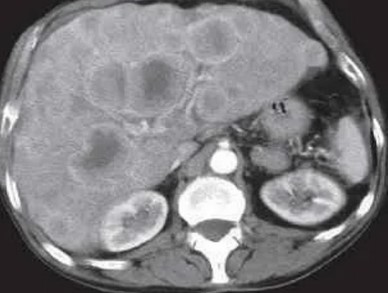
Die CT-Untersuchung ist die führende Untersuchung bei Lebermetastasen
- Schilddrüsenerkrankungen, die mit einer übermäßigen Hormonproduktion einhergehen
- Nierenversagen in jedem Stadium, schwere Herz-Kreislauf-Störungen, Leber;
- Allergie gegen Meeresfrüchte, Jod.
Risikopersonen mit potenziell zu erwartenden Wirkungen – Patienten über 75 Jahre, Patienten mit Gicht, schwerem Asthma bronchiale, multiplen Überempfindlichkeitsreaktionen, akutem Nierenversagen in der Vorgeschichte, Patienten, die nephrotoxische Medikamente einnehmen – benötigen möglicherweise eine besondere Vorbereitung im Krankenhaus.
Vor dem Test darf kein Alkohol konsumiert werden: Ethanol erhöht die nephrotoxische Wirkung.
Die Verwendung eines Indexmedikaments bei Kleinkindern ist in der Krankenhausumgebung zur Beurteilung der Vitalparameter akzeptabel. Eine kontrastverstärkte CT-Untersuchung bei einem Kind kann ambulant durchgeführt werden, sobald das Kind 12 Jahre alt ist, wenn es von einem Arzt überwiesen wurde.
Patienten, die Metformin zur Normalisierung des Blutzuckerspiegels einnehmen, müssen das Medikament 48 Stunden vor der kontrastverstärkten CT-Untersuchung absetzen (in Absprache mit dem Endokrinologen).
Während der Stillzeit sollte die Frau 3-4 Mal Muttermilch geben und eine Dekompression durchführen: Die Schädigung durch den Farbstoff wird nach 10-12 Stunden vollständig neutralisiert sein.
Bandscheibenvorfall
Ein Bandscheibenvorfall ist eine ebenso häufige Ursache, deren klinisches Zeichen Schmerzen im lumbosakralen Bereich des Rückens sind. Die Bandscheibe (innerer Nucleus pulposus) verliert bei längerer Einwirkung und mit zunehmendem Alter ihre Elastizität und Flexibilität.
Bei längerer Belastung (Übergewicht, Trauma, fortschreitende Osteoporose) wird der Faserring der Bandscheibe dünner, und es bilden sich Hohlräume in ihm. Durch diese Schwachstellen im Faserring kann sich der Nucleus pulposus der Bandscheibe bewegen und sogar vorwölben.
Ursachen für Schmerzen im unteren Rücken
Rückenschmerzen sind ein so unspezifisches Symptom, dass sie durch viele verschiedene Ursachen ausgelöst werden können. Je nachdem, wie intensiv und stark die Schmerzen im unteren Rückenbereich sind, ob sie konstant oder intermittierend, primär oder sekundär auftreten, kann es auch eine Ursache geben:
- Osteomyelitis;
- Morbus Bechterew;
- Deformierte Spondylose;
- Wachstumskrankheiten – Skoliose;
- Infektiöse Läsionen der Bandscheiben und Wirbel (Epiduralabszess, Spinal-Tuberkulose, Brucellose);
- Metabolische Knochenerkrankungen – Osteomalazie, Osteoporose;
- Primäre und metastatische Tumore des Rückenmarks, der Wirbel und des Retroperitonealraums;
- Nicht-infektiöse entzündliche Erkrankungen – rheumatoide Arthritis, Reiter-Syndrom, Spondylitis ankylosans;
- Nierentumore;
- Atherosklerose der abdominalen Aorta und ihrer Äste
- Spondyloarthritis;
- Anomalien des Hüftgelenks;
- Epidurale Entzündungen der Wirbelsäule;
- Lumbale Bandscheibenvorwölbung;
- Osteochondrose der Wirbelsäule;
- Akuter Zwischenwirbelvorfall;
- Darmverschluss, atypischer Verlauf einer akuten Appendizitis;
- Urolithiasis;
- Akute Verrenkungen, Wirbelfrakturen;
- Hexenschuss, Ischias;
- Akute Durchblutungsstörungen der Wirbelsäule – Schlaganfall;
- Akute Pyelonephritis.
Irritierende Schmerzen bei bestimmten Erkrankungen der inneren Organe:
- Erkrankungen der Unterleibsorgane. Bei Frauen – entzündliche Prozesse der Gebärmutteranhangsgebilde, Endometriose, Gebärmutterkrebs, Eierstockkrebs, sexuell übertragbare Krankheiten (Chlamydien, Ureaplasmose, Gonorrhoe, Trichomoniasis usw.) Bei Männern – Prostatitis, Prostatakrebs;
- Erkrankungen des Magens, der Bauchspeicheldrüse, des Zwölffingerdarms, der Gallenblase;
- Darmerkrankungen – Divertikulitis, unspezifische Colitis ulcerosa, Darmtumore;
- Nierenerkrankungen – Nierenkolik, Nierensteine;
- Abdominales Aortenaneurysma.
Liposarkom – Diagnose
Patienten mit verschiedenen Arten von Tumoren unter der Haut fragen sich oft, wie man ein Liposarkom diagnostizieren kann. Die Untersuchung allein reicht nicht aus, um die Diagnose zu stellen, da der Tumor einem sicheren Lipom sehr ähnlich ist. Daher verschreibt der Dermatologe in erster Linie eine MRT-Untersuchung, um die Qualität des Tumors zu bestimmen.
Diese Untersuchung ermöglicht u. a. bei Verdacht auf ein Liposarkom, aber die Diagnose muss durch eine histopathologische Untersuchung zum Nachweis von Tumorzellen geklärt werden. Die Histopathologie ermöglicht es vor allem, genau zu bestimmen, ob es sich bei der bei der Untersuchung beschriebenen Läsion um ein Liposarkom oder ein Lipom handelt. Darüber hinaus ermöglicht die mikroskopische Untersuchung die Diagnose eines bestimmten Tumortyps, z. B. von Liposarkomen und Myxoiden.
Die Kenntnis der Art der Läsion ist wichtig, um die Heilungsprognose des Patienten zu bestimmen. Das Material für die histopathologische Untersuchung wird durch eine Biopsie gewonnen.
Liposarkom – Behandlung
Bei der Behandlung des Liposarkoms spielt die Chirurgie eine wichtige Rolle. Patienten, die beispielsweise an der Hüfte an Krebs erkranken, befürchten oft, die gesamte Gliedmaße amputieren zu müssen. Dieses Risiko besteht leider, aber Amputationen werden in der Regel nur dann durchgeführt, wenn dies die letzte mögliche Lösung ist. Wenn dies möglich ist, werden zunächst konservative Behandlungen in Betracht gezogen.
Bei der Behandlung dieser Läsionen geht es vor allem darum, sie vollständig zu entfernen und dabei die Reserven an gesundem Gewebe zu erhalten.
Neben der Operation werden auch Strahlen- und Chemotherapie eingesetzt. Diese sind vor allem dann sinnvoll, wenn der bestehende Krebs des Patienten in wichtige Strukturen wie große Blutgefäße eingedrungen ist, so dass eine vollständige Entfernung des Tumors nicht möglich ist. In diesem Fall ist die Strahlentherapie wirksam. Wenn der Patient mehrere Metastasen gebildet hat, wird die Chemotherapie zur Hauptbehandlung.
Wie lange ist die Wirkungsdauer von Tramadol?
Die Halbwertszeit des Medikaments beträgt 6-7 Stunden. Der Wirkstoff wird nach 3 Tagen aus dem Körper ausgeschieden. Der größte Teil der Substanz (etwa 90 %) wird über die Nieren ausgeschieden; 10 % werden über den Magen-Darm-Trakt ausgeschieden.
Wie lange verbleibt die Substanz im Blut?
Die giftige Substanz kann innerhalb von 1-2 Tagen im Blut nachgewiesen werden.
Wie lange sie im Urin verbleibt
Die Metaboliten der Droge können bis zu drei Tage lang im Urin verbleiben. Es wird ein umfassendes Entgiftungsprogramm eingeleitet, um die Ausscheidung der Droge aus dem Körper zu beschleunigen.

Auswirkungen von Tramadol
Tramadol hat zahlreiche Nebenwirkungen, die eine ernsthafte Bedrohung für das Leben und die Gesundheit des Menschen darstellen. Es handelt sich um ein starkes Medikament, dessen langfristige Einnahme streng verboten ist.
Tramadol in Verbindung mit Alkohol
Die Einnahme von Tramadol und ähnlichen analgetischen Opioiden zusammen mit Alkohol ist streng kontraindiziert. Andernfalls kommt es zu schweren Vergiftungserscheinungen, die zu Gelbsucht führen. Alkohol in Kombination mit dem Wirkstoff verursacht eine Atemdepression. Dieser Zustand stellt eine ernsthafte Bedrohung für das Leben und die Gesundheit des Menschen dar. Unregelmäßige und unterbrochene Atemzüge können zum Tod des Patienten führen.
Psychische Auswirkungen von Tramadol
Tramadol hat schwerwiegende Nebenwirkungen auf die Psyche. Die langfristige Einnahme des narkotischen Schmerzmittels führt zur Abhängigkeit, nicht nur körperlich, sondern auch psychisch. Die süchtige Person beginnt, Tramadol als wichtigstes Beruhigungsmittel zu betrachten, und das Spektrum der Interessen wird allmählich eingeschränkt.
Die Abhängigkeit verursacht psychische Reaktionen wie:
- Schwere Depression;
- Schizophrenie;
- Angstzustände;
- Schlafstörungen;
- Selbstmordversuche;
- Entwicklung von Persönlichkeitsstörungen.
Wer arzneimittelsüchtig geworden ist, kämpft für den Rest seines Lebens mit dem Drang zum Drogenkonsum. Verzicht auf den irrationalen Gebrauch von Arzneimitteln: Flüchtige Schwäche und Hoffnung auf Glück führen zu irreversiblen Veränderungen der körperlichen und geistigen Gesundheit.
Halluzinationen nach Tramadol
Nach Angaben ehemaliger Drogenabhängiger führt die systematische Einnahme von Tramadol zur Entwicklung von Halluzinationen. Oft sieht die Person während der Anfälle schreckliche Dinge, die Panik auslösen. Manchmal führen solche Anfälle zu irreversiblen Folgen: Der Süchtige ist in der Lage, einen unbewussten Selbstmordversuch zu unternehmen, er fügt sich selbst schwere Verletzungen zu. Infolgedessen kann die Person in einem ernsten Zustand in einem psychiatrischen Krankenhaus oder auf einer Intensivstation landen.
Symptome
Das Erythema annulare verursacht je nach seiner klinischen Form unterschiedliche Symptome. Wir beschreiben einige dieser Symptome.
- Erythema multiforme – Als Reaktion auf einen allergischen Stoff (Lebensmittel, Arzneimittel). Die Flecken sind rot, es gibt keine Abschuppung und der Verlauf ist recht mild (die Läsionen verschwinden innerhalb weniger Tage). Persistierende Erytheme sind im Gegensatz zu einfachen Erythemen lang anhaltend.
- Schuppende Form – Ein entstehender roter Fleck beginnt sich bald zu schälen. Im Zentrum der Rötung ist eine gewisse Pigmentierung sichtbar, die Farbe verblasst allmählich. Die Flecken erreichen eine beachtliche Größe von bis zu 20 cm. Die Läsion bleibt im Zentrum weitgehend unverändert und wächst in der Peripherie. Die Entwicklung dieser Form kann mehrere Monate dauern. Nachdem der Ausschlag abgeklungen ist, ist die Haut pigmentiert. Häufig treten Rezidive auf, und im Laufe der Jahre bilden sich seltsame Muster (hyperpigmentierte Flecken) auf der Haut. Die Ursache für die psoriatische Form sind häufig Helmintheninfektionen und Tumore.
- Erythema darius centrifugalis – Erythema annulare – Die Ätiologie ist unklar (virale, bakterielle und pilzliche Erreger können jedoch nicht ausgeschlossen werden). Es ist durch das Auftreten zahlreicher kleiner rosafarbener Flecken gekennzeichnet, die sich leicht über die Haut erheben. Die Flecken neigen dazu, sich zu vergrößern und ihre Form zu verändern. Ein charakteristisches Merkmal des Erythema darius ist die kreisförmige Form der Läsionen. Sie treten hauptsächlich am Rumpf auf, seltener im Gesicht.
- Eine andere Form des zentrifugalen ringförmigen Erythems ist eine seltene Form des Lupus, einer Autoimmunerkrankung. Die Rötung scheint sich von der Gesichtsmitte zu den Rändern hin auszubreiten, ohne dass es zu körperlichen Beschwerden kommt. Sie tritt als eigenständige Erkrankung (Erythema Bietta der Ringe) oder als Symptom einer anderen Krankheit auf.
Hauptsymptome des Erythema annulare
- Gekennzeichnet durch rosa oder rote Flecken auf der Haut.
- Das Erythem in der Mitte hat eine fast normale Farbe oder kann blass sein.
- Juckreiz ist nicht immer vorhanden, der manchmal brennend sein kann.
- Bauch, Flanken, Arme und manchmal das Gesicht (Wangen).
- Die Flecken können recht schnell wachsen, bis zu 20 cm im Durchmesser. Befinden sich mehrere Flecken in unmittelbarer Nähe zueinander, kommt es zur Koaleszenz.
- Sie heben sich dann leicht von der Haut ab.
- Mit der Zeit bildet sich auf dem Körper ein ‚Muster‘ aus alten und neuen Läsionen.
- Beim Girlandentyp erscheinen die Flecken nur für kurze Zeit, beim vesikulären Typ (Bläschen sind kleine Blasen) erscheinen sie sofort und verschwinden ebenso schnell, beim exfoliativen Typ schälen sich die Flecken nach außen hin ab.
Behandlung
Eine korrekte Diagnose zu stellen, ist keine leichte Aufgabe. Daher verschreibt der Arzt eine Reihe von Methoden, um die Form der Krankheit zu klären und zu bestätigen. Bevor die Diagnose gestellt wird, wird eine Untersuchung der betroffenen Stelle durchgeführt und der Patient befragt.
- Blutuntersuchungen;
- serologische Methoden – diese zeigen das Vorhandensein und die Menge von Antikörpern gegen die bakterielle/virale Quelle der Krankheit an;
- Allergietests – damit lässt sich feststellen, ob ein Allergen vorhanden ist;
- Wenn die Flecken Flüssigkeit (Exsudat) absondern, wird diese zur Untersuchung entnommen;
- Abgrenzung zu symptomatisch ähnlichen Erkrankungen: Toxodermie, Mycosis fungoides, Lupus, Lepra.
Der Erfolg der Behandlung hängt von der Möglichkeit ab, die Ursache des Erythema annulare zu beseitigen. Zu diesem Zweck verschreibt der Arzt die folgenden systemischen Arzneimittel:
- Medikamente zur Behandlung der Grunderkrankung (antimikrobielle Medikamente);
- Hyposensibilisatoren – sie werden bei der Behandlung von Hautkrankheiten eingesetzt und verringern die Empfindlichkeit gegenüber dem Allergieerreger. Zu dieser Gruppe gehören Zubereitungen von Kalzium- und Natriumthiosulfat;
- Antiallergika – lindern Juckreiz und schälende Hautstellen;
- Zytostatika – verlangsamen das Tumorwachstum und lindern die Symptome von Autoimmunkrankheiten;
- Helminthiasis-Behandlung – wird Menschen verschrieben, bei denen Würmer diagnostiziert wurden. Manchmal ist mehr als eine Behandlung erforderlich, um die Würmer loszuwerden;
- Glukokortikoide – hormonelle Steroide mit breitem Wirkungsspektrum, die dazu beitragen, die Krankheitssymptome schnell zu beseitigen, und die entzündungshemmend, antiallergisch und immunregulierend wirken.
Die oben genannten Arzneimittelgruppen werden oral verabreicht und sollen sowohl die zugrunde liegende Ursache der Krankheit als auch die äußeren Symptome auf der Haut behandeln. Die Behandlung des Erythema annulare umfasst auch Medikamente, die topisch auf die betroffenen Hautstellen aufgetragen werden:
- Antihistaminische Salben, Gele und Cremes – lindern Juckreiz und Rötungen und sind sehr wirksam bei allergischem Erythema annulare;
- zinkhaltige Salben – helfen, Juckreiz, Schuppenbildung und Entzündungen zu lindern;
- Steroidsalben und -cremes – verlangsamen das Wachstum der Flecken, verringern ihr äußeres Erscheinungsbild (Juckreiz) und verbessern das Hautbild.
Kontraindikationen
Die Röntgenuntersuchung ist eine Untersuchung, für die es nur wenige Kontraindikationen gibt. Das größte potenzielle Risiko sind die Röntgenstrahlen, die schädliche Auswirkungen auf den Körper haben können. Aber auch im Alltag lässt sich eine Strahlenbelastung nicht völlig vermeiden – wir müssen mit der Strahlung von Geräten in unserer Umgebung, dem Magnetfeld der Erde und der kosmischen Strahlung aus dem Weltraum umgehen. Es gibt Werte, die für den Menschen als bedingt sicher gelten. Bei einer Röntgenuntersuchung weiß der Arzt, welche Strahlendosis der Patient erhält, und stellt sicher, dass sie einen sicheren Wert nicht überschreitet. Es gibt keinen Grund, sich über die möglichen Gefahren von Röntgenstrahlen Sorgen zu machen – mehrere Dutzend Röntgenaufnahmen können bei Erwachsenen und drei bei Kindern pro Jahr gemacht werden. Dabei werden jedoch alte, analoge Geräte verwendet. Moderne medizinische Zentren sind mit neuen digitalen Kameras ausgestattet, die weniger Strahlung abgeben. Daher kann die Untersuchung keinen Schaden anrichten. Eine Behandlung ohne genaue Diagnose und Verständnis des Problems kann den Zustand nur verschlimmern.
Vor allem Schwangere und Kinder unter 14 Jahren müssen vorsichtig sein. Bei Knochenbrüchen und anderen Notfällen werden Röntgenaufnahmen jedoch nach dem Ermessen des Arztes durchgeführt. Zum Schutz der inneren Organe des Bauches und des Brustkorbes wird eine Schutzschürze getragen.
Vorbereitung
Röntgenaufnahmen der Füße können ohne jegliche Vorbereitung durchgeführt werden. Es reicht aus, die Schuhe und gegebenenfalls den Schmuck an der Untersuchungsstelle auszuziehen.
Fußröntgenaufnahmen werden in der Regel in zwei Projektionen durchgeführt:
- Einfach – diese wird bei verschiedenen Knochen- und Gelenkerkrankungen und Verletzungen durchgeführt. Der Fuß wird direkt auf die Aufnahmevorrichtung der Kamera gelegt. Auf einem solchen Bild sind die Fersen- und Fußwurzelknochen, der untere Teil des Schienbeins und das Sprunggelenk deutlich zu erkennen.
- Seitlich – auf dieser Aufnahme sind neben Verformungen, Brüchen und pathologischen Veränderungen auch der Längsplattfuß zu sehen. Der Patient dreht das Bein seitlich zur Kamera.
Die Röntgenaufnahme des Fußes in Schrägprojektion – in einem Winkel von 45 0 – wird seltener verwendet. Sie ist aussagekräftig bei der Diagnose des Vorfußes, der möglicherweise nicht im Bildbereich der geraden oder seitlichen Projektion liegt.
Röntgenuntersuchungen des Fußes in zwei Projektionen finden im Liegen oder Sitzen statt. Das Bein wird festgehalten, um Bewegungen und unscharfe Bilder zu vermeiden.
Je nach der vermuteten Diagnose kann der Arzt auch eine Röntgenaufnahme unter Belastung empfehlen. In diesem Fall wird ebenfalls eine Röntgenaufnahme des Fußes in 2 Projektionen angefertigt, allerdings im Stehen und mit dem Körpergewicht nach unten gedrückt. Die Röntgenaufnahme unter Belastung ist bei Plattfüßen am aussagekräftigsten und ermöglicht es, die Art und den Grad der Deformität sowie die Dynamik des Verlaufs zu beurteilen.
Die Bilder werden von einem Radiologen ausgewertet, der einen schriftlichen Bericht mit einer Beschreibung der festgestellten Anomalien und ihrer Merkmale (Lage, Größe, Struktur) erstellt.
Sie können einen Antrag stellen, indem Sie die Abteilung in Ihrer Stadt auswählen
Lesen Sie mehr:- Außenknöchel des rechten Schienbeins.
- Vorderer Unterschenkelbereich.
- Fußmuster.
- Knöchelband an der Ferse.
- Fersenbein menschliche Anatomie Foto und Beschreibung.
- Foto des Beins einer Person mit einer Beschreibung.
- Die Struktur des menschlichen Fußes und Krankheiten.
- Fuß von phot.
