In kompensierten oder subkompensierten Fällen wird eine konservative Behandlung durchgeführt. Das wichtigste antimikrobielle Mittel wird je nach dem festgestellten Infektionserreger ausgewählt. Die Therapie der bakteriellen Tonsillitis basiert auf der Verwendung von Penicillinen, Makroliden und Cephalosporinen. Handelt es sich um eine Viruserkrankung, werden antivirale Medikamente verschrieben. Im Falle einer Sekundärinfektion wird zusätzlich eine Antibiotikatherapie durchgeführt. Wurde die Infektion durch Pilze verursacht, werden Antimykotika eingesetzt.

- Wie Anästhesie und Narkose funktionieren: Mythen, Bedenken, Nebenwirkungen
- Dauer der Rehabilitation
- Allgemeine Grundsätze der Rehabilitation
- Methodik zur Diagnose von Verstauchungen
- Was kann ein Unfallchirurg tun?
- Behandlung und Rehabilitation
- Symptome einer Knieinstabilität
- Osteoarthritis und Instabilität des Kniegelenks
- Ursachen der Laryngitis
- Akute Laryngitis
- Chronische Laryngitis
- Laryngitis bei Kindern
- Vorteile der Behandlungsblöcke.
- Arten von therapeutischen und diagnostischen Blockaden
- Topisch
- Segmental
- Vertebral
- Wirbelsäulenblockaden
- Chirurgische Behandlung
- Komplikationen
Wie Anästhesie und Narkose funktionieren: Mythen, Bedenken, Nebenwirkungen
Nein, das sind zwei verschiedene Dinge. Die Anästhesie ist ein Zustand, in den der Patient von Ärzten versetzt wird. Ziel ist es, den Patienten bewusstlos zu machen, d. h. einzuschlafen, so dass sich die Skelettmuskulatur entspannt und die Anästhesie eintritt.
Die Anästhesie ist ein Teil der Narkose, bei der der Patient sein Schmerzempfinden verliert. Und je nachdem, welche Inhaltsstoffe verwendet werden, kann der Prozess variieren. So wirken beispielsweise Opiat-Analgetika – das bekannte Morphin – an den entsprechenden Rezeptoren im Körper und blockieren die Schmerzreaktion. Lokalanästhetika, wie z. B. Lidocain, blockieren reversibel die Erregungsleitung des Nervs, in dessen Nähe sie injiziert werden.
Welche Arten der Anästhesie gibt es?
Eine der häufigsten Anästhesieformen ist die intravenöse Anästhesie. Sie wird in der Regel bei Kurzzeitoperationen (nicht länger als eine halbe Stunde) eingesetzt. Dem Patienten wird eine Reihe von Substanzen intravenös verabreicht, z. B. Hypnotika (um Schläfrigkeit zu erzeugen). Diese können mit Schmerzmitteln kombiniert werden, wobei häufig narkotische Schmerzmittel verwendet werden, die einerseits betäuben und andererseits die sedierende Wirkung verstärken.
Bei längeren Operationen wird in der Regel eine endotracheale Anästhesie durchgeführt. Die Anästhetika liegen in gasförmiger Form vor und werden über einen speziellen Schlauch in den Körper injiziert. Das Medikament gelangt über die Lunge in das Blut und von dort in das zentrale Nervensystem, wodurch der Schlaf eingeleitet wird. Eines der ältesten und immer noch gebräuchlichsten gasförmigen Anästhetika ist Distickstoffoxid (Lachgas). Es wird dem Gerät in der Regel aus speziellen Flaschen zugeführt. Der Vorteil dieser Art der Anästhesie besteht darin, dass sie vollständig kontrollierbar und relativ sicher ist; die Person ist völlig entspannt, so dass der Chirurg alle komplexen Eingriffe vornehmen kann.
Die modernen Gasanästhetika sind flüchtige Flüssigkeiten. Im Anästhesiegerät werden sie in einen Verdampfer gegossen, ein spezielles Gerät, das das Medikament dosiert an den Patienten abgibt. Dieser Vorgang wird vom Anästhesisten kontrolliert. Je nach Operation können die Ärzte auch eine Kombination der beiden Mittel verwenden.
Eine Alternative zur Spinalanästhesie kann die Epiduralanästhesie sein, bei der ein Lokalanästhetikum über einen speziellen Katheter in den Epiduralraum der Wirbelsäule injiziert wird. Je nach Art des Eingriffs (Brust- oder Bauchhöhle) bestimmt der Anästhesist, wo das Mittel verabreicht wird. Der Anästhesist kann nicht nur das Lokalanästhetikum verabreichen, sondern auch ein opioides Analgetikum, um die Wirkung des Anästhetikums im Epiduralraum zu verstärken. Manchmal kann der Epiduralkatheter auf Wunsch des Patienten für eine gewisse Zeit in der Anästhesie verbleiben (so genannte erweiterte Epiduralanästhesie).
Komplexere und größere Eingriffe erfordern immer eine langwierige Vorbereitung durch den Anästhesisten – das Legen eines zentralen Venenkatheters, die Verabreichung einer Infusionstherapie, die Korrektur der Blutgerinnung und anderer wichtiger Parameter. Es ist auch wichtig zu wissen, ob es sich um einen Notfalleingriff oder einen Wahleingriff handelt.
Können Sie mir mehr über den Unterschied zwischen Spinalanästhesie und Epiduralanästhesie sagen?
Bei der Spinalanästhesie wird das Medikament im Lendenbereich in den Subarachnoidalraum (den mit Liquor gefüllten Hohlraum zwischen der weichen Membran des Rückenmarks und der Arachnoidea) injiziert. Dies ist in der Regel auf einige wenige Injektionen beschränkt. Auf diese Weise werden die Weichteile über der Injektionsstelle betäubt und das Medikament direkt unter die Dura injiziert. Diese Anästhesie hält zwischen zwei und sechs Stunden an und ist technisch einfacher zu handhaben.
Bei der Epiduralanästhesie wird das Medikament in den Raum zwischen der Dura und der Knochenhaut des Wirbels injiziert, der Bindegewebe und Venengeflechte enthält. Dieser Raum liegt näher an der Haut als das Rückenmark. Die Anästhesie wird auf jeder Ebene der Wirbelsäule durchgeführt. Sie gilt als eine technisch schwierigere Manipulation.
Ich habe gelesen, dass eine Epiduralanästhesie zu Lähmungen führen kann.
Das ist eine weit verbreitete Befürchtung, aber Anästhesisten versichern mir, dass dies heute praktisch ausgeschlossen ist. Eine solche Komplikation kann postoperativ aufgrund einer unsachgemäßen Katheterpflege auftreten, was zu einer eitrigen Epididymitis führt, die neurologische Symptome mit Funktionsverlusten in den unteren Gliedmaßen verursacht. Oder durch unsachgemäße Maßnahmen des Anästhesisten, wenn die Epiduralanästhesie hoch oben durchgeführt wird (es besteht die Gefahr einer unbeabsichtigten Verletzung des Rückenmarks). In den meisten Fällen ist eine Epiduralanästhesie jedoch nur mit Kopfschmerzen verbunden, die einige Tage nach dem Eingriff auftreten.
Dauer der Rehabilitation
‚Es gibt ein wirksames und kostengünstiges Mittel gegen Gelenkschmerzen. ‚ .
Die Dauer der Rehabilitationsphase hängt von der Art der Verletzung ab. Bänder sind bindegewebige Bänder, die die Knochen miteinander verbinden und dazu dienen, das Gelenk zu stärken und die Bewegung im Knie zu führen oder einzuschränken. Wenn sie teilweise gerissen sind, werden konservative Behandlungsmethoden angewandt, während bei einer vollständigen Ablösung von der Knochenbasis eine chirurgische Behandlung zum Einsatz kommt. Manchmal reißt ein Stück Knochen zusammen mit dem Band ab, was die Behandlung erheblich erschwert und eine lange Rehabilitationsphase erfordert.
Bei kleineren Verletzungen wird für etwa 20 Tage ein Gipsverband angelegt, während das Knie älterer Menschen häufig mit Orthesen ruhig gestellt wird.
Die Rehabilitation dauert zwischen 1,5 und 3 Monaten, je nach den Eigenschaften des Körpers. Auch das Alter der Person spielt eine Rolle:
- Bei jungen Menschen laufen die Regenerationsprozesse in den Gelenken viel schneller ab, sie erhalten ausreichend Nährstoffe für alle biochemischen Reaktionen;
- Die Bänder älterer Patienten regenerieren sich langsamer, weil die Produktion von Kollagen, dem Baustoff aller Bindegewebsstrukturen, mit dem Alter abnimmt.
Wenn sich die Bänder vollständig vom Knochen lösen, sind die Patienten für eine plastische oder chirurgische Reparatur geeignet. In diesem Fall beträgt die Rehabilitationszeit zwischen 4 und 6 Monaten.
Bänderrekonstruktion im Knie.
Wenn keine Kontraindikationen vorliegen, werden die Patienten an einen Physiotherapeuten überwiesen, der sie nach der Ruhigstellung einer physikalischen Therapie unterzieht. Der Physiotherapeut wird eine Reihe von Übungen entwickeln, um ein starkes Muskelkorsett aufzubauen. So wird sichergestellt, dass das Knie nicht unnötig belastet wird und die Bänder richtig heilen können. Der Zustand der Skelettmuskulatur ist entscheidend für die Funktion des Gelenks. Ist sie geschwächt, fällt die gesamte Last der Bewegung auf das Knie, was zu einer raschen Zerstörung des Knorpelgewebes an den Knochenköpfen führt. Durch die Ruhigstellung kontrahieren die Muskeln über einen längeren Zeitraum nicht, was zu Atrophie und der Entwicklung einer posttraumatischen Gonarthrose führen kann. Rehabilitationsärzte weisen darauf hin, dass 2 Wochen für den Verlust des Muskelvolumens ausreichend sind.
Allgemeine Grundsätze der Rehabilitation
Pharmakologische Medikamente (NSAIDs, Muskelrelaxantien, Glukokortikosteroide) beseitigen die Entzündungssymptome, so dass ihr Einsatz schnell überflüssig wird. Die folgenden Medikamente sollten jedoch während der gesamten Rehabilitationsphase eingenommen werden:
- Ausgewogene Vitamin- und Mikronährstoffkomplexe – Vitrum, Centrum, Selmevit, Multitabs, Complivit. Die B-Vitamine, die Spurenelemente Kupfer, Schwefel, Eisen, Molybdän, Kalzium und Phosphor sind für die schnelle Wiederherstellung der Integrität der gerissenen Bänder unerlässlich. Fischöl, das reich an mehrfach ungesättigten Fettsäuren (Omega-3, Omega-6) und fettlöslichen Vitaminen ist, sollte in das Behandlungsschema aufgenommen werden;
- Chondroprotektoren – Teraflex, Structum, Chondroxid, Arthra, Chondroitin-Acos. Die einzige Gruppe von Arzneimitteln, deren Wirkstoffe beschädigte Knorpel, Knochen und Bindegewebe reparieren. Nach einer Woche der Anwendung, beginnen chondroprotectors eine entzündungshemmende, schmerzstillende Wirkung haben;
- Salben mit Wärmewirkung – Skipidarnaya, Apisartron, Viprosal. In den ersten 2-3 Wochen der Rehabilitation verwendet, um die Mikrozirkulation zu verbessern, Regeneration der kleinen Blutgefäße während der Verletzung beschädigt.
Sobald der Entzündungsprozess abgeklungen ist, kann der Patient mit physiotherapeutischen Behandlungen behandelt werden. Dazu gehören UHF-Therapie, Lasertherapie, Magnettherapie, Elektrophorese mit Kalziumlösungen, Anästhetika und Analgetika. Obwohl verschiedene physikalische Wirkstoffe (elektrische Impulse, Wärme, Magnetfelder) auf das Kniegelenk einwirken, ist das Ziel aller Behandlungsmaßnahmen die Verbesserung der Blutzirkulation. Die Ausscheidung von End- und Zwischenprodukten des Entzündungsprozesses wird normalisiert und der Mangel an Nährstoffen und bioaktiven Substanzen wird beseitigt. Die Regeneration der Bänder wird deutlich beschleunigt und die Wahrscheinlichkeit von vernarbten Bindegewebsstrukturen wird verringert.
Methodik zur Diagnose von Verstauchungen
Bereits anhand der oben genannten Symptome kann ein qualifizierter Traumatologe die Diagnose einer Verstauchung stellen. Die Diagnose kann sich jedoch nicht auf eine objektive Untersuchung des Beins beschränken:
- Um das Risiko eines Bruchs oder einer Fraktur auszuschließen, ist eine Röntgenuntersuchung des Beins zwingend erforderlich;
- Eine Ultraschalluntersuchung des geschädigten Gelenks kann notwendig sein, um das Ausmaß der Verrenkung festzustellen;
- Manchmal wird eine MRT-Untersuchung durchgeführt (wenn die Behandlung des Beins verzögert wurde und die Schmerzen anhalten, sollten die Bänder auf gerissene Nervenfasern untersucht werden).
Es gibt 3 Schweregrade der Verrenkung. Bei Grad eins ist das Hauptsymptom der Schmerz, es dürfen keine Prellungen, Schwellungen oder andere Anzeichen vorhanden sein. Grad zwei ist durch Bewegungseinschränkungen und sichtbare Anzeichen einer Bänderzerrung gekennzeichnet. Grad drei schließt einen invasiven Eingriff nicht aus (wenn eine Fraktur oder eine Knochenabsplitterung vorliegt).
Was kann ein Unfallchirurg tun?

Bei einer Verstauchung beschränkt sich die Behandlung in der Regel auf konservative Methoden.
Auf Stufe I sollten die Schmerzen im Bein behandelt werden. In diesem Stadium ist eine sofortige Linderung wichtig – das verletzte Bein sollte in Ruhe gehalten, über dem Körper gelagert und die Bänder mit etwas Kühle behandelt werden.
- Stufe II ist Bettruhe, minimale körperliche Belastung des Beins und eventuell die Anwendung von Schmerzsalben und entzündungshemmenden Medikamenten. Eventuell ist ein Verband oder eine Schiene (Zeh) erforderlich.
- Stufe III – Unterstützung des beschädigten Bandes. In den ersten Tagen nach einer Verstauchung dürfen diese Methoden nicht angewendet werden, aber nach 4-5 Tagen sind Fußmassage, Physiotherapie, Entspannungstherapie, Aquatherapie und LoF möglich.
Die Heilung von Verstauchungen dauert lange – bis zu 3-5 Wochen. Bei anhaltenden Schmerzen im Bein sind Injektionen mit NSAIDs und Betäubungsmitteln möglich. Die Praxis zeigt, dass Bänderverstauchungen der Großzehe und des Hüftgelenks am schmerzhaftesten sind. Die Bänder im Knie brauchen am längsten, um zu heilen. Bei ihnen ist es wichtig, das Fortschreiten der Entzündung des Bindegewebes im Bein zu verhindern.
Behandlung und Rehabilitation
Verletzungen des Kniegelenks werden konservativ behandelt:
- Ruhigstellung des verletzten Knies;
- symptomatische medikamentöse Therapie zur Linderung von Entzündung und Schmerzen;
- Schonung für 6-8 Wochen;
- Physiotherapie zur Regeneration des Gewebes und zur Anregung der notwendigen Stoffwechselprozesse.
Nach dem Gutachten des Arztes werden dem Patienten Massagen, therapeutische Übungen und andere Behandlungen verordnet, die nicht das Risiko bergen, das rekonstruierte Knie zu beschädigen.
Wenn die Diagnose eine Fraktur der Kniescheibe mit komplexer Verschiebung, einen vollständigen Riss des Meniskus und der Bänder sowie eine Blockade der Gelenkkapsel ergibt, ist ein chirurgischer Eingriff mit einem längeren und komplizierteren Rehabilitationspfad erforderlich.
Die Knie erholen sich nur sehr langsam, und jeder Fehler im Rehabilitationsprozess kann schwerwiegende Folgen haben. Am wichtigsten ist es, das verletzte Bein mindestens zwei Monate lang nicht zu belasten. Wenn Sie sich fortbewegen, benutzen Sie am besten einen Stock oder eine Gehhilfe, um das verletzte Bein nicht unnötig zu belasten.
Mit dem Training sollten Sie erst nach Rücksprache mit Ihrem Arzt beginnen. Jede Übung, die das verletzte Bein belastet, sollte für mehrere Monate vermieden werden. Wenn alle Regeln befolgt werden, kann eine vollständige Genesung innerhalb von 6-9 Monaten erreicht werden. Bei einer Sportverletzung im Kniebereich ist es wichtig, so schnell wie möglich eine professionelle Diagnose zu erhalten, damit keine chronischen Prozesse im Kniegelenk entstehen und eine rechtzeitige Behandlung erfolgt.
Vereinbaren Sie einen Termin
Vereinbaren Sie einen Termin und besuchen Sie unsere Klinik für eine professionelle Untersuchung
Symptome einer Knieinstabilität
Folgende Symptome können Sie bei einer Knieinstabilität erkennen
- Ein Gefühl der Lockerheit im Knie, wenn Sie es bewegen.
- Das Gefühl, dass etwas im Kniegelenk ‚klebt‘ und ‚blockiert‘.
- Das Knie sieht geschwollen und geschwollen aus; dies ist ein Dauerzustand.
- Deformität des Knies: Valgus (X-Fuß) oder Varus (O-Fuß).
Osteoarthritis und Instabilität des Kniegelenks
Im Jahr 2017 stellten japanische Forscher eine sehr interessante Hypothese auf, wonach die Instabilität des Kniegelenks die Ursache für Arthrose sein könnte. Nach dieser Hypothese ist Arthrose das Ergebnis einer ‚Abnutzung‘ des Kniegelenks, die sich durch die Ansammlung anormaler Belastungen bei anormalen Bewegungen entwickelt. Dies führt zur Bildung von Osteophyten und zur Abnutzung des Knorpels im Kniegelenk.
Die Forscher stellten sich die Frage: Warum verliert das Knie überhaupt an Stabilität? Mit zunehmendem Alter kommt es zu einem Abbau von Knochen und Knorpel, auch an den Kondylen des Kniegelenks – den Knochenformationen, die eine übermäßige Streckung und Beugung des Knies begrenzen. Mit der Degeneration der Kondylen entwickelt sich eine Hypermobilität des Gelenks, ebenso wie eine Degeneration des Meniskus. Der knorpelige Überzug des Meniskus hat jedoch eine dämpfende Funktion. Ist diese Dämpfung reduziert, beginnt der Gelenkknorpel, der die Gelenkflächen bedeckt, zu zerfallen.
All dies bedeutet, dass eine rechtzeitige Behandlung der Knieinstabilität ein wirksames Mittel sein kann, um das Fortschreiten der Osteoarthritis zu verhindern. Die Stabilisierung des Knies verringert die Freisetzung von entzündungsfördernden Zytokinen, die chronische Entzündungen verursachen. Insgesamt wird durch die Verringerung der Knieinstabilität auch der aggressive Knorpelverschleiß reduziert.
- Die Instabilität des Knies erhöht das Verletzungsrisiko erheblich. Daher sollte bei den ersten Anzeichen dieser Erkrankung unbedingt ein Arzt aufgesucht werden. Erstens müssen das Ausmaß des Problems und mögliche Ursachen ermittelt werden. Zweitens kann der Arzt Ihnen helfen, Übungen zur Stabilisierung des Kniegelenks auszuwählen.
- Die Ärzte betonen, dass die Stabilität des Kniegelenks durch die koordinierte Arbeit aller Bänder und Muskeln gewährleistet wird. Das bedeutet, dass eine chirurgische Entfernung des Meniskus das Gelenk nicht stabiler macht, so dass eine chirurgische Behandlung eine extreme Option darstellt.
Ursachen der Laryngitis
Akute Laryngitis
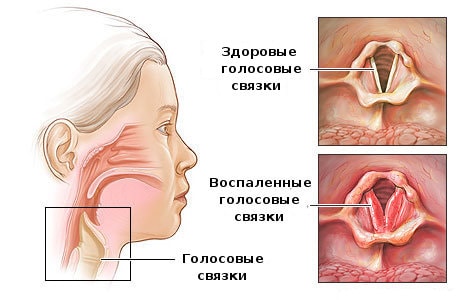
In den meisten Fällen ist die akute Laryngitis auf eine Virusinfektion zurückzuführen. Sie tritt daher selten isoliert auf. Die Kehlkopfentzündung geht meist mit Schnupfen (Katarrh) und Rachenentzündung (Pharyngitis) einher. Dort entwickelt sich die Infektion, die dann auf den Kehlkopf übergreift. Laryngitis kann durch SARS, das Influenzavirus und schwerere Krankheiten wie Masern verursacht werden.
Zu den Faktoren, die zu einer akuten Laryngitis beitragen, gehören:
- Erkältung – sowohl allgemein als auch lokal (d. h. Erkältung im Hals);
- Rauchen;
- Alkoholmissbrauch;
- Übermäßige Beanspruchung der Stimmbänder;
- Übermäßiger Kontakt mit scharfen Speisen.
Eine akute Laryngitis kann zu einer Verschlechterung des Allgemeinzustands, zu Kopfschmerzen und häufig zu Fieber führen. Der Husten ist zu Beginn der Erkrankung trocken und geht dann in einen feuchten Husten mit schleimigem Auswurf über. Manchmal kann es zu Atembeschwerden kommen, weil sich die Öffnung des Kehlkopfes durch die Schwellung der Schleimhaut verengt.
Eine grippebedingte Laryngitis kann zu Blutungen in der Kehlkopfschleimhaut führen. Diese Form der Erkrankung wird als hämorrhagische Laryngitis.
Chronische Laryngitis

Eine chronische Laryngitis kann als Komplikation der akuten Form auftreten. Wenn die Symptome länger als zwei Wochen anhalten, deutet dies darauf hin, dass die Laryngitis chronisch geworden ist.
Häufig entwickelt sich die chronische Laryngitis jedoch als eigenständige Erkrankung. Chronische Laryngitis kann verursacht werden durch:
- Regelmäßiges Einatmen von Reizstoffen – Allergenen, chemischen Dämpfen, Rauch, Staub (insbesondere, wenn die Nasenatmung aus irgendeinem Grund beeinträchtigt ist und man durch den Mund atmen muss);
- Längere Belastung der Stimmbänder (dies ist häufig bei Berufen wie Sprechern, Lehrern, Sängern usw. der Fall).
- Der Darminhalt wird in die Speiseröhre gedrückt, wo die Magensäure beginnt, die Speiseröhrenschleimhaut zu verdauen;
- Bakterielle und pilzliche Infektionen. Insbesondere Infektionen können nicht nur von oben, sondern auch von unten in den Kehlkopf eindringen – aus der Lunge, wenn dort ein Entzündungsherd besteht. Die Laryngitis kann daher eine Komplikation der chronischen Bronchitis oder der Lungenentzündung (Pneumonie) sein.
Laryngitis bei Kindern
Die Kehlkopfentzündung bei Kleinkindern ist eine gefährliche Krankheit. Schwere Entzündungen können schnell zu einer Schwellung des Kehlkopfes führen. Kinder mit einer Vorgeschichte von Allergien können besonders anfällig sein. Die Atmung wird erschwert, es kommt zu Keuchen und bellendem Husten.
In schweren Fällen blockiert die Schwellung die Luftzufuhr zum Rachen in einem solchen Ausmaß, dass das Kind nicht genügend Sauerstoff erhält und ersticken muss. Dies wird als falscher Krupp oder Larynxstenose bezeichnet. Daher ist es wichtig, die Krankheit frühzeitig zu diagnostizieren und die Laryngitis zu behandeln.
Suchen Sie sofort Ihren Arzt auf, wenn Ihr Kind eine Laryngitis hat:
Vorteile der Behandlungsblöcke.
- Hochwertige und schnelle schmerzlindernde Wirkung. Das Medikament wirkt direkt an der Quelle des Schmerzes.
- Geringes Risiko von Nebenwirkungen. Das Medikament gelangt erst dann in den Blutkreislauf, wenn die Schmerzquelle vorüber ist.
- Gute therapeutische Wirkung.
- Fähigkeit, Gefäßspasmen und Muskelkrämpfe sowie Entzündungen im Brennpunkt zu lindern.
- Möglichkeit der mehrfachen Injektion – bei jeder Verschlimmerung der Schmerzen.
- Wiederherstellung der Gewebetrophik und Verringerung der Schwellung.
- Nackenschmerzen, Rückenschmerzen;
- Osteochondrose;
- Neuralgie, Neuritis;
- Schmerzen im Bereich der Wirbelsäule, verursacht durch Zwischenwirbelbrüche;
- Rheumatismus;
- Osteoarthritis;
- postoperative Schmerzen;
- Phantomschmerzen;
- Minnier-Syndrom;
- Neuropathie;
- Spastik;
- Schmerzen nach Amputation;
- Schmerzen und Spastik nach einem Schlaganfall;
- Ischias;
- Migräne;
- Ischias;
- Tunnelsyndrom.
Arten von therapeutischen und diagnostischen Blockaden
Topisch
Die Injektion erfolgt in den betroffenen Bereich, unter oder um die Läsion herum, an der Stelle der veränderten Gewebereaktionen, Entzündungen usw. Unterteilt in periartikulär (in gelenknahes Gewebe) und periartikulär (in Nervenkanäle).
Segmental
Injektionen in einzelne Segmente, dazu gehören paravertebrale Blockaden, die in der Projektion von Wirbelsäulensegmenten durchgeführt werden. Jeder Spinalnerv und jedes Wirbelsäulensegment entspricht einem Dermatom (einem Bereich der Haut, des Bindegewebes), Sklerotom (einem Bereich des Skelettsystems), Myotom (Teil des Muskelsystems). Durch intradermale Injektion des Arzneimittels in das Dermatom kann der entsprechende Bereich der Wirbelsäule und/oder des inneren Organs beeinflusst werden. Die häufigste Indikation sind myotone Reaktionen der Wirbelsäulenmuskulatur bei Osteochondrosen.
Vertebral
Bei dieser therapeutischen Blockade werden mehrere Techniken aus dem Bereich der Neurologie kombiniert. Es wird bei Wirbelsäulenschmerzen eingesetzt. Das Anästhetikum kann intradermal zwischen die Dornfortsätze der Wirbel bis zu einer Tiefe von 2-4 cm in den Wirbelkörperbereich injiziert werden. Im letzteren Fall 3-4 cm seitlich der Linie der Dornfortsätze. Die Nadel wird in einem Winkel von 35° bis in eine Tiefe von 8-10 cm eingestochen.
Wirbelsäulenblockaden
Starke Wirbelsäulenschmerzen werden durch Druck auf die Spinalnerven verursacht. Die Blockade wirkt gezielt und normalisiert die Empfindung. Sie ist kein einfaches Verfahren und wird daher nur als letzter Ausweg angewandt.
Die Blockade unterbricht vorübergehend die Nervenleitung durch bestimmte Fasern. Mit Hilfe von Lokalanästhetika wird die zelluläre Erregungsleitung durch Hemmung der potenzialabhängigen Natriumbahnen blockiert.
Behandlungen sind angezeigt bei Bandscheibenvorwölbung, Osteochondrose, Neuralgie, Zwischenwirbelvorfall, Myositis, Spondylarthrose. Wirbelsäulenblockaden können zervikal, thorakal, thorakolumbal, sakral-lumbal, coccygeal und paravertebral sein. Letztere werden unterteilt in intradermale und subkutane (zur Betäubung der Haut im Bereich der Wirbelsäule), intramuskuläre (zur Linderung von Muskelkrämpfen und Entzündungen) und epidurale (zur Ausschaltung des geschädigten Nervs).
Chirurgische Behandlung
Wenn das Lymphgewebe durch Bindegewebsfasern ersetzt wird, kann eine konservative Behandlung nicht helfen. Die Indikation für den Patienten ist die Tonsillektomie – die Entfernung der Mandeln. Die Tonsillektomie – die Resektion der betroffenen Bereiche der Tonsillen – gilt als schonendere Methode der modernen Chirurgie.
Vorbeugende Maßnahmen zielen darauf ab, ein Wiederauftreten zu verhindern.
Vorbeugende Maßnahmen:
– Stärkung des Immunsystems. Systematische Bewegung, tägliche Spaziergänge an der frischen Luft, Abhärtungskuren, Einnahme von Immunitätsmedikamenten nach ärztlicher Verordnung.
– Verzicht auf Zigaretten.
– Einhaltung eines rationalen Arbeits- und Erholungsregimes.
– Korrektur der Ernährung. Die Rachenschleimhaut nicht reizen, also scharfe Saucen, eingelegte Gewürze, scharfe Würzmittel, Zitrusfrüchte und eingelegtes Gemüse vermeiden.
– Regelmäßige Kontrolluntersuchungen.
Ärzte empfehlen auch den Verzicht auf Alkohol.
Risikofaktoren, die die Entwicklung einer vaskulären Beinerkrankung verschlimmern:
- Rauchen
- Diabetes
- Fettleibigkeit (Body-Mass-Index über 30)
- Hoher Blutdruck (140/90 mmHg oder höher).
- Hoher Gesamtcholesterinspiegel
- Verwandte mit Gefäßkrankheiten.
Menschen, die rauchen oder an Diabetes leiden, haben ein höheres Risiko, aufgrund des verminderten Blutflusses eine Gefäßerkrankung der unteren Gliedmaßen zu entwickeln.
Komplikationen
Eine Gefäßerkrankung der unteren Gliedmaßen führt zu eingeschränkter körperlicher Aktivität und verminderter Arbeitsfähigkeit. Wenn die Krankheit durch atherosklerotische Plaques in den Blutgefäßen verursacht wird, besteht ein gewisses Risiko für Komplikationen:
- Kritische Ischämie der unteren Gliedmaßen. Diese Krankheit verursacht offene Geschwüre, die nicht abheilen, Läsionen oder infektiöse Läsionen im Gewebe der Gliedmaßen. Eine kritische Ischämie der Gliedmaßen tritt auf, wenn Traumata oder infektiöse Läsionen fortschreiten und zu einer Gewebenekrose (Gangrän) führen. In diesem Fall wird die betroffene Gliedmaße amputiert.
- Schlaganfall oder Myokardinfarkt. Atherosklerotische Plaques sind nicht auf die Arterien der Beine beschränkt. Fettablagerungen bilden sich auch in den Arterien des Herzens und des Gehirns und verursachen unter anderem die koronare Herzkrankheit.

Eine Gefäßerkrankung der unteren Gliedmaßen wird, auch wenn sie nicht zu den oben genannten Komplikationen führt, von sehr unangenehmen Symptomen begleitet: Schmerzen beim Gehen und in Ruhe, Hinken, Unwohlsein, Schüttelfrost usw. Wenn die Blutgefäße in den Beinen schmerzen, können Sie kein normales Leben führen und sind in ihrer körperlichen Aktivität eingeschränkt.
Lesen Sie mehr:- Beschädigte Bänder im Ellenbogengelenk.
- Die Teile des menschlichen Beins werden benannt.
- Teile des menschlichen Beins.
- Welche Teile des Beins werden als.
- Wie wird der Teil des Beins unterhalb des Oberschenkels genannt?.
- Auswärtsdrehung des Beins.
- Knochenanatomie des Beins.
- Wie viel kostet die Operation eines krummen Beins?.