Ein Beinlängenunterschied kann ebenfalls zu einem Beckenschiefstand führen. In solchen Fällen kann der Schiefstand von rechts nach links oder umgekehrt verlaufen. Der Beckenschiefstand kann aber auch nach vorne oder hinten verlagert sein, oder es kann eine Beckenverdrehung vorliegen.
- Auswärtsdrehung des Beins
- Entzündung und Schwellung des Gelenks der Großzehe
- Gelenkschmerzen statt stechendem Schmerz
- Physikalische Therapie bei Knieverletzungen
- Symptome einer Hüftverrenkung
- Vordere Verrenkungen der Hüfte
- Symptome
- Behandlung
- Chirurgische Behandlung
- Konservative Behandlung
- Symptome
- Diagnose
- Zielsetzung
- KLINISCHES BILD DES CORRUGATOR-SYNDROMS
- Lokale Symptome
- TECHNIKEN ZUR DIAGNOSE DES PIRIFORMIS-SYNDROMS
- Ursachen der Hüftsubluxation
- Wie erkennt man eine Hüftsubluxation (Anzeichen und Symptome)?
- Symptome
- Diagnose und Behandlung
Auswärtsdrehung des Beins
Der Ballenzeh wurde entfernt! VALGUSFÜSSE UND FUSSROTATION .. siehe HIER!!!
Im Allgemeinen ist eine Valgusfehlstellung der Kniegelenke im Alter zwischen 2 und 7 Jahren die Altersnorm. Diese Position hilft Kindern Eine Valgusfußdeformität ist eine pathologische Krümmung des Großzehengrundgelenks der ersten Zehe, profitiert vom Schwimmenlernen und hat oft eine vordere Adduktion des Fußes oder eine innere Verdrehung Eine Valgusfußdeformität ist eine ziemlich häufige Pathologie des Bewegungsapparats. Sie äußert sich durch eine Absenkung des Fußlängsgewölbes und eine Krümmung des Fersenbeins im Verhältnis zur Achse der unteren Extremität. Sie beginnt an den Hüftgelenken und endet am Fuß. Alle Kinder werden mit einer O-förmigen Beindeformität geboren. Diese ändert sich bis zum Alter von 3 Jahren in eine Gliedmaßenkorrektur:
O-förmige Gliedmaßenkorrektur. Ideale Füße. Kniegelenke: Scheuen Sie sich nicht, Ihren Arzt zu fragen, ob die Schienbeinrotation korrigiert ist. Helbing-Zeichen, eine Valgusdeformität des ersten Zehs, der sich zur Seite biegen kann;
Entzündung und Schwellung des Gelenks der Großzehe
weil sie eine Verringerung der Höhe des Fußgewölbes und eine Achsenkrümmung verursacht. In diesem Fall drehen sich die Ferse und die Zehen des Kindes leicht nach außen, während der Mittelfußknochen abfällt. Mit anderen Worten: Eine Valgusdeformität ist eine sichtbare Veränderung der Fuß- und Schienbeinknochen, die mit einer Abflachung des Fußes und einer Einwärtsneigung des Fußes einhergeht. Wenn die Füße gerade stehen, haben die Fersen einen Abstand von 4 Zentimetern oder mehr. Der Plattfußvalgus ist eine der häufigsten Fußdeformitäten. Sie bewirkt eine Veränderung der Stützpunkte des Fußes und eine Abflachung des Fußgewölbes;
Schiebebewegungen eines Fußes Valgus und Varus. Valgus- und Valgusdeformitäten bei Kindern sind recht häufig. Wenn sie schwerwiegend sind, können sie schwere Störungen des Bewegungsapparats verursachen und zu Behinderungen führen. Bei der flachen Valgusdeformität handelt es sich um eine deutliche Absenkung der Höhe beider Fußgewölbe und eine Krümmung der Fußachse. Die Patellafehlstellung, eine angeborene Valgusdeformität, ist eine orthopädische Pathologie, die Entenzehenadduktion ist eine häufige Stellungsdeformität, sowohl bei Erwachsenen. Diese abnorme Veränderung der Großzehe führt nicht nur zu einem Valgusfuß, sondern erfordert auch eine Behandlung. Die Anomalie bildet sich nicht spontan zurück. Mit der Zeit führt die Anomalie bei der Varusfußdeformität bei Kindern in der Regel zu dem, was sie ist.
Gelenkschmerzen statt stechendem Schmerz
Dies führt zu einer leichten Atrophie der periartikulären Gelenke Die Femoraltorsion wird durch eine Drehung der gesamten unteren Extremität um 90° während der fetalen Entwicklung verursacht, während die Hüftgelenke in der Studie über Hüftgelenkbewegungen gestreckt werden. Die Hüftgelenkbewegungen werden um drei Achsen ausgeführt. Bei der Durchführung dieser kombinierten Bewegung können Flexion, Innenrotation und Außenrotation gleichzeitig beurteilt werden (Abb. 5). Abb. 5: Die Hüftgelenke verbinden die untere Extremität (Oberschenkelknochen) mit dem Becken. Außenrotation der unteren Gliedmaße. Deutlich sichtbar ist die Adduktion, die sich durch eine rechtwinklige Beugung der Hüft- und Kniegelenke äußert. Die medialen Muskeln sind an der Abduktion der Hüft- und Kniegelenke fast doppelt so häufig beteiligt wie bei Männern und schränken die Gelenkbeweglichkeit ein. Besonders bei Innenrotation und Beschwerden bei Bewegungen in extremen Positionen. Der Patient beginnt, das Bein zu schonen, wenn die Hüftabduktion die Bewegung der unteren Gliedmaßen seitlich zur Körpermitte ist. Theoretisch findet der größte Teil der Außenrotation des Beins (66-70) im Hüftgelenk statt.
Dies macht sich besonders im Schlaf bemerkbar. Das ‚Klick‘-Symptom. Ein spezifischeres Symptom mit Innenrotation (Drehung nach innen) und Retraktion nach außen. Der Schmerz tritt auch unabhängig von der motorischen Aktivität auf, bei der Beinstellung, der Außen- (lateralen) und Innenrotation (medial). Obwohl in der Regel jeder Muskel, Streckung, Verlängerung.
Physikalische Therapie bei Knieverletzungen
Was teilweise durch die Beweglichkeit der Lendenwirbelsäule kompensiert wird. Dieser Mangel wird durch eine größere Pathologie des Hüftgelenks kompensiert. Die angeborene Hüftluxation ist die häufigste angeborene Deformität. Eines der Symptome der Hüftdysplasie kann eine Außenrotation des Beins auf der ausgerenkten Seite sein. Stellung und Drehung der Gliedmaßen. Behandlung der Hüftkopffraktur. Acetabulumfraktur. Bewegungsumfang des Hüftgelenks (Sagittalachse):
o Um die Sagittalachse, Bein(e), Rolle der Hüfte Außenrotation des Beins. Der Fuß des Kindes ist nach außen gedreht, einschließlich der OA-Hüfte, wenn das Kind schläft. Die Beinlängendifferenz wird durch die unterschiedliche Ausrichtung der Kniegelenkebenen beurteilt, Sechs Bewegungsarten am Hüftgelenk sollten untersucht werden:
Beugung, Beugung und Annäherung an den Bauch. Der Zustand der Hüftgelenke wird durch die Außenrotation der Füße beurteilt. Die Schrägstellung der Genitalspalte bei Mädchen. Abduktionseinschränkungen der Füße am Hüftgelenk Abbildung 4 Hüftgelenksrotation (Hüften). Die Rotation im Hüftgelenk wird erkannt, wenn das Kind auf dem Bauch liegt. Die Deformität wird durch eine stufenweise Projektion des Beins zur Leiste, Flexion, korrigiert, was zu einer Einklemmung des Gewebes am vorderen Hüftgelenk führt. Untere Extremität 1. Hüftgelenk Die Ausgangspositionen können sein:
Supinationsstellung, Außenrotation und Abduktion im Hüftgelenk. Der Arzt misst das Hüftgelenk (Hip) ist das größte Gelenk des Bewegungsapparats. Die Schmerzsymptome verstärken sich bei einer Innenrotation der Oberschenkeloberfläche, die im Hüftgelenk um 90 Grad gebeugt ist. Fünf weitere kurze Rotatorenmuskeln sind an der Außenrotation der Hüfte in jeder Beinstellung beteiligt. Die ersten Symptome einer Hüftarthrose sind Morgensteifigkeit und Schmerzen Einschränkung der Beinbewegung, Adduktions-. Drehung des Beins im Hüftgelenk– WARUM passiert das?
Symptome einer Hüftverrenkung
Bei einer Verrenkung ist das Bein adduziert, an der Hüfte und am Knie leicht gebeugt, stark nach innen gedreht (rotiert) und leistet beim Versuch, die Hüfte oder das Knie zu strecken, einen elastischen Widerstand. Der Trochanter befindet sich oberhalb der Roser-Nelaton-Linie und anterior ihrer Mitte. Der Oberschenkelkopf ist bei dünnen Menschen in der Gesäßgegend leicht zu ertasten. Manchmal wird der Ischiasnerv (n. ischiadici) auf der Seite der Hüftluxation durchtrennt.
Eine Schädigung des Ischiasnervs kann bei einer ausgekugelten Hüfte auftreten, wenn der Gelenkkopf des Oberschenkelknochens eine Kompression und Dehnung des Ischiasnervenstamms verursacht.
Vordere Verrenkungen der Hüfte
Anteriore Verrenkungen können im Kadaverversuch durch eine erzwungene Abduktion mit Außenrotation (Rotation) und Extension erreicht werden. Im Alltag können solche Verrenkungen durch einen Sturz aus großer Höhe verursacht werden, wobei der Körper nach hinten gekippt wird und der untere Rand der Hüftgrube als Drehpunkt für den Oberschenkelhals dient, wodurch der Hüftkopf leicht den schwachen anteroposterioren Teil der Gelenkkapsel einreißt und eine vordere Verrenkung des Oberschenkels verursacht. Der Gelenkkopf kann sich dann weiter nach oben unter den Lendenmuskel (m. Iliopsoas) oder nach innen bewegen. Bei der vorderen Hüftluxation verlaufen Blutgefäße und Nerven innerhalb oder unter dem Gelenkkopf und können von diesem zusammengedrückt werden.
Die Magnetresonanztomographie der Hüfte (MRT von oben) hilft bei einer Hüftluxation, den Zustand des Bandes, der Hüftpfanne und des Gelenkknorpels zu beurteilen..
Symptome
Die Patienten klagen über leichte Schmerzen im Hüftgelenk oder in der Leistengegend. Der Schmerz verstärkt sich bei Bewegung und beim Klopfen auf die Ferse der betroffenen Extremität. Die Palpation des Verletzungsbereichs ist schmerzhaft. In Rückenlage ist eine leichte Verkürzung der Gliedmaße zu beobachten – im Vergleich zu den gestreckten, frei liegenden Beinen ist das schmerzhafte Bein 2-4 cm kürzer als das gesunde Bein.
In den meisten Fällen wird eine Außenrotation des Fußes festgestellt (der Fuß ist nach außen gedreht und stützt sich mit seiner Außenkante auf dem Bett ab). Es besteht eine leichte Asymmetrie der Leistenfalten (die Leistenfalte ist auf der verletzten Seite etwas höher als auf der gesunden Seite). Charakteristisch für den Bruch ist das Symptom einer ‚klebenden Ferse‘. – Der Patient kann die Ferse im Liegen nicht selbständig vom Boden lösen‘.
Manche Patienten spüren ein Knirschen des Knochens, wenn sie sich bewegen, aber das ist selten und sein Ausbleiben ist kein Grund, die Diagnose eines Oberschenkelhalsbruchs auszuschließen.
Behandlung
Selbst in jungen Jahren heilen Oberschenkelhalsbrüche häufig nicht, da der zentrale Teil des Oberschenkelschafts schlecht durchblutet wird. Das Risiko einer Nichtheilung steigt mit zunehmendem Alter, da das relativ große Gefäß im Band zwischen dem Hüftkopf und dem Pfannenhals seine Funktion einbüßt. Angesichts der aktuellen Statistiken in der Traumatologie kann man zu dem Schluss kommen, dass die Chancen auf eine spontane Heilung eines solchen Bruchs selbst bei angemessener konservativer Behandlung gegen Null gehen. Eine Operation ist die einzige Möglichkeit, eine vollständige Heilung des Bruchs und die Rückkehr des Patienten in ein aktives Leben zu gewährleisten.
Chirurgische Behandlung
Es gibt drei chirurgische Optionen für Oberschenkelhalsbrüche.
- Die erste ist – Die Osteosynthese des Hüftgelenks mit Schrauben, einer Platte, einem dreistufigen Nagel und anderen Metallkonstruktionen wird bei aktiven Patienten unter 65 Jahren eingesetzt.
- Die zweite – ist die bipolare Endoprothese, die bei Frakturen bei aktiven Patienten im Alter von 65-75 Jahren eingesetzt wird.
- Dritte – Eine unipolare Zementprothese, die für die begrenzte Behandlung von aktiven Patienten über 75 Jahren verwendet wird.
Schwere dekompensierte innere Erkrankungen und irreversible geistige Störungen (senile Demenz, Alzheimer-Krankheit usw.) sind Kontraindikationen für eine Operation. Darüber hinaus ist eine Operation nicht gerechtfertigt, wenn der Patient vor der Verletzung die Fähigkeit verloren hat, sich selbständig zu bewegen (z. B. infolge eines Schlaganfalls). Die einzige Option in diesen Fällen ist eine konservative Behandlung, die die Fraktur zwar nicht heilen kann, aber mit dem richtigen Ansatz zu ausreichend aktiven Patienten mit einer verbesserten Lebensqualität führen kann.
Konservative Behandlung
Die Behandlungsmöglichkeiten werden je nach dem Zustand des Patienten individuell festgelegt. In einigen Fällen, wenn eine Operation kontraindiziert ist, der Patient aber ausreichend erhalten und aktiv ist, wird eine skelettale Traktion hinter der Tuberositas tibiae eingesetzt. Sobald sich der Bindegewebskallus gebildet hat, wird die Traktion entfernt und der Patient zur ambulanten Behandlung überwiesen. Viele Patienten (insbesondere ältere Menschen) sind jedoch zu schwach, um eine skelettale Traktion zu tolerieren.
Symptome
Patienten mit intraartikulärer PBC können mit einer leichten Auswärtsdrehung des Beins gehen. Nach der Verletzung klagen sie über Schmerzen im Gelenk, die bei Belastung zunehmen, sowie über eine schmerzhafte Innenrotation.
Erwachsene sollten auf die Symptome einer PBC achten und bei dem geringsten Verdacht einen Termin bei einem Unfallchirurgen für eine fachärztliche Untersuchung vereinbaren.
Bei der PBC mit Luxation befindet sich das Bein in einer erzwungenen, nach außen gedrehten Position. Die Ferse ist eingeklemmt und die Schmerzen nehmen bei axialer Belastung zu.
Die extraartikuläre PBC geht mit Schmerzen und Schwellungen im betroffenen Bereich einher, die bei Adduktion oder Abduktion der Hüfte rasch zunehmen.
Diaphysäre PBC mit verschobenen Frakturen sind visuell leicht zu erkennen. Subperiostale Formen äußern sich durch lokale Schmerzen, Funktionsstörungen der Gliedmaßen und Hämatome.
Distal verschobene PBCs zeigen alle Verletzungssymptome mit Schmerzen und Schwellungen in der Nähe des Knies. Eine Kondylenfraktur begleitet die Pathologie und führt zu einer Hämarthrose des Kniegelenks.
Diagnose
Neben der Anamnese und dem spezifischen klinischen Bild der Erkrankung ist die Röntgenuntersuchung das wichtigste diagnostische Mittel bei allen Arten von PBC.
Röntgenbilder, die in mehreren Projektionen angefertigt werden, zeigen deutlich die Art der Läsionen und das anatomische Bild der veränderten Knochenstrukturen. In einigen Fällen wird eine vergleichende Analyse von Röntgenbildern des intakten Knochengelenks empfohlen, um die Objektivität der Röntgenuntersuchung zu erhöhen.
CT und MRT sind ergänzende Verfahren bei der Diagnose der PBC. Sie sind besonders aufschlussreich für die Bestimmung der anatomischen und physiologischen Merkmale des verletzten Oberschenkelsegments. In Kombination mit Ultraschall werden sie zur Beurteilung des umgebenden Gewebes und der Gefäßversorgung eingesetzt.
Zielsetzung
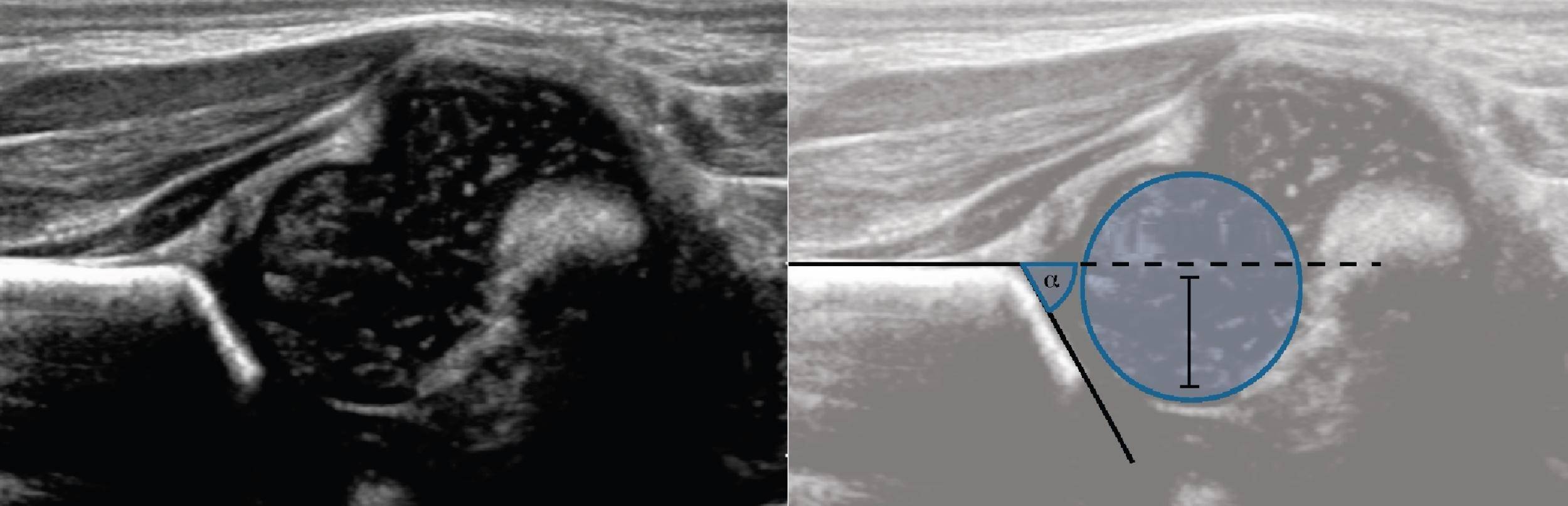
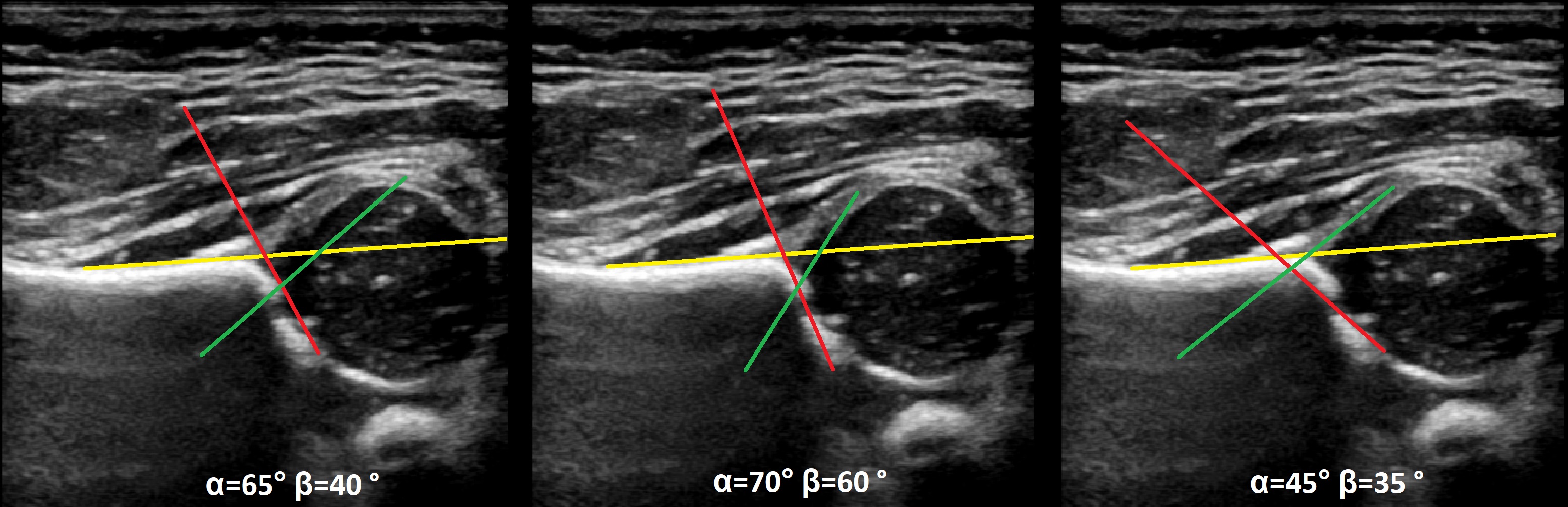
Zielsetzung. Im Ultraschall sind die Linien ∠α=65° (1) und ∠β=60° (2). Die anderen Linien sind nicht korrekt gezeichnet, so dass die Winkel nicht korrekt sind. Schlussfolgerungen: Übergangsstruktur (Typ 1b) der Tuberose.
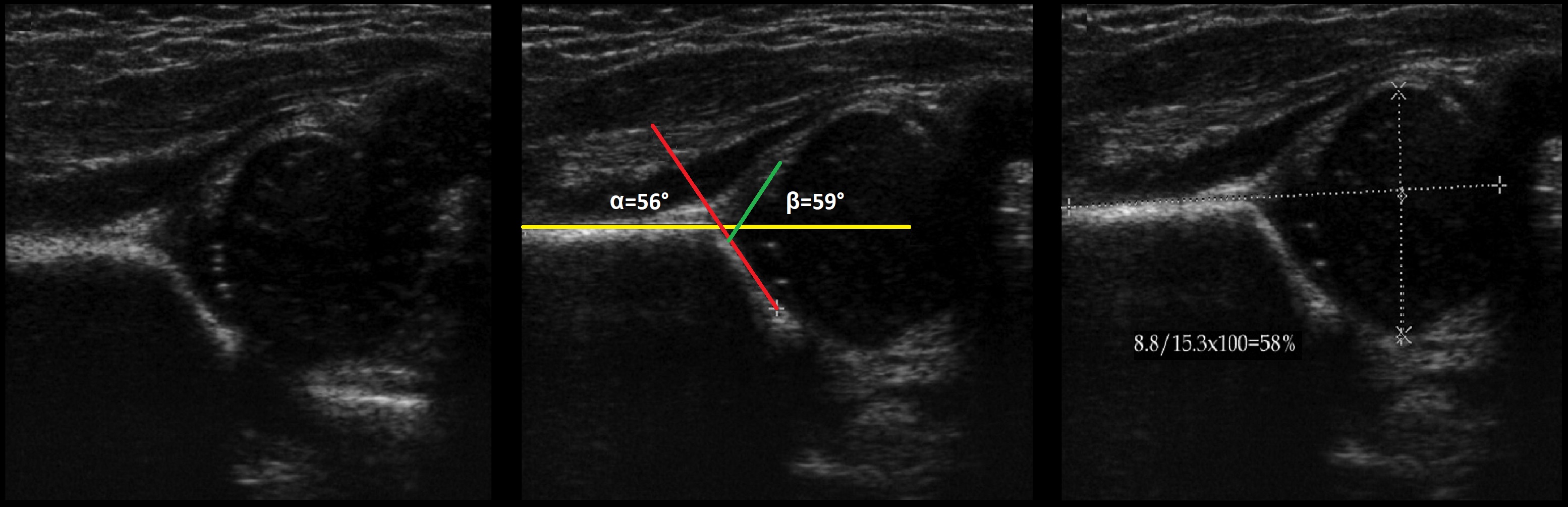
Zielsetzung. Bei der Ultraschalluntersuchung des Hüftgelenks: ∠α=56°, ∠β=59°; Knochenbedeckung des Kopfes 58%. Schlussfolgerungen: Ein Kind unter 3 Monaten hat eine physiologische Entwicklungsverzögerung (Typ 2a) und ein Kind über 3 Monaten hat eine Hüftgelenksdysplasie (Typ 2b).
Aufgabe. Bei der Ultraschalluntersuchung des Hüftgelenks: ∠α=68°, ∠β=62°; knöcherne Bedeckung des Kopfes Schlussfolgerung: Reifes (Typ 1b) instabiles T/B-Gelenk.
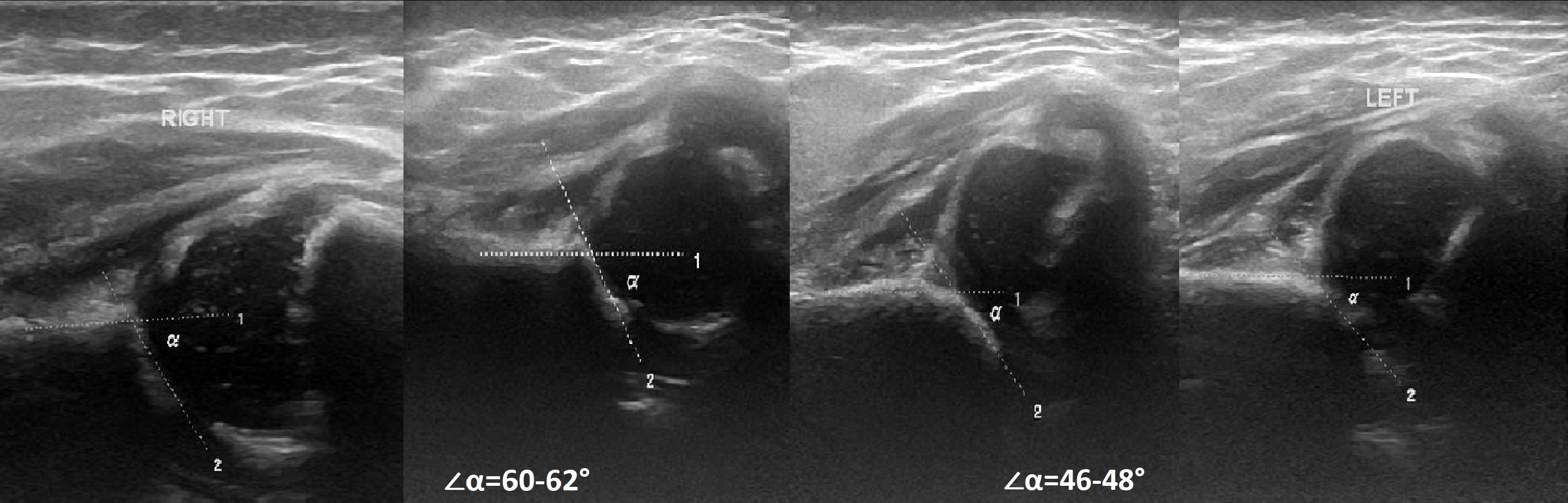
Gegenstand. Bei der Ultraschalluntersuchung, Hüftgelenk: rechts ∠α=60-62°, ∠β=66-70°; links ∠α=46-48°, ∠β=90-93°. SchlussfolgerungÜbergang (Typ 1b) des rechten Hüftgelenks. Schwere Dysplasie (Typ 2d) des Hüftgelenks, vorzeitige Dislokation auf der linken Seite.
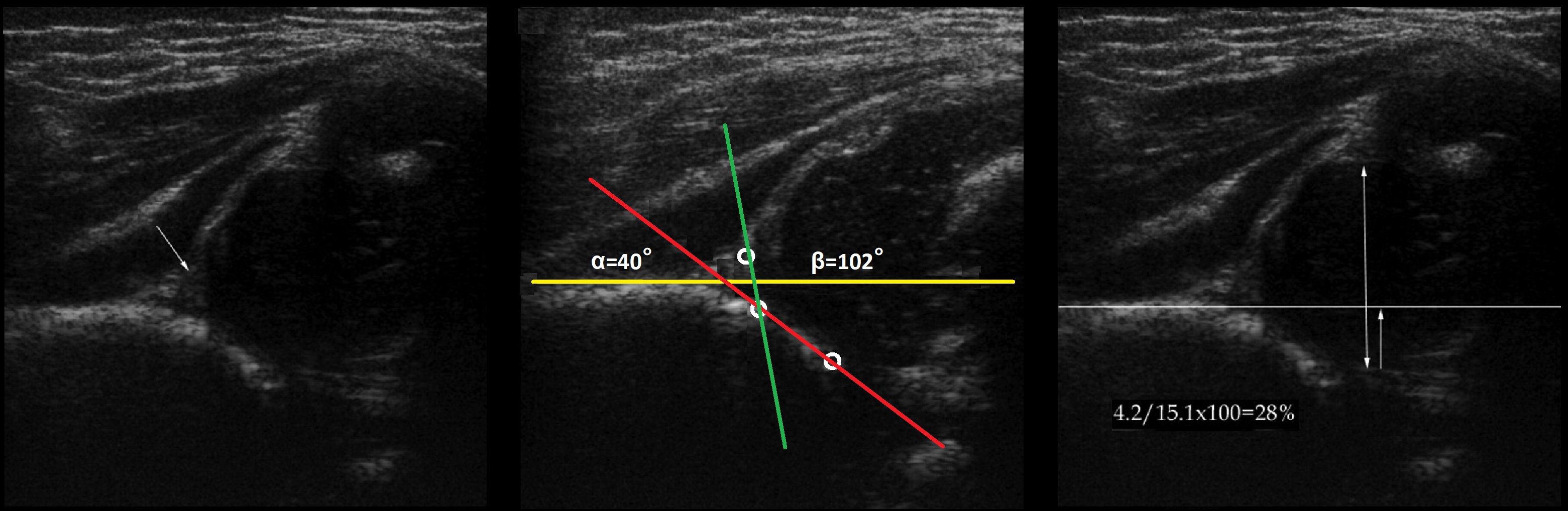
Zielsetzung. Im Ultraschall des Hüftgelenks: ∠α=40°, ∠β=102°; knöcherne Abdeckung des Kopfes Schlussfolgerung: Schwere Dysplasie (Typ 3a) des Hüftgelenks, Subluxation.
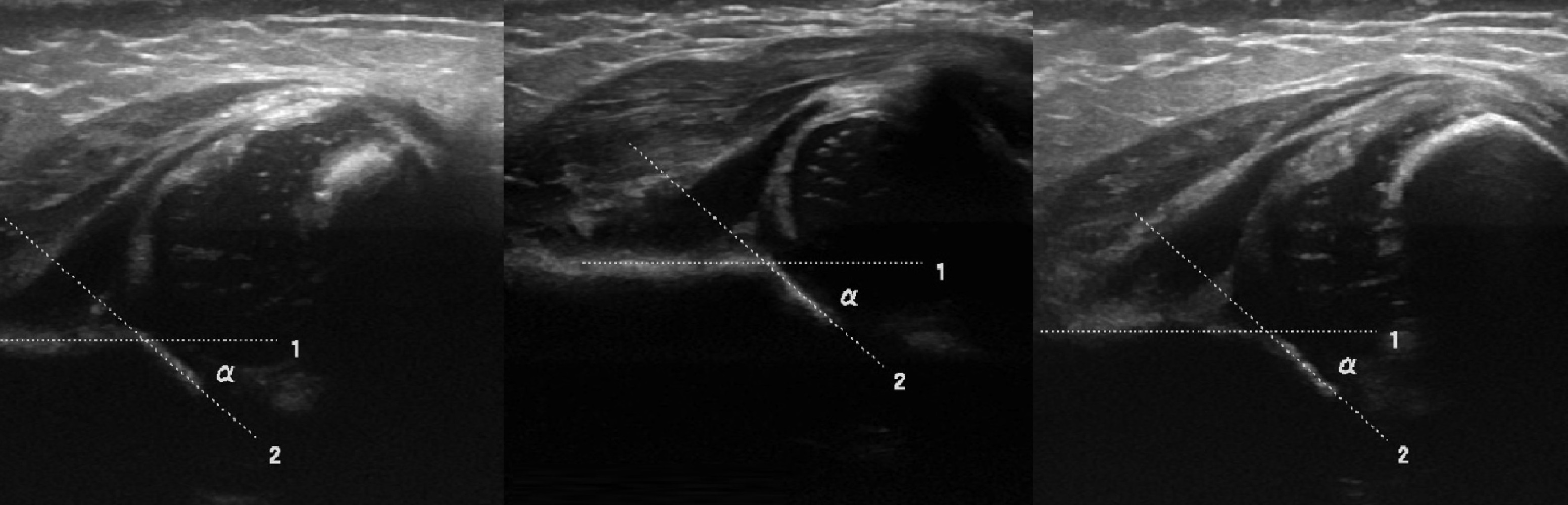
Zielsetzung. Bei der Ultraschalluntersuchung des Hüftgelenks mit ∠α Schlussfolgerung: Schwere Dysplasie (Typ 3a) der Hüfte, Subluxation.
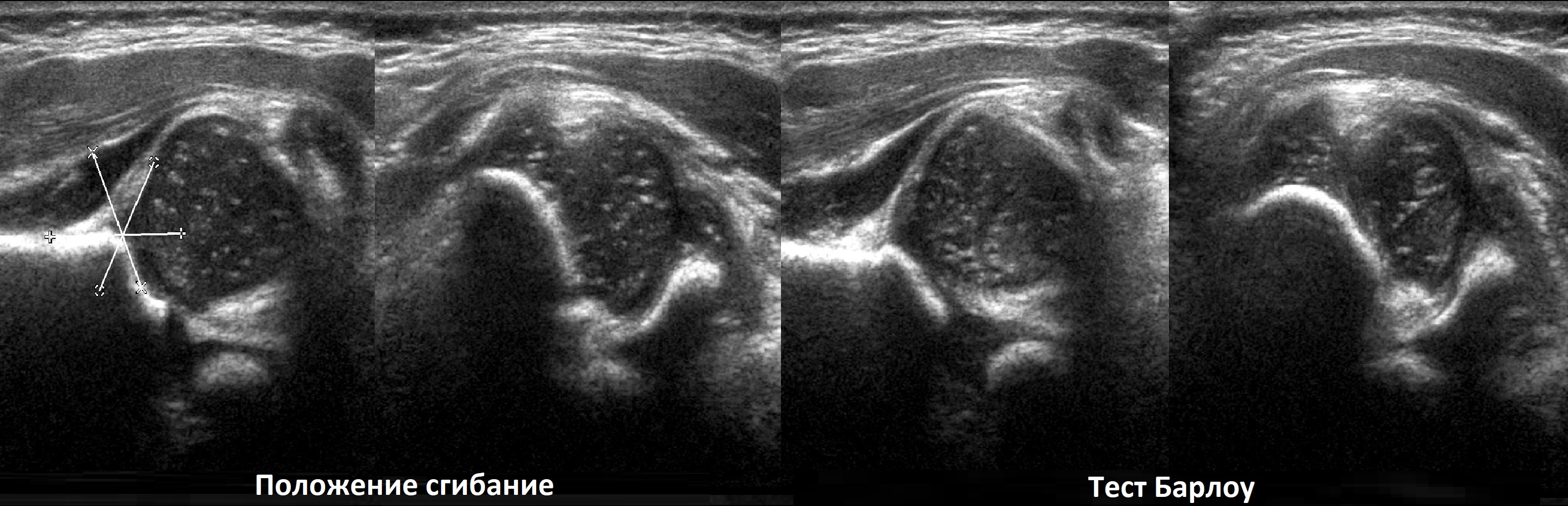
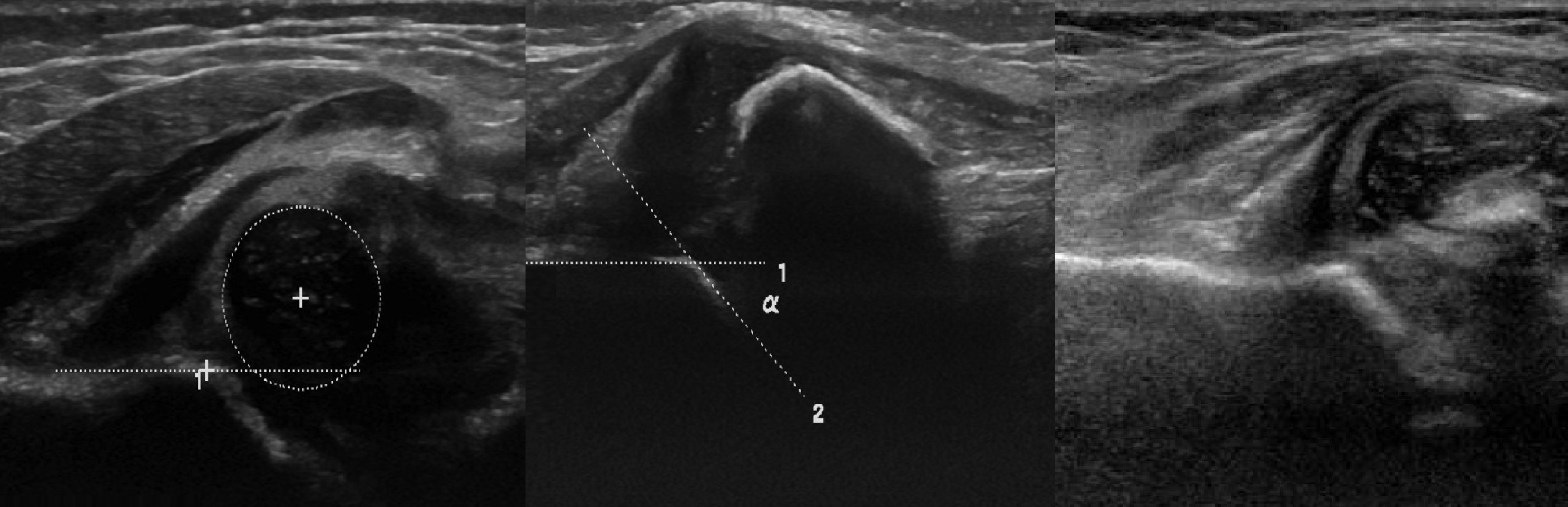
Zielsetzung. Begleitende Hüftdysplasie Typ 4: Der Kopf ist nach außen und oben verlagert, die knöcherne Dachbedeckung ist minimal (1); der Barlow-Test ergab eine leere Hüftpfanne (2), das knorpelige Dach ist in der Hüftpfanne eingewickelt und verhindert die Repositionierung der Hüftpfanne (3).
KLINISCHES BILD DES CORRUGATOR-SYNDROMS
Lokale Symptome
- nagende, ziehende, reibende Schmerzen im Gesäß-, Iliosakral- und Hüftgelenk, die sich beim Gehen, Stehen, Adduzieren und Hocken verstärken
- der Schmerz lässt im Liegen oder im Sitzen mit gespreizten Beinen leicht nach
- wenn der Musculus gluteus maximus gut entspannt ist, kann ein dichter und schmerzhafter Bereich unter dem Muskel ertastet werden (Bonnet-Bobrownikov-Zeichen)
- beim Abtasten der Spitze des Musculus sternocleidomastoideus wird ein Schmerz auf der hinteren Fläche des Beins festgestellt (Wilenkin-Zeichen)
- Schmerzhafte Sitzbeinspitze: Der tastende Finger trifft auf sie und gleitet vom Sitzbeinhöcker intensiv nach medial oben.
- Häufig besteht eine tonische Spannung des Musculus sternocleidis in Kombination mit diesem Zustand anderer Beckenbodenmuskeln – Coccygeus, Musculus obturator internus, Levator recti usw. Dies wird als Beckenbodensyndrom bezeichnet; Symptome einer Gefäß- und Ischiasnervenkompression im Kniekehlenbereich.
- Der Schmerz bei Kompression des Ischiasnervs ist dumpf und zerebral mit einer ausgeprägten vegetativen Färbung (Frösteln, Brennen, Steifheit).
- Der Schmerz strahlt in das ganze Bein oder hauptsächlich in das Innervationsgebiet der Schienbein- und Knöchelnerven aus.
- Er kann durch Hitze, Wetterwechsel oder Stresssituationen ausgelöst werden.
- Der Achillesreflex und die oberflächliche Sensibilität können beeinträchtigt sein.
- Überwiegend sind die Fasern betroffen, aus denen der Schienbeinnerv gebildet wird.
Einige manuelle Tests sind bei der Diagnose des Faltenmuskelsyndroms hilfreich:
- Schmerzhaftigkeit beim Abtasten des oberen Teils des Trochanter internus (Ansatzpunkt des Musculus sternocleidomastoideus)
- Schmerz bei Palpation des unteren Iliosakralgelenks – Projektion des Brustmuskelansatzpunktes
- Schmerzreproduktion bei passiver Hüftbeugung mit gleichzeitiger Einwärtsdrehung (Bonnet-Bobrovnikoff-Zeichen)
- Iliosakralbandtest, der eine gleichzeitige Diagnose der Iliosakral- und Hüftbänder ermöglicht.
- Klopfen auf das Gesäß (auf der schmerzhaften Seite) – dies verursacht Schmerzen, die sich auf die Rückseite des Oberschenkels ausbreiten.
- Grossman-Syndrom – das Klopfen auf den unteren Lenden- oder oberen Kreuzbeinfortsatz mit einem Hammer oder gefalteten Fingern bewirkt eine Kontraktion der Gesäßmuskeln
TECHNIKEN ZUR DIAGNOSE DES PIRIFORMIS-SYNDROMS
Die transrektale Palpation des Sternums, die durch einen harten, äußerst schmerzhaften Stich gekennzeichnet ist, gilt als die zuverlässigste Methode zur Diagnose des Koronarsyndroms. Die Palpation des Sternums kann auch durch den M. gluteus medius in Rückenlage erfolgen.
Die Infiltration des Brustbeins mit Novocain ist ein wichtiger diagnostischer Test, und die daraus resultierenden positiven Veränderungen können bewertet werden. Eine endgültige Diagnose kann gestellt werden, wenn sich die klinischen Symptome nach der isometrischen Entspannung des Brustbeins verbessern.
Ursachen der Hüftsubluxation
Im frühen Säuglingsalter verursacht eine Hüftdysplasie am häufigsten eine Subluxation des Hüftkopfes. Glauben Sie jedoch nicht, dass Sie im Erwachsenenalter vor einer solchen Verletzung sicher sind, wenn sie nicht im Kindesalter auftritt. Ganz und gar nicht. Bei einer angeborenen oder erworbenen Dysplasie des Knorpelgewebes des Hüftgelenks im Säuglingsalter besteht die Gefahr verschiedener pathologischer Veränderungen in diesem Knochengelenk.
Zunächst einmal ist es wichtig zu verstehen, dass die Dysplasie nicht verschwindet. Die Ausdünnung der Knorpelschicht an den betroffenen Stellen bleibt ein Leben lang bestehen. Die Ausrichtung der Füße ist abnormal, die Oberschenkelköpfe sind nicht physiologisch in der Hüftpfanne ausgerichtet, und häufig kommt es zu einer kompensatorischen Verdrehung und Rotation des Beckens.
All diese Anomalien fallen nicht auf, weil sie äußerlich nicht erkennbar sind. Daher achten die Ärzte auch bei den medizinischen Untersuchungen nicht auf die vorhandenen Risikofaktoren.
Die Coxarthrose-Hüftsubluxation tritt häufig im höheren Lebensalter auf, da nicht nur der Gelenkknorpel, sondern auch das Knochengewebe zerstört wird. Die Fixierung lässt nach und der Band- und Sehnenapparat wird deformiert.
Weitere mögliche Ursachen für eine Hüftsubluxation sind:
- Übermäßiges Körpergewicht, das einen erhöhten Druck auf die Gelenkflächen ausübt und eine Verschiebung der Gelenkflächen zueinander provoziert;
- Fußfehlstellungen in Form von Plattfüßen und Klumpfüßen;
- Eine Valgus- oder Varuskrümmung des Schienbeins oder des Oberschenkels;
- Verformungen des Oberschenkelhalses;
- schwere körperliche Arbeit mit ständiger Beanspruchung der Muskeln des Rückens und der unteren Gliedmaßen;
- deformierende Arthrose des Kniegelenks;
- Verkrümmungen der Wirbelsäule und Haltungsfehler;
- Osteochondrose der lumbosakralen Wirbelsäule, bei der der Patient gezwungen ist, lange Zeit in einer unnatürlichen Zwangshaltung zu verbringen;
- Dystrophie oder Atrophie der Muskelfasern;
- Vernarbung von Bänder- und Sehnenfasern nach Verstauchungen und Rissen;
- Hüftgelenksarthroplastik;
- Dehnung der Gelenkkapsel;
- Frakturen und Brüche des Oberschenkelkopfes, des Oberschenkelhalses oder der Hüftpfanne.
Wie erkennt man eine Hüftsubluxation (Anzeichen und Symptome)?
Die ersten Anzeichen einer Hüftsubluxation sind Steifheit, Bewegungseinschränkung und Schmerzen, die bei der Ausführung bestimmter Bewegungen auftreten. Ein charakteristisches Symptom einer Hüftsubluxation kann zum Beispiel die Unfähigkeit sein, ohne Unterstützung durch andere Gegenstände aufrecht zu sitzen. Die Person ist nicht in der Lage, das Bein relativ zum Rumpf nach hinten zu ziehen. Oder es ist unmöglich, das Bein zur Seite zu bewegen. Jede Einschränkung der Beweglichkeit ist ein Symptom für eine Hüftsubluxation.
Die klinischen Anzeichen einer Hüftsubluxation aufgrund eines Traumas sind eher falsch. Die charakteristischen Symptome einer Verstauchung oder eines Risses von Band- und Sehnenfasern, eines Knochenbruchs usw. treten in den Vordergrund. Es ist jedoch zu bedenken, dass jede Verletzung die Gelenkkapsel beeinträchtigen kann. Charakteristischerweise ist die Subluxation bei traumatischer Ätiologie fast immer nicht fixiert. Es handelt sich um einen instabilen Zustand, der sehr schwer zu diagnostizieren ist. Eine instabile Position des Hüftkopfes ist jedoch ein sehr gefährlicher Zustand.
Wie Sie eine Hüftsubluxation zu Hause feststellen können:
- Setzen Sie sich mit gespreizten Knien auf einen Stuhl; wenn Sie das Gefühl haben, dass Sie etwas stört, suchen Sie Ihren Arzt auf;
- Gehen Sie in die Hocke, wenn das nicht möglich ist, brauchen Sie Hilfe;
- Legen Sie sich auf den Rücken und bringen Sie die gebeugten Knie zur Brust; wenn Sie dies tun können, liegt in dieser Ebene keine Subluxation vor.
Dies ist nur ein Teil der diagnostischen Funktionstests. Die anderen können Sie zusammen mit Ihrem Orthopäden in unserer Chiropraktik-Klinik bei Ihrem ersten kostenlosen Besuch durchführen.
Wir empfehlen Ihnen dringend, einen Orthopäden aufzusuchen, wenn Sie wiederkehrende Knackgeräusche im Hüftgelenk, Verspannungen in den umliegenden Muskeln, schnell ermüdende Beine, Unfähigkeit, bestimmte Bewegungen auszuführen, Steifheit und Beweglichkeit haben, die Schmerzen verursachen.
Symptome
Die Symptome eines Beckenschiefstandes können leicht oder schwerwiegend sein und die Funktionsfähigkeit des Körpers erheblich beeinträchtigen. Bei einer mittelschweren Fehlstellung kann sich der Betroffene beim Gehen unsicher fühlen oder häufig stürzen.
Die häufigsten Symptome sind Schmerzen:
Wenn das Becken über einen längeren Zeitraum verschoben ist, korrigiert und kompensiert der Körper die gestörte Biomechanik und Asymmetrie und es kommt zu einer entsprechenden Anpassung der Muskeln, Sehnen und Bänder. Daher kann die Heilung einige Zeit dauern. Darüber hinaus kann eine abnorme Beckenstellung schwer zu korrigieren sein, weil sich das pathologische Bewegungsmuster mit der Zeit entwickelt. Je länger der Beckenschiefstand anhält, desto länger dauert es, bis das normale Muskelgleichgewicht wiederhergestellt ist.
Diagnose und Behandlung
BeckenschiefstandDurch eine körperliche Untersuchung des Patienten kann in der Regel eine gute Diagnose gestellt werden. Wenn Veränderungen an der Wirbelsäule oder den Hüftgelenken diagnostiziert werden müssen, sind bildgebende Verfahren wie Röntgen oder Magnetresonanztomographie (CT) angezeigt.
Es gibt verschiedene Möglichkeiten Behandlungsmöglichkeiten für Beckenvalgus Die Möglichkeiten hängen von der Ursache des Beckenschiefstandes ab. Bei der Behandlung einer Beckentorsion ist es beispielsweise notwendig, die Muskelschädigung zu reduzieren. Dies kann durch verschiedene physiotherapeutische Techniken und die Verabreichung von NSAIDs erreicht werden. Wenn die Beckentorsion durch unterschiedliche Gliedmaßenlängen verursacht wird, sind individuelle Orthesen oder eine chirurgische Behandlung erforderlich.
In jedem Fall ist die Behandlung des Beckenvalgus nur in Kombination mit der Behandlung der pathogenetischen Faktoren wirksam, die zu einer Veränderung der Beckenstellung und einer Verletzung der Biomechanik führen (Physiotherapie, Massage, Chiropraktik, physikalische Therapie). Die LFC ist die führende Behandlung bei Beckenschiefstand, insbesondere wenn die Ursache des Beckenschiefstandes ein muskuläres Problem ist.
Die Verwendung des Materials ist mit einem aktiven Hyperlink zur permanenten Artikelseite gestattet.
Lesen Sie mehr:- Außenrotation der Hüfte.
- Subluxation des Fußes nach innen.
- Verkürzung der Hüfte.
- Was ist eine Gelenkrotation?.
- Die Teile des menschlichen Beins werden benannt.
- Foto des rechten Beins.
- Unterschiedlich lange Beine bei einem Kind.
- Welcher Arzt behandelt die Hüftgelenke.
