In erster Linie sollte versucht werden, die Ursachen der Erkrankung zu beseitigen. In den frühen Stadien werden konservative Methoden angewandt, und wenn diese unwirksam sind oder in späteren Stadien werden chirurgische Methoden angewandt.
- Morbus Schlatter (Osgood-Schlatter-Krankheit, Osteochondropathie der Tuberositas tibiae)
- Symptome und Verlauf der Krankheit
- Verbände für das anteriore Tibiasyndrom [ Bearbeiten ].
- Übungen für das anteriore Tibiasyndrom [ Bearbeiten ].
- Ursachen für das Problem
- Arten und Schweregrade des Impingement-Syndroms
- Arten von Knochenmarködemen:
- Ödem des trabekulären Knochenmarks
- Ödem des Oberschenkelknochenmarks
- Behandlung des Knochenmarködems
- Symptome der metaphysären Dysplasie
- Metaphysäre Dysplasie vom Janssen-Typ
- Behandlungsmethoden.
- Artikel von medizinischen Experten
- Ursachen für Unterschenkelschmerzen
- Hauptursachen der tibialen Neuropathie
- Symptome der tibialen Neuropathie
- Periphere Gefäßverschlüsse
- Verschlüsse der Blutversorgungsgefäße des Gehirns
Morbus Schlatter (Osgood-Schlatter-Krankheit, Osteochondropathie der Tuberositas tibiae)
Der Morbus Schlatter ist eine entzündliche Erkrankung, die mit Knochennekrosen einhergeht. Sie tritt am häufigsten an einem Bein auf, kann aber auch an beiden Beinen auftreten.
Sie tritt in der Regel bei Kindern und Jugendlichen im Alter zwischen zehn und achtzehn Jahren auf, wenn sich die Knochen in ihrer stärksten Wachstumsphase befinden. Bei Jungen ist sie wesentlich häufiger. Die Krankheit entwickelt sich oft ohne klare Ursache (in einigen Fällen lässt sich ein Zusammenhang mit Blutergüssen und Traumata herstellen).
Die folgenden Faktoren sind häufig für die Entstehung der Krankheit verantwortlich:
- direkte Verletzungen: Brüche und Verrenkungen der Kniescheibe oder des Schienbeins, Schäden am Kniegelenk;
- dauerhafte Mikroverletzungen des Knies im Zusammenhang mit sportlichen Aktivitäten.
Medizinischen Statistiken zufolge betrifft die Schlatter-Osgood-Krankheit etwa 20 % der jungen Menschen, die aktiv Sport treiben, und nur 5 % derjenigen, die keinen Sport treiben.
Kinder, die die folgenden Sportarten betreiben, gehören zur Risikogruppe
- Basketball
- Volleyball
- Hockey;
- Fußball;
- Turnen;
- Akrobatik;
- Eiskunstlauf;
- Ballett;
- Ringen;
- Gewichtheben.
Infolge der Überbelastung, der ständigen Mikrotraumatisierung des Knies und der Überdehnung der Kniescheibenbänder, die bei der Kontraktion des Quadrizeps auftritt, wird die Durchblutung des Schienbeins, genauer gesagt der Tuberositas des Schienbeins, beeinträchtigt. Es kommt zu kleinen Blutungen, einem Riss der Patellabandfasern, einer aseptischen Kapsulitis und nekrotischen Läsionen der Tuberositas tibiae.
Symptome und Verlauf der Krankheit
Der Morbus Schlatter zeichnet sich durch einen schleichenden, asymptomatischen Beginn aus. Die Patienten führen den Ausbruch in der Regel nicht auf eine Knieverletzung zurück.
Zu den Hauptsymptomen der Osgood-Schlatter-Krankheit gehören.
- Schwellungen und Schmerzen im Bereich der Tuberositas tibiae, direkt unter der Patella;
- Schmerzen in den Knien, die nach körperlicher Aktivität – insbesondere beim Laufen, Springen und Treppensteigen – zunehmen und in Ruhe abnehmen;
- Verspannungen in den umliegenden Muskeln, insbesondere in den Oberschenkelmuskeln (Quadrizeps).
Die Schmerzen sind von Mensch zu Mensch unterschiedlich. Manche Menschen haben nur leichte Schmerzen bei bestimmten Tätigkeiten, vor allem beim Laufen oder Springen. Bei anderen können die Schmerzen konstant und lähmend sein. In der Regel entwickelt sich die Osgood-Schlatter-Krankheit nur in einem Knie, manchmal können aber auch beide Knie betroffen sein. Die Beschwerden können von einigen Wochen bis zu mehreren Monaten andauern und wiederkehren, bis das Kind sein Wachstum einstellt.
Bei der Untersuchung des Knies wird eine Schwellung des Knies festgestellt, die die Konturen der Tuberositas tibiae abflacht. Die Palpation des Knötchens zeigt eine lokale Empfindlichkeit und eine Schwellung, die von fest elastischer Konsistenz ist. Durch die Schwellung hindurch lässt sich eine harte Wölbung ertasten.
Der Morbus Schlatter hat einen chronischen Verlauf, manchmal mit schwankendem Verlauf und ausgeprägten Exazerbationsphasen. Die Krankheit dauert ein bis zwei Jahre und führt häufig zur Genesung des Patienten nach Abschluss des Knochenwachstums (etwa im Alter von 17-19 Jahren).
Komplikationen der Osgood-Schlatter-Krankheit sind selten. Dazu können chronische Schmerzen oder lokale Schwellungen gehören, die mit kalten Umschlägen und entzündungshemmenden Medikamenten gut behandelt werden können. Häufig kann auch nach Abklingen der Symptome ein Knötchen am Unterschenkel an der Stelle der Schwellung zurückbleiben. Dieser Knötchen kann in unterschiedlichem Ausmaß ein Leben lang bestehen bleiben, beeinträchtigt aber in der Regel die Funktion des Knies nicht.
Verbände für das anteriore Tibiasyndrom [ Bearbeiten ].
Es gibt viele Methoden zur Behandlung von Unterschenkelschmerzen, zwischen denen die Wahl meist empirisch getroffen werden muss. Wenn die Schmerzen durch eine Abflachung des Fußlängsgewölbes verursacht werden, kann eine einfache Bandage am Fußgewölbe in Kombination mit 2-3 zirkulären Bändern, die am distalen Teil des Schienbeins angelegt werden, um die Streckung zu reduzieren, für den Sportler hilfreich sein (Abb. 2.23). Eine geschlossene Flechtbandage zur Begrenzung der Pronation des Fußes hilft bei Entzündungen der Sehne des Musculus tibialis posterior. Athleten bemerken auch die große Wirkung von Kompressionsverbänden am Unterschenkel (Abb. 2.24). Bei einem vorderen Schienbeinfaszienbettsyndrom oder Ermüdungsbrüchen helfen Bandagen nicht.
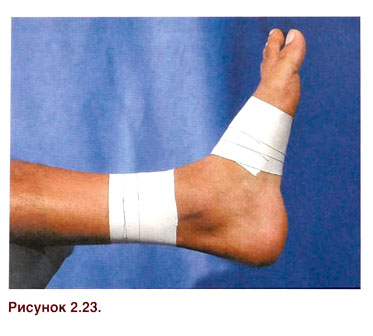
Abbildung 2.23. Bandage beim vorderen Schienbeinsyndrom, das durch eine Abflachung des Fußlängsgewölbes verursacht wird. Dabei handelt es sich um eine Kombination aus einem einfachen Verband auf dem Fußgewölbe und einem Verband, der den Druck auf die Streckballen entlastet.
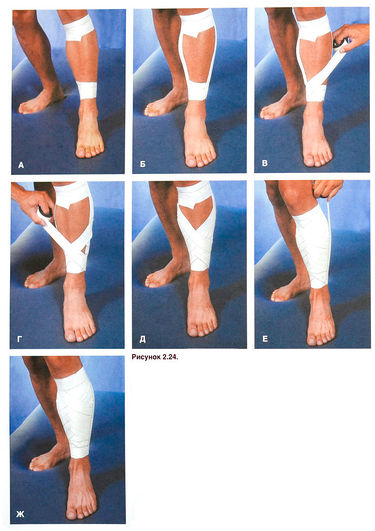
Abbildung 2.24. Verband an der vorderen Oberfläche des Schienbeins bei Tibialis-anterior-Syndrom. Legen Sie zunächst den proximalen und distalen (А)sowie medial und lateral (Б) Verankerungsstreifen. Die Klebebandstreifen werden dann diagonal angebracht: von der medialen zur lateralen Seite (В) und von der lateralen zur medialen Seite (Г)transversal. Sobald die Vorderfläche des Schienbeins vollständig bedeckt ist (Д)Die Fixierungsbänder auf der medialen und lateralen Seite anbringen (F). (Ж).
Übungen für das anteriore Tibiasyndrom [ Bearbeiten ].
Hilfreich sind Übungen zur Dehnung und Kräftigung der Muskeln, die auf das Sprunggelenk einwirken (siehe Abbildungen 2.8 und 2.9), sowie Übungen für das Längsgewölbe des Fußes (siehe Dehnung der Muskeln und Bänder des Fußes). Der Sportler sollte die vorderen und hinteren Muskelgruppen des Unterschenkels gleichermaßen stärken und gutes Schuhwerk verwenden.
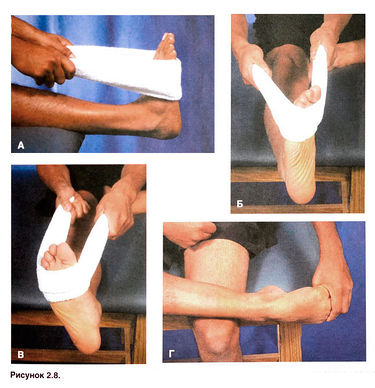
Abbildung 2.8 А. Dehnung des Wadenmuskels mit einem Handtuch. Der Sportler sollte den Fuß in eine dorsale Position bringen und dann an den Enden des Handtuchs ziehen, um den Muskel zu dehnen. Während der Dehnung sollte die Neutralstellung des Fußes mit der Supination abwechseln (Б) und Pronation (В). Um die Kambiummuskeln zu dehnen, wiederholen Sie die Übung mit dem im Knie gebeugten Bein, das über die Tischkante hängt. Г. D. Sie können die Unterschenkelmuskulatur auch ohne zusätzliche Hilfsmittel dehnen, indem Sie die Plantarflexionsstellung des Fußes verändern.
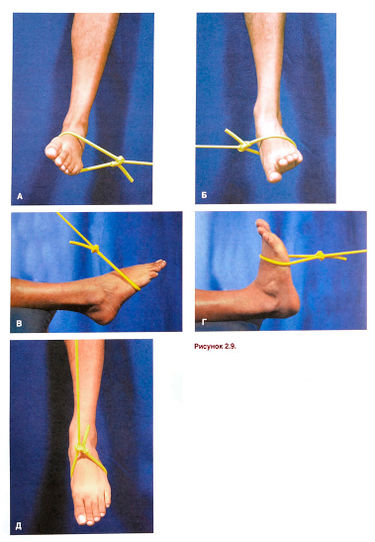
Abbildung 2.9. Übungen zur Stärkung der Unterschenkelmuskulatur mit einem Gummiband. А. Supination des Fußes. Б. Pronation des Fußes. В. Flexion der Fußsohle. Г. D. Dorsalflexion des Fußes. Д. Zur isolierten Kräftigung der Kniesehnenmuskulatur wird die Plantarflexion des Fußes wiederholt, indem das Bein im Kniegelenk um 90° gebeugt wird.
Orthesen sind Schuheinlagen, die die richtige Biomechanik des Fußes wiederherstellen sollen.
Ursachen für das Problem
Die Neigung der Gelenkkapsel verursacht zusammen mit der Synovialmembran im Bereich des Sprunggelenks ein Impingement. Osteophyten (auch als Knochenzapfen bekannt) beginnen in den Bereichen der Kompression zu wachsen, und es entwickelt sich ein aktiver Entzündungsprozess.
Durch das Vorhandensein von Osteophyten wird der natürliche Abstand zwischen Talus- und Tibiaknochen weiter verringert. Infolgedessen werden die Gelenkkapsel und die Synovialmembran noch mehr beeinträchtigt, die Entzündung nimmt zu und die Schmerzen nehmen zu.
Es gibt drei Hauptursachen, die zur Entstehung dieser Erkrankung beitragen:
- Patienten mit einer angeborenen Veranlagung;
- Verletzungen des Sprunggelenks, die erlitten oder unzureichend behandelt wurden;
- Chronische Entzündungen, die durch andere Faktoren verursacht werden.
Jeder dieser Faktoren kann zu negativen Veränderungen im Gelenk beitragen. In der Folge kommt es zu Krankheitssymptomen und erheblichen Beschwerden.
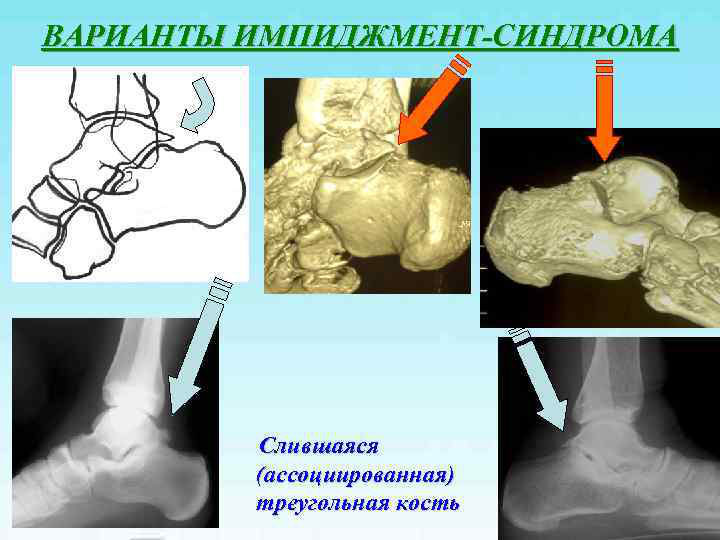
Arten und Schweregrade des Impingement-Syndroms
Es gibt zwei Haupttypen des Impingement-Syndroms: das anteriore und das posteriore.
Das anteriore Impingement entsteht hauptsächlich durch eine traumatische Schädigung des Bandapparats des Sprunggelenks. Jede noch so leichte Instabilität dieses Gelenks trägt zu seiner Verletzung in extremer Streckstellung bei.
Statistisch gesehen betrifft das anteriore Impingement vor allem Sportler. Das anteriore Impingement wird durch häufige starke Belastung des vorderen Gelenks verursacht und führt zu einer dauerhaften Schädigung des Gelenks. Die Überdehnung des Gelenks ist die Hauptursache für das Impingement.
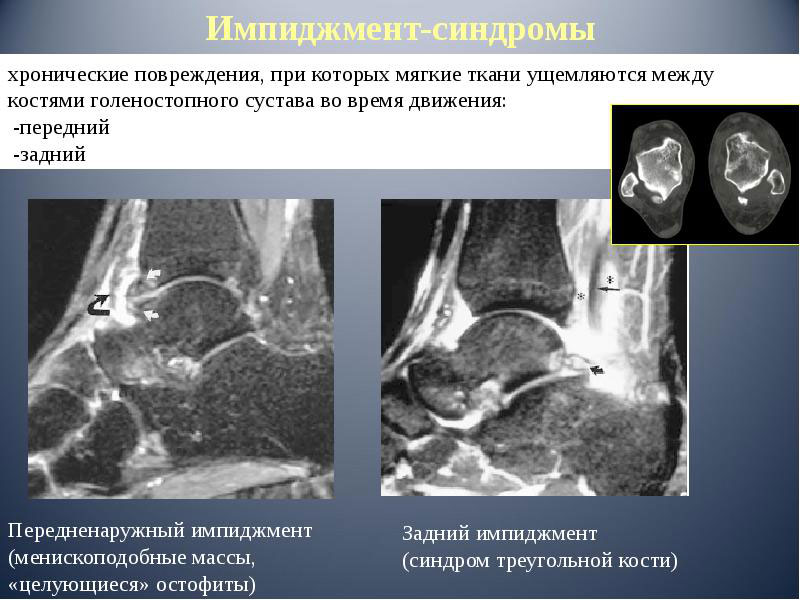
Das posteriore Impingement hängt häufig mit den anatomischen Gegebenheiten des Sprunggelenks und einem Trauma zusammen. Das posteriore Impingement ist vor allem für Balletttänzer charakteristisch. Denn bei diesem Tanz muss man viel auf den Zehenspitzen gehen, was zu einer starken Rückwärtsbeugung des Sprunggelenks und einer daraus resultierenden Traumatisierung führt.
Das Vorhandensein eines posterioren Impingements wird oft vergessen, obwohl diese Erkrankung tatsächlich zu einer schweren Beeinträchtigung der Gelenkfunktion führen kann.
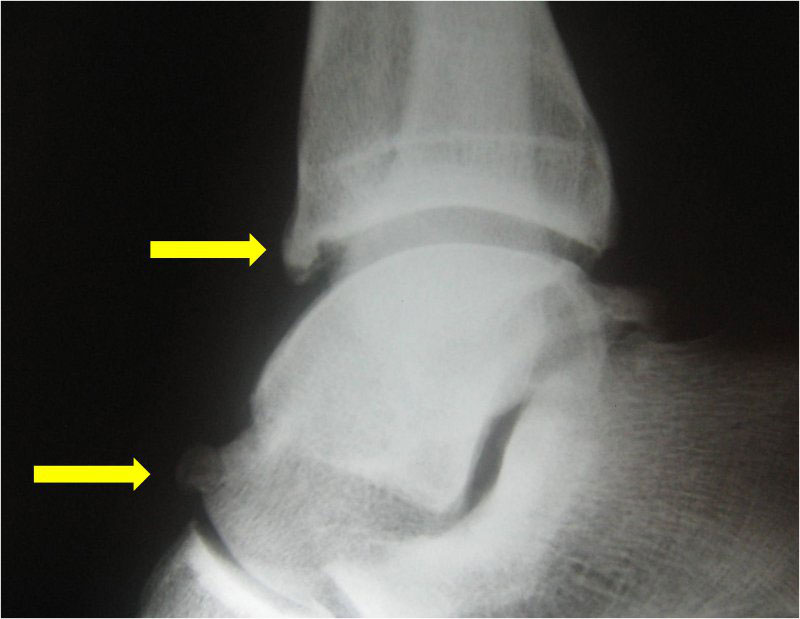
Die Erkrankung kann auch in mehrere Grade eingeteilt werden:
- Grad I – gekennzeichnet durch das Vorhandensein eines bis zu 3 mm großen Sporns am Schienbein, der als Synovialstufe bezeichnet wird;
- Grad II – osteochondral, die Größe des Sporns übersteigt 3 mm;
- Grad III – es können Exostosen mit oder ohne Fragmentierung gefunden werden, und der Sporn tritt auch am Talus auf;
- Grad IV – es entwickeln sich Veränderungen, die für eine Arthrose charakteristisch sind.
Arten von Knochenmarködemen:
Die Arten von Knochenmarködemen lassen sich anhand mehrerer Merkmale unterscheiden. Hiervon hängen die Maßnahmen ab, die zur Bekämpfung dieser Pathologie und ihrer Folgen gewählt werden.
Ödem des trabekulären Knochenmarks
Eine Schwellung des trabekulären Knochenmarks ist das erste Anzeichen eines Wirbelbruchs. Dies ist insbesondere dann möglich, wenn der Wirbelkörper durch einen Bruch in seiner Höhe reduziert ist. Liegt nur eine Schwellung vor, ist das Vorliegen einer Prellung oder eines Wirbelbruchs fraglich. Diagnostische Verfahren wie Röntgen oder CT zeigen die Situation in diesem Fall am besten, und das MRT-Verfahren ist als ergänzende Methode hilfreich. Dies liegt daran, dass die Weichteilpathologie durch MRT diagnostiziert wird.
Bei einem trabekulären Ödem sollte es zu einer Zunahme des Flüssigkeitsvolumens im Knochengewebe kommen, wobei es sich nicht nur um eine traumatische Genese, sondern auch um einen entzündlichen Prozess handelt. Die Behandlung wäre Kaliumjodid, das eine entzündungshemmende Wirkung hat. Solange die Ausstülpung klein ist, sollte sie unabhängig von ihrer Lage behandelt werden. Neben Medikamenten und Krankengymnastik werden Akupunktur und physikalische Therapie verordnet, um eine Vorwölbung der Wirbelsäule und die Entwicklung einer Myelopathie zu verhindern.
Ödem des Oberschenkelknochenmarks
Ein Ödem im Knochenmark des Oberschenkels kann sehr schwere Formen annehmen. Die Ursache der Schwellung ist wichtig. Wenn sie mit einer Knochenentzündung einhergeht, sind die Symptome sehr schwerwiegend. Es handelt sich um einen komplexen Prozess mit Eiterbildung. Er dringt in den Knochen und das Knochenmark ein, wo sich auch bösartige Bakterien ausbreiten, und erfordert eine komplexe Behandlung. In diesem Fall ist die Schwellung eine Folge der Krankheit selbst.
Auch Osteochondrose und Bandscheibenvorfälle sind Begleiterscheinungen der Erkrankung. Sie werden mittels Magnetresonanztomographie diagnostiziert. Eine genaue Diagnose kann von einem Chirurgen gestellt werden.
Eine solche Schwellung kann auf Anomalien im Zusammenhang mit einem Knochenvorsprung im Oberschenkelknochen hindeuten. In diesem Fall wird dieser Knochen als Teil des Knies betrachtet, und wenn eine Funktionsstörung vorliegt, sollte man sich Gedanken darüber machen, ob der Patient ein Knochenmarködem an diesem Knochen hat.
Behandlung des Knochenmarködems
Die Behandlung eines Knochenmarködems hängt von mehreren wichtigen Faktoren ab:
- der Ursache für das Auftreten des Ödems;
- dem Ausmaß der Manifestation des pathologischen Prozesses;
- der Art und dem Ausmaß der Rolle und der Auswirkungen der Masse auf die Gelenkfunktion.
Die Behandlung von Knochenmarködemen ist eine recht komplexe Aufgabe. Selbst hochqualifizierte Spezialisten gehen die Lösung mit großer Vorsicht an. Eine Selbstbehandlung kommt nicht in Frage.
Besonders kompliziert wird die Situation durch die Tatsache, dass jede unangemessene Maßnahme oft tödlich ist. Wenn es zu einer Exazerbation kommt, muss der Arzt dafür sorgen, dass der zerebrale Durchblutungsdruck wiederhergestellt wird. Dies wird gemeinhin als CPC bezeichnet. So können ein normaler Blutfluss und eine normale Versorgung der Nervenzellen mit Substanzen gewährleistet werden. Die normale Begleiterscheinung eines Knochenmarködems ist ein Anstieg des Hirndrucks, gefolgt von einem starken Abfall der CPC-Werte.
Es wird Hilfe gesucht, um den hohen Druck zu senken:
- Aufrechterhaltung der Sauerstoffversorgung des Körpers.
- Behandlung und Prävention von Schmerzsyndromen.
- Behandlung von Krampfanfällen.
- Aufrechterhaltung der Körpertemperatur innerhalb normaler Grenzen.
- Verabreichung von Diuretika an den Patienten, um überschüssige Flüssigkeit auszuschwemmen.
- Mäßige Hyperventilation.
- Beseitigung der Ursache des abnormalen Flüssigkeitsausflusses.
- Normalisierung des Rückenmarkvolumens, unterstützt durch eine forcierte Diurese mit elektrolytregulierenden Medikamenten.
Der Wasser-Elektrolyt-Haushalt sollte stets überwacht werden. Bei der Behandlung eines Knochenmarködems ist die Einstellung einer Glukokortikoidtherapie wichtig. Seine Funktion besteht darin, die Zellmembranen zu stabilisieren. Dadurch wird die Ansammlung von Katecholaminen in geschädigten Zellen und Geweben verhindert. Membranschutzmittel, die auch als Nootropika bezeichnet werden, sind ideal.
Symptome der metaphysären Dysplasie
Kennzeichnend für die Erkrankung ist eine starke Verschiebung der Röhrenknochen mit gleichzeitiger deutlicher Vergrößerung des Erlenmeyer-Buckels in den Beinen. Die Symptome sind besonders ausgeprägt, wenn der Oberschenkelknochen betroffen ist. Bei der metaphysären Dysplasie sind die negativen Veränderungen der Schädelstruktur minimal. In seltenen Fällen ragen die Frontallappen stark über die Augenhöhlen hinaus, wodurch eine asymmetrische Gesichtsstruktur entsteht.
Bei Dysplasien kommt es zu einer Vergrößerung des Brustkorbs, einem abnormen Becken mit Krümmung und Veränderungen des Hüftgelenks. Der Winkel des Unterkiefers ist verändert und die Oberarmknochen sind ebenfalls breiter als normal.
Viele Patienten haben eine starke Krümmung der Wirbelsäule und schwere Formen der Skoliose. Bereits im Kindesalter ist die Knochendichte viel geringer als normal, was zu Osteoporose führt. Die Knochen werden zu brüchig und können das Gewicht des Körpers beim Gehen und bei aktiven Bewegungen kaum noch tragen. Dies ist die Hauptursache für häufige pathologische Brüche der Rippen und unteren Gliedmaßen.
Die Symptome der metaphysären Dysplasie sind ebenfalls häufig:
- Schwere Formen von Zahnkaries mit multiplen Zahnläsionen in der Halsgegend;
- Abnorme Struktur der Nasennebenhöhlen, Stirnhöhlen;
- Einschränkung der Beweglichkeit der oberen Gliedmaßen in der Ellenbogenregion;
- Erhebliche Muskelschwäche;
- Hypotonie der unteren Gliedmaßen;
- Malokklusion;
- Plattfüße.
Bei einigen Formen schreitet die Skoliose rasch voran. Die Nervenenden im Rückenmark, die die inneren Organe versorgen, werden zusammengedrückt. Dies ist eine der Ursachen für kardiovaskuläre und endokrine Probleme, Verdauungsorgane, Kopfschmerzen und Muskelschmerzen.

Metaphysäre Dysplasie vom Janssen-Typ
Eine extrem seltene Erkrankung: Bisher wurden nicht mehr als 10 Fälle zuverlässig beschrieben. Zu den charakteristischen Merkmalen, die auf diese Art von Krankheit hinweisen, gehören:
Behandlungsmethoden.
Bei einigen Formen der metaphysären Dysplasie leiden die Patienten unter einem starken Mangel an Knochenmasse. Nach der Bestimmung der Knochendichte kann der Arzt eine Behandlung mit Mineralisierungsmitteln auf der Basis von Kalzium, Fluorid, Magnesium und Vitamin D empfehlen. Diese verändern die Struktur nicht, verringern aber das Risiko pathologischer Knochenbrüche.
Jegliche Pharmakotherapie der metaphysären Dysplasie ist unterstützend und wird zur Beseitigung der Symptome eingesetzt. In der modernen Medizin gibt es keine Medikamente, die pathologische Veränderungen in den metaphysischen Teilen des Knochens aufhalten können. Bei der Pyle-Krankheit muss zusätzlich der Hormonspiegel überwacht und korrigiert werden.
Bei häufigen Verrenkungen und Subluxationen des Hüftgelenks wird das Tragen von speziellen Prothesen empfohlen. Die Patienten werden individuell mit orthopädischen Schuhen ausgestattet, um die verkürzten Gliedmaßen zu korrigieren. Ein Korsett und eine kontinuierliche Physiotherapie sind erforderlich, um das Fortschreiten der Skoliose zu verlangsamen. Bleibt die Wirkung aus, ist eine Operation angezeigt.
Artikel von medizinischen Experten
Alle iLive-Inhalte werden von medizinischen Experten geprüft, um sicherzustellen, dass sie so genau und sachlich wie möglich sind.
Wir verfolgen eine strenge Politik bei der Auswahl von Informationsquellen und zitieren nur seriöse Websites, akademische Forschungsinstitute und, wenn möglich, von Experten begutachtete medizinische Studien. Bitte beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) interaktive Links zu solchen Studien sind.
Wenn Sie der Meinung sind, dass eines unserer Materialien ungenau, veraltet oder anderweitig fragwürdig ist, markieren Sie es bitte und drücken Sie Strg + Enter.
Schienbeinschmerzen sind für den Menschen ein recht komplexes Problem, da sie ein Symptom für eine lebensbedrohliche Erkrankung wie eine Thrombose sein können. Und Thrombose ist nicht die einzige Erkrankung, die Unterschenkelschmerzen signalisiert. Manchmal sind solche Unterschenkelschmerzen mit Krankheiten verbunden, die sich noch im Anfangsstadium befinden – in diesem Fall können sie schnell behandelt werden. Wie unterscheidet man zwischen einer gefährlichen Situation und einer, die schnell behandelt werden kann?
Ursachen für Unterschenkelschmerzen
- Es besteht eine verminderte Konzentration bestimmter Salze im Blut, z. B. Magnesium, Kalzium, Kalium. Die Ursache für die verminderte Salzkonzentration können harntreibende Mittel sein.
- Die Person nimmt unkontrolliert Medikamente ein: Statine (diese können zu einer Zerstörung oder Verformung des Muskelgewebes führen, wodurch der Cholesterinspiegel im Blut sinkt).
- Muskelkrämpfe, insbesondere bei längerer Anstrengung, körperlicher Belastung.
- Bänder- oder Sehnenrisse als Folge von Muskelverletzungen
- Bruch eines Knochens im Unterschenkel oder Sprunggelenk
- Deformierung oder Beschädigung des Meniskus
- Venenthrombose (tief oder oberflächlich), Okklusion
- Sehnenscheidenentzündung
- Beschädigung des Meniskus.
- Atherosklerose in den Blutgefäßen der Beine
- Infektiöse Gewebeläsionen des Unterschenkels
- Verformungen, Risse, Zerrungen, Traumata, Nervenfaserschäden (Raucher, Alkoholiker und Diabetiker sind gefährdet).
- Sogenanntes ‚Trap-Syndrom‘, bei dem die untere Extremität infolge eines Traumas oder einer Überdehnung der Muskeln eingeklemmt oder gestaucht wird
- Brüche infolge einer übermäßigen Muskeldehnung
- Muskelkontrakturen – so genannte Muskelversteifungen infolge von Überdehnung, Überanstrengung
- Periostitis des Schienbeins
- Risse – große und kleine – in der Wadenmuskulatur
- Erweiterte Venen, Riss von Bändern unterhalb des Knies.
- Entzündung der Tuberositas tibiae
- Entzündung der Kniescheibenspitze – sogenanntes Springerknie
- Tumore des Schienbeins oder der Hüfte oder Osteome
- Missbrauch von Medikamenten wie Kortikosteroiden
- Bösartige Tumore der Unterkieferknochen
- Paget-Krankheit (Brustkrebs)
- Raynaud-Syndrom
- Kompressionssyndrom der Muskeln
- Kompression von Nervenwurzeln im Unterschenkel
Hauptursachen der tibialen Neuropathie
Schauen wir uns die wichtigsten Situationen an, die ein Problem wie die Tibia-Neuropathie hervorrufen:
- Schweres Trauma – Fraktur der unteren Extremität, Verrenkung des Knöchels, Sehnenfunktionsstörungen, Verstauchung der Fußbänder;
- Wiederholte Traumata durch Sporttraining, Fußdeformitäten, zu denen auch der Plattfuß gehört;
- Langfristige Fehlstellung der unteren Gliedmaßen mit starker Kompression (Einklemmung des Nervus tibialis);
- Beeinträchtigter Stoffwechsel;
- Erkrankungen des Knies und des Sprunggelenks.
Symptome der tibialen Neuropathie
Wenn die Krankheit die Sehnen betrifft, hat der Patient Schwierigkeiten, den Fuß zu beugen und kann die Zehen nicht richtig kontrollieren. Es besteht die Unfähigkeit, auf den Zehen zu stehen. Es besteht eine vollständige Muskelfunktionsstörung im Unterschenkel, im Fuß, und der Fuß nimmt die Form eines Krallenfußes an.
In einigen Fällen wird das Problem durch längeres Gehen oder Laufen ausgelöst. Die Fußsohle wird sehr schmerzhaft und strahlt bis in den Wadenmuskel aus. Die Schmerzen nehmen im Stehen und beim Gehen deutlich zu.
Bei professionellen Läufern ist der Medianusnerv am häufigsten betroffen. Die Schmerzen treten an der Innenseite der Fußsohle und im Bereich von zwei oder drei Zehen auf.
Frauen, die regelmäßig in Stöckelschuhen laufen oder übergewichtig sind, leiden unter dieser Erkrankung. In diesem Fall verstärkt jede Bewegung, auch das Laufen, die schmerzhaften Empfindungen erheblich.
Calcanea betrifft den Fersenbereich. Diese Erkrankung wird in der Regel durch unglückliches Fersenspringen, langes Barfußlaufen oder das Tragen von Schuhen mit dünnen Sohlen verursacht. Der Betroffene kann wegen des brennenden und unerträglichen Gefühls nicht auf die Fersen treten.
Periphere Gefäßverschlüsse
Gefäßverschlüsse betreffen große Arterien in den Gliedmaßen, am häufigsten in den unteren Gliedmaßen. Verschlüsse sind eine unangenehme Folge von Gefäßerkrankungen der unteren Gliedmaßen. Die Gefahr eines akuten Verschlusses in diesem Bereich besteht darin, dass es zu einer Gewebsnekrose kommt, die zur Amputation der betroffenen Gliedmaße führt. Charakteristische Symptome der obliterativen Thrombophlebitis, der Atherosklerose der Beingefäße und anderer häufiger Pathologien sind:
- Schmerzen in den Beinen, die auch in Ruhe nicht abklingen;
- Blässe der Haut an den Gliedmaßen;
- Kältegefühl in den Beinen;
- Kribbeln und Taubheitsgefühl in den Gliedmaßen;
- Beeinträchtigung der motorischen Funktion der Gliedmaßen.
Treten diese Symptome auf, ist eine sofortige Untersuchung und Behandlung der Blutgefäße der Gliedmaßen angezeigt: die geringste Verzögerung kann zu Gangrän führen. In den frühen Stadien der Krankheit werden die obliterierende Atherosklerose der unteren Gliedmaßen und andere sklerotische Pathologien konservativ behandelt, während es in der fortgeschrittenen Form schwierig ist, die Krankheit zu bekämpfen.
In den Nierenarterien kommt es zu verschließenden Prozessen, die zu renovaskulärem Bluthochdruck und Nierenfunktionsstörungen führen. Die Krankheit betrifft auch die Aorta, das größte Gefäß. Lesen Sie hier über die Auswirkungen der Atherosklerose auf die Aorta.
 Verschlüsse der Blutversorgungsgefäße des Gehirns
Verschlüsse der Blutversorgungsgefäße des Gehirns
Verschlüsse der Arterien, die das Gehirn mit Blut versorgen, haben gefährliche Folgen. Eine gestörte Blutzufuhr zum Gehirn birgt das Risiko eines Schlaganfalls oder eines zerebralen ischämischen Infarkts, was oft zum Tod des Patienten, zu Lähmungen oder Demenz führt. Eine häufige Ursache ist der Verschluss der Halsschlagader (Arteria carotis). Er geht mit Bewusstlosigkeit, Übelkeit und Erbrechen, Koordinations-, Sprach- und Sehstörungen sowie Schwäche und Taubheit der Gliedmaßen einher. Eine Vorstufe des Schlaganfalls ist die transitorische (zerebrale) ischämische Attacke, die wir bereits ausführlich besprochen haben.
In den meisten Fällen ist eine Operation die einzige Möglichkeit, den Verschluss zu entfernen und den Blutfluss wiederherzustellen. Ist der Verschluss vollständig, sollte ein arterieller Bypass, eine offene Operation, bei der der erkrankte Teil des Gefäßes durch eine künstliche Prothese ersetzt wird, durchgeführt werden.
Lesen Sie mehr:- Wachsende Knochen im Fuß.
- Beine bei heranwachsenden Jungen.
- Schienbeinprellung.
- Kind hat eine Beule am Fuß.
- Vordere Kippung des Beckens.
- Wurzelknötchen bei Kindern.
- Unterschenkelbeugung.
- Warum das Schienbein schmerzt.
