Wenn Verletzungen oder Erkrankungen der Achillessehne nicht rechtzeitig behandelt werden, besteht ein hohes Risiko für Komplikationen. Unbehandelte Verletzungen oder Erkrankungen der Achillessehne können zu einer dauerhaften Beeinträchtigung des Fußes führen.
- Anatomie und grundlegende Schäden an der Achillessehne
- Die wichtigsten Erkrankungen der Achillessehne und ihre Behandlung
- Sehnenscheidenentzündung
- Anatomie
- Verursacht
- Kalkaneus (Ferse)
- Wo tut es weh?
- Symptome
- Diagnose
- Normale Werte
- Röntgenbild: Anzeichen einer Erkrankung
- Klinisch relevante Anatomie
- Mechanismus der Verletzung
- Symptome
- Ursachen für Fersenschmerzen am Morgen nach dem Schlaf
- Ursachen
- Warum SM-Clinic?
Anatomie und grundlegende Schäden an der Achillessehne
Der Fuß ist der wichtigste Teil der unteren Gliedmaßen und trägt den größten Teil der Last. In ihm befindet sich der Bereich der Achillessehne. Er kann sehr viel Druck aushalten, ist jedoch häufig von Verletzungen und Krankheiten betroffen. Aufbau der Achillessehne sowie Symptome und Behandlung von Sehnenentzündungen und anderen Erkrankungen dieses Bandes.
Die Achillessehne wird auch als Fersensehne bezeichnet, da sie sich auf der Rückseite der Ferse, direkt darüber, befindet. In diesem Bereich befinden sich die Wade und die Wadenmuskeln, die aus dem Oberschenkelbereich stammen.
Im Fersenbereich vereinen sie sich zur Aponeurose, die aus elastischen und kollagenen Fasern besteht und am Fersenbein ansetzt. Das Muskelgewebe verbindet sich im Fersenbereich zu einer Achillessehne.
- Dank der anatomischen Struktur des Fußes trägt sie dazu bei, beim Gehen eine aufrechte Körperhaltung zu bewahren.
- Polstert den Fuß bei körperlicher Aktivität.
- Minimiert das Risiko von Fußverletzungen bei normaler Bewegung.
- Ermöglicht eine aktive Bewegung, indem er die Sehnen dehnt und dem Fuß Stabilität verleiht.
- Verantwortlich für die Supination.
Obwohl das Band sehr stark ist, ist es oft anfällig für Verletzungen und Anomalien. In solchen Fällen ist es wichtig, rechtzeitig einen Arzt aufzusuchen.
Die wichtigsten Erkrankungen der Achillessehne und ihre Behandlung
In den meisten Fällen ist die Achillessehne anfällig für entzündliche Erkrankungen.
Sehnenscheidenentzündung
Bei der Achillessehnenentzündung handelt es sich um einen entzündlichen Prozess im Gewebe.
Unbehandelt kann sie zu degenerativen Veränderungen in dem betroffenen Bereich führen.
Die Krankheit tritt am häufigsten bei älteren Menschen und Sportlern auf. Letztere setzen ihre Beine ständig übermäßigen körperlichen Belastungen, plötzlichen Bewegungen, Sprüngen und anderen Aktivitäten aus, die zu Verletzungen und Entzündungen führen.
Ältere Menschen entwickeln eine Achillessehnenentzündung aufgrund der geringeren Festigkeit des Knorpelgewebes und seiner Fähigkeit, sich zu dehnen. Jede unvorsichtige Bewegung kann Schäden verursachen und einen entzündlichen Prozess auslösen.
Andere Ursachen für eine Tendinose können sein.
- Infektionskrankheiten.
- Plattfüße, Fersensporn.
- Tragen von unbequemen Schuhen.
- Obstruktion.
- Das Auftreten eines Knochens im Fuß.
Die Achillessehnenentzündung wird von Beschwerden begleitet. Bei der akuten Form kommt es zu Schmerzen im betroffenen Bereich, die nur bei körperlicher Betätigung auftreten und in Ruhe abklingen.
Bei der chronischen Form nehmen die Schmerzen in der Achillessehne allmählich zu und treten unabhängig von körperlicher Betätigung auf. Neben den Schmerzen klagen die Patienten auch über folgende Symptome:
- Rötung der Haut;
- Knirschen im Knöchel, das beim Gehen auftritt;
- Verdickung der geschädigten Sehne;
- Anschwellen des Fußes;
- Einschränkung der Beweglichkeit.
Akute und chronische Achillessehnenentzündungen werden konservativ behandelt. Ein chirurgischer Eingriff ist nur dann angezeigt, wenn die Erkrankung nicht mit anderen Mitteln behandelt werden kann.
Anatomie
Die Erkrankung, die sich als Belastungsschmerz äußert, wird durch eine Untersuchung mit möglichen Frakturen oder Rupturen des Fersenbeins und Rissen des Bindegewebes im Bewegungsapparat des Fußes abgegrenzt.
Um eine korrekte Diagnose zu stellen, wird die kompakte Komponente der Synovialmembran des Fußes sorgfältig abgetastet. Es handelt sich im Wesentlichen um eine Muskelformation, die zwischen den Köpfen der Mittelfußknochen und der Basis des Fersenbeins liegt. Ihre Aufgabe ist es, das Längsgewölbe des Fußes zu formen, das dem Körper bei der Bewegung eine Dämpfung ermöglicht.
Da es auch ein Quergewölbe gibt und das Fersenbein einen natürlichen Scheitelpunkt hat, entsteht der größte Druck an der Ansatzstelle.
In traumatischen Situationen, bei Überlastung und Stoffwechselstörungen führt dies zu einem Überwachsen des Knochens an der Oberfläche des Wadenbeinhöckers und verursacht Schmerzen. Dies wird als ‚Fersensporn‘ bezeichnet, der auf dem Röntgenbild wie ein spitzer Dorn in diesem Bereich aussieht.
Verursacht
Diese Verzerrung der natürlichen Anatomie wird in der Regel durch degenerative Veränderungen im gesamten Körper verursacht. Aufgrund der Störung der inneren Homöostase tritt die ‚Plantarfasziitis‘ am häufigsten bei älteren Menschen auf.
Bei jungen Menschen und Menschen mittleren Alters kann sie eine Folge körperlicher Überlastung sein, z. B. durch sportliches Hochleistungstraining, Wettkämpfe oder die Art des Arbeitsplatzes mit langem Stehen oder schwerem Heben.
Unbequeme, enge Schuhe mit hohen Absätzen, traumatische Schäden am Bandapparat durch Stürze, Verstauchungen oder schwere Prellungen sowie Übergewicht können ebenfalls zu den Symptomen der Erkrankung beitragen. Bei Menschen mit intaktem Immunsystem ist der Körper in der Regel selbst in der Lage, Ausgleichsmechanismen zu aktivieren, um Mikroverletzungen zu heilen.
Bei alters- und degenerationsbedingten Veränderungen der Stoffwechselvorgänge kommt es zu einer hypertrophen Reaktion der spezifischen Fersenbeinschwiele an der Spitze des Knochenkopfes, die aufgrund der verstärkten Reizung der Nervenbündel zu einem quälenden Schmerzsyndrom führt.
Kalkaneus (Ferse)
Alle iLive-Inhalte werden von medizinischen Experten geprüft, um sicherzustellen, dass sie so genau und sachlich wie möglich sind.
Wir haben strenge Regeln für die Auswahl von Informationsquellen und zitieren nur seriöse Websites, akademische Forschungsinstitute und, wenn möglich, von Experten begutachtete medizinische Studien. Bitte beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) interaktive Links zu solchen Studien sind.
Wenn Sie der Meinung sind, dass eines unserer Materialien ungenau, veraltet oder anderweitig fragwürdig ist, markieren Sie es bitte und drücken Sie Strg + Enter.
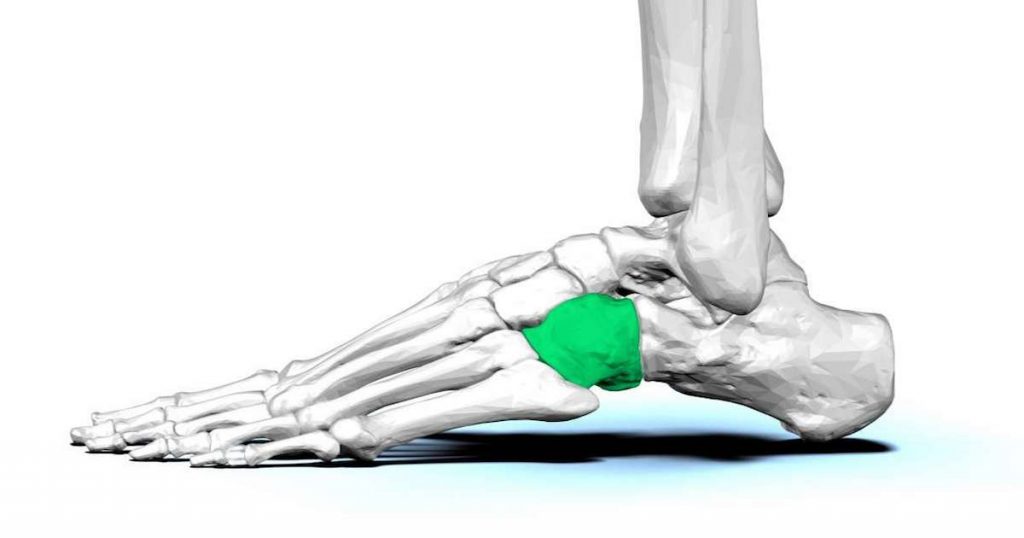
Der Calcaneus (Fersenbein) ist der größte Knochen des Fußes. Er befindet sich unter dem Talus und ragt deutlich unter diesem hervor. Das Tuber calcanei ist auf der Rückseite des Fersenbeins sichtbar. Auf der Oberseite des Fersenbeins befinden sich drei Gelenkflächen: die vordere, mittlere und hintere Gelenkfläche des Talus (faciei articulares talaris anterior, media et posterior). Diese Flächen entsprechen den Gelenkflächen des Fersenbeins. Zwischen der medialen und der hinteren Gelenkfläche ist der Sulcus calcanei zu sehen, der zusammen mit dem gleichen Sulcus am Talusknochen den Sinus tarsi bildet. Der Eingang zu diesem Sinus befindet sich auf dem Dorsum des Fußes an seiner lateralen Seite. Vom vorderen oberen Rand des Fersenbeins auf der medialen Seite geht ein kurzer und dicker Fortsatz aus, der als Talusstütze (sustentdculum tali) bezeichnet wird. Der Sulcus tendinis m.peronei longi verläuft entlang der Seitenfläche des Fersenbeins. Am distalen (vorderen) Ende des Fersenbeins befindet sich die Gelenkfläche des Würfelbeins (facies articularis cuboidea), die mit dem Würfelbein verbunden ist.
Wo tut es weh?
Das iLive-Portal bietet keine medizinische Beratung, Diagnose oder Behandlung.
Die auf dem Portal veröffentlichten Informationen dienen lediglich der Orientierung und sollten nicht ohne Rücksprache mit einem Spezialisten verwendet werden.
Bitte lesen Sie die Regeln und Richtlinien der Website sorgfältig durch. Sie können auch Kontakt mit uns aufnehmen!
Urheberrecht © 2011 – 2023 iLive. Alle Rechte vorbehalten.
Klicken Sie einfach auf die Schaltfläche ‚Anfrage senden‘, um uns Informationen zu senden. Sie können auch einen Kommentar hinzufügen.
Symptome
Die klinischen Symptome hängen von der Lage, der Größe und dem Ausmaß der Wucherung ab. Die ersten Stadien sind schmerzlos, mit gelegentlichem leichtem Unbehagen im Fersenbereich, meist beim Aufwachen. Wenn der Patient geht, verschwinden diese Beschwerden.
Wenn die Exostose zunimmt, werden die Schmerzempfindungen häufiger und länger anhaltend. Der Fuß beginnt bei körperlicher Anstrengung und langen Spaziergängen zu schmerzen. Die Intensität der Schmerzen variiert je nach Größe des Knochens und seiner Lage. Starke Schmerzen können auftreten, wenn der Knöchel fest gestützt wird, z. B. beim Aufstehen aus dem Bett oder beim Treppensteigen.
- Ein kribbelndes und warmes Gefühl in der Ferse und der Sohle im Allgemeinen;
- Rötung der Haut an der betroffenen Stelle;
- Rauheit der Haut am Fuß;
- verstärkte Schmerzen beim Gehen, auch bei kurzen Strecken;
- eine Verringerung der Beweglichkeit des Fußes bis hin zur Bewegungsunfähigkeit.

Ohne rechtzeitige ärztliche Behandlung bleiben die Schmerzen bestehen, und infolgedessen verändert sich der Gang: Der Patient setzt den Fuß so auf, dass die Hauptstütze auf den Zehen oder auf der Außenseite des Fußes liegt und nicht auf der Ferse. Dies führt häufig zu einem quergestellten Plattfuß, der den Krankheitsverlauf verschlimmert. In fortgeschrittenen Fällen ist der Patient auf Krücken oder sogar einen Rollstuhl angewiesen, da das Gehen aufgrund der unerträglichen Schmerzen unmöglich wird.
Der Besuch dauert 60 Minuten und umfasst die Diagnose, die Analyse Ihrer MRT-Aufnahme und einen Behandlungsplan, sowohl persönlich als auch online.
Diagnose
Bei Ihrem ersten Besuch beim Orthopäden werden vor allem Ihre Beschwerden und Ihre Anamnese erhoben. Der Arzt legt die Dauer, die Intensität und die Merkmale der Schmerzen sowie die Art der Behandlung (Medikamente, Physiotherapie oder Massage) fest. Der Verdacht auf einen Fersensporn besteht, wenn die Schmerzen beim Gehen und bei körperlicher Betätigung sechs Monate oder länger andauern. Der Orthopäde befragt den Patienten zu seiner beruflichen Tätigkeit, seiner sportlichen Betätigung, zu Verletzungen, chronischen und erblichen Erkrankungen. Der Podologe untersucht den Fuß und tastet ihn ab. Visuell lassen sich Rötungen und Schwellungen der Fersenhaut erkennen, während das Abtasten Schmerzen und lokales Fieber offenbart. In seltenen Fällen verstärken sich die Schmerzen beim Beugen der großen Zehe. Dieses spezifische Symptom hilft, einen Fersensporn zu vermuten.
Dies ist die wichtigste Methode, um einen Fersensporn zu diagnostizieren. Auf dem Röntgenbild lassen sich die knöchernen Vorsprünge, ihre Form, Lage und Größe deutlich erkennen. Der Orthopäde zeigt dem Patienten, wie der Fersensporn auf dem Röntgenbild aussieht, und erklärt ihm seine Merkmale im Detail. In 90 % der Fälle ist auf dem Röntgenbild ein Sporn in der Mitte des Fersenbeinhöckers zu erkennen. Meistens ist er krallen-, keil- oder splitterförmig. Er kann gerade oder gekrümmt sein. Er ist in der Regel 2 mm bis 4 mm dick, wenn keine Symptome vorliegen, und 6 mm bis 10 mm dick, wenn Schmerzen vorhanden sind.
Normale Werte
Eine Röntgenaufnahme kann die innere Struktur des Fersenknochens, des Knorpels und der Gelenke zeigen, die Form und die Zwischenräume analysieren und Anomalien – Brüche, Verrenkungen, degenerative und entzündliche Veränderungen – erkennen.
Ein Röntgenbild einer gesunden Ferse zeigt intakte, flache und kompakte Teile des Fersenbeins – den Schaft und den Höcker – mit klaren Konturen ohne Unebenheiten oder Muster. Eine Röntgenaufnahme der Ferse zeigt in der Regel keine Verdunkelungen, Verschiebungen der Gelenkflächen und knöcherne Wucherungen (Osteophyten, Knötchen), die eine unregelmäßige Kontur des Fersenbeins verursachen. Die Knorpelpolster sind normal dick und die Knochen sind nicht verformt.
Röntgenbild: Anzeichen einer Erkrankung
Wenn Sie über Schmerzen in der Ferse klagen, wird immer eine Röntgendiagnose angeordnet. Die Schmerzen müssen nicht unbedingt auf eine Verletzung zurückzuführen sein, sind aber immer ein Hinweis auf eine Erkrankung. Die Röntgenaufnahme ist die am weitesten verbreitete und aussagekräftigste Methode, die Aufschluss über den Zustand des Knochens gibt.
Eine häufige Ursache für Schmerzen ist die Plantarfasziitis oder der Fersensporn. Die scharfe, keilförmige Wucherung verursacht starke Schmerzen, die beim Betreten der Ferse auftreten, Überempfindlichkeit und eine harte, helle Stelle auf der Haut.
Der Fersensporn ist auf einem seitlichen Röntgenbild deutlich sichtbar, da es sich um eine knöcherne Masse handelt. Er sieht aus wie eine keilförmige oder krallenartige Wucherung an der Unterseite des Fersenbeinhöckers, meist in der Nähe der Mitte. Die Größe der Wucherung ist in der Regel gering, denn bei einem Sporn von mehr als 5 mm kann der Patient aufgrund starker Schmerzen nicht mehr gehen. Es können aber auch Osteophyten von bis zu 20 mm Größe auftreten. Röntgenaufnahmen können oft die Ursache der Wucherung aufzeigen. Die häufigste Ursache ist ein Plattfuß, aber Sporne können auch durch ein Trauma oder einen Tumor verursacht werden.
Nach einer Verletzung wird eine Röntgenuntersuchung empfohlen, damit ein Fersenbruch nicht übersehen wird. Wird ein Fersenbruch festgestellt, werden der Ort der Verletzung und der Schweregrad bestimmt.
Eine frische Verletzung geht mit starken Schmerzen und Schwellungen im Fersenbereich einher. Röntgenaufnahmen werden in zwei Projektionen angefertigt; die Bruchlinien erscheinen als dunkle, ungleichmäßige Linien auf weißem Knochen. Die Konturen des Knochens können erhalten bleiben (nicht verschobener Bruch – Fraktur) oder gegeneinander verschoben sein. Es gibt auch eine verschobene Fraktur (Trümmerfraktur), bei der der Knochen in mehrere kleine Stücke zerbricht. Alle diese Arten sind in der Regel auf einem Röntgenbild deutlich zu erkennen.
Es gibt Fälle, in denen eine Fraktur auf dem Röntgenbild nicht sichtbar ist, die Symptome jedoch auf eine Fraktur hindeuten. Anhand einer Röntgenaufnahme von der Seite wird dann der Winkel des Belair bestimmt. Wir ziehen zwei gerade Linien. Die eine geht durch die oberen Punkte des Sprunggelenks und des Fersengelenks. Die andere Linie geht durch die oberen Punkte des Sprunggelenks und den vorderen Fersenbeinfortsatz. Messen Sie den spitzen Winkel am Schnittpunkt dieser Linien. Beträgt der spitze Winkel weniger als 20°, besteht der Verdacht auf eine Fraktur und es wird eine CT-Untersuchung empfohlen, um diese zu bestätigen.
Klinisch relevante Anatomie
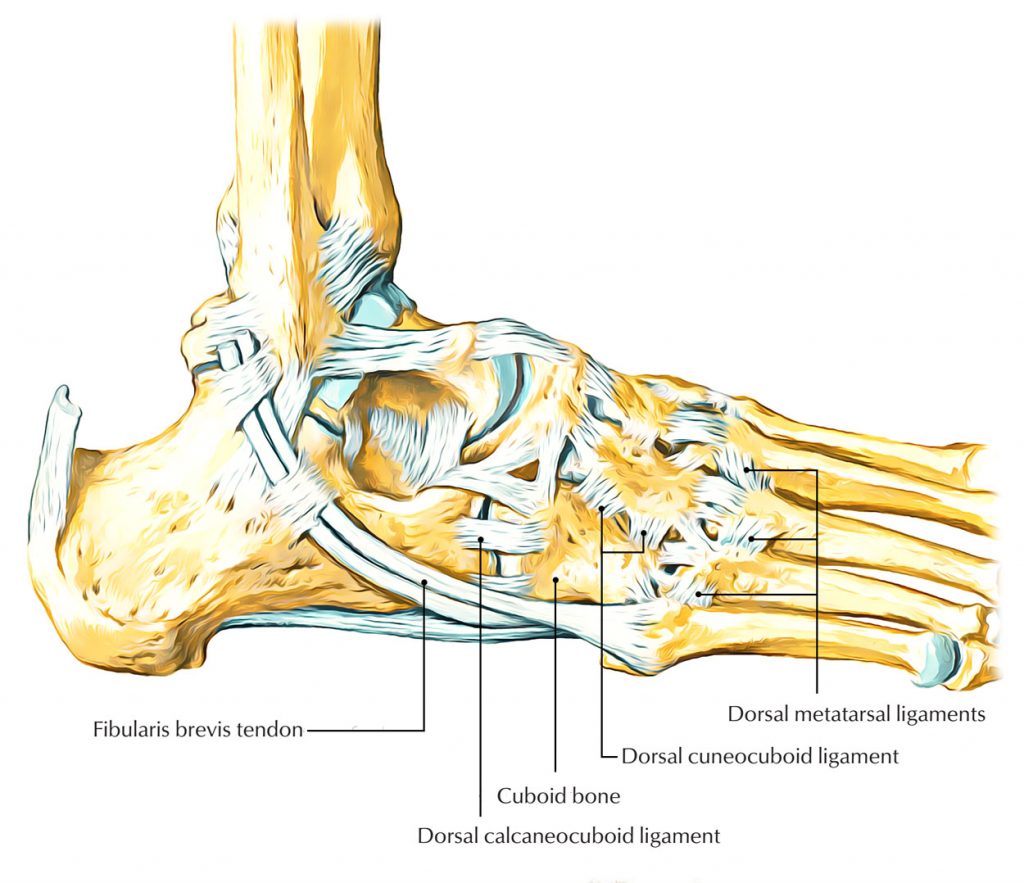
Das Ellbogenbein ist ein pyramidenförmiger, kurzer Knochen im seitlichen Bereich des Fußes mit sechs Flächen. Es trifft anterior mit dem 4. und 5. Mittelfußknochen, medial mit dem lateralen Talus und dem Calcaneus und posterior mit dem Fersenbein zusammen. Die Funktion des Fesselgelenks hängt von der Mechanik des Tarsalquergelenks ab, da sich das Fersenbein und das Ellbogenbein beim Gehen gemeinsam bewegen. Die Mechanik des Fußgelenks ist sehr vielfältig. Die Hauptbewegung im Sprung-/Fußgelenk ist die medial-laterale Drehung um die anteroposteriore Achse, wobei der Tuber des Fersenbeins als Drehpunkt dient. Bei der Inversion/Reversion dreht sich das Ellbogenbein um 25° um eine Achse, die von der posterioren zur antero-posterioren Seite des Fußwurzelknochens verläuft, mit einer Bewegung von etwa 52° (43° bis 72°) relativ zur Basis. Neben der Inversion/Inversion ist dies ein Hinweis darauf, dass das Fußgelenk beim Gehen auch nach hinten-vorne gestreckt wird.
Das Knöchel-Fuß-Gelenk ist im Wesentlichen unverändert, was die Integrität seiner Gelenkflächen und Sehnenansätze betrifft. Im Stehen ist das Knöchel- und Fersengelenk radiologisch weitestgehend konsistent. Die hinteren und stützenden Knöchel-Fuß-Bänder und die keilförmigen Faserknorpel-Sehnenscheiden am Waden-Fuß- und Knöchel-Fuß-Gelenk tragen zur Stabilisierung und zum Gleichgewicht bei. Die lange Fibularsehne, die das Ellbogenbein medial und lateral bis zur Verbindung mit dem ersten Mittelfußknochen und dem medialen Talusknochen umschlingt, trägt ebenfalls zur Stabilisierung des Fußgelenks bei. Das Ellbogenbein ist die Umlenkrolle für die Sehne des langen Wadenbeinmuskels; die Kontraktion dieses Muskels während des metatarsalen Gangzyklus bewirkt eine Eversion des Ellbogenbeins. Die Eversion des Ellbogens durch die Sehne des langen Fibulamuskels kann die Lastübertragung auf den Vorfuß bei Positionsänderungen erleichtern.
Mechanismus der Verletzung
Es wurden zwei Verletzungsmechanismen vorgeschlagen:
- Knöchelflexions- und Inversionsverletzungen: Eine schnelle Fußbeugung und -umkehr (ein Mechanismus der Verrenkung des Knöchel-Querbands) führt zu einer starken reflexartigen Kontraktion des langen Fibulamuskels. Der Knöchel fungiert als Drehpunkt und die Sehne überträgt die Last auf den Knöchel, was zu einer unteren medialen Verschiebung, also einer Subluxation des Knöchels, führt.
- Überlastungssyndrom: Dieser Mechanismus ist nur unzureichend beschrieben und wird selten beobachtet, aber es gibt Hinweise darauf, dass eine Subluxation des Sprunggelenks als Folge eines wiederholten Mikrotraumas (bei der Rückkehr zu intensiver Aktivität) auftritt.
- Instabilität des Gelenks der Fußwurzelknochen zueinander;
- übermäßige Gewichtsbelastung;
- unzureichende oder schlecht konzipierte Orthesen oder Schuhe;
- körperliche Betätigung (Intensität, Dauer, Häufigkeit);
- Bewegung auf unebenem Boden;
- Verrenkungen des Fußes oder des Sprunggelenks;
- Das Knöchelsyndrom kann bei Patienten mit Fußpronation aufgrund der erhöhten Kraft des langen Wadenbeinmuskelarms vorherrschen.
Symptome
Fersenschmerzen sind schwer zu ertragen, da sie die Fähigkeit des Betroffenen, richtig zu gehen, beeinträchtigen. Beim Gehen versucht er, nicht auf den Teil des Fußes zu treten, der ihm im Weg ist, was zu Hinken führt. Dieses Leiden schränkt die Geschicklichkeit und Mobilität erheblich ein. Fersenschmerzen am Morgen beim Gehen sind meist mit einer Plantarfasziitis verbunden. Diese Erkrankung lässt sich auch an den folgenden Symptomen erkennen:
- Es treten Schmerzen auf, die unmittelbar nach dem Einschlafen am stärksten sind und nach einigen Schritten abklingen;
- Die Beschwerden treten tagsüber wieder auf, wenn wir den Fuß stark belasten;
- die Füße werden schnell müde;
- die Knöchel und das Sprunggelenk schwellen an.
Die Krankheit wird von einem quälenden Schmerz begleitet, der mit der Zeit immer stärker wird. Manchmal kann sie auch auf andere Teile des Fußes übergreifen. Die folgenden Ursachen für diesen Zustand: Übergewicht, unbequeme Schuhe, hohes Fußgewölbe. Sie tritt recht häufig bei Menschen auf, die Sport treiben, insbesondere beim Laufen, Weitsprung oder Hochsprung. Darüber hinaus ist die Plantarfasziitis bei Soldaten recht häufig, da sie viel Zeit im Stehen verbringen müssen.
Ursachen für Fersenschmerzen am Morgen nach dem Schlaf
Das Auftreten dieses Symptoms kann jedoch nicht nur durch eine Plantarfasziitis ausgelöst werden. Wenn eine Person am Morgen nach dem Schlafen Fersenschmerzen hat und es sehr schmerzhaft ist, darauf zu treten, können die folgenden Ursachen vorliegen:
- Riss der Sehne;
- Schleimbeutelentzündung (Bursitis posterioris);
- Gicht;
- reaktive oder rheumatoide Arthritis;
- Paratendinitis;
- Osteoporose;
- Tendinitis.
Menschen mit Diabetes leiden manchmal unter starken Fersenschmerzen am Morgen beim Gehen. Bei dieser Krankheit sind die Symptome stechend und brennend. Darüber hinaus entwickelt der Patient auch Symptome wie sich schälende Haut, Taubheit in den Gliedmaßen und das Auftreten von trophischen Geschwüren. Manchmal ist es dieses Symptom, das Menschen, die sich ihres Diabetes nicht bewusst sind, dazu veranlasst, ärztliche Hilfe in Anspruch zu nehmen.
Wenn Sie nach dem Schlafen häufig starke Fersenschmerzen haben, sollten Sie sich so schnell wie möglich untersuchen lassen. Verlassen Sie sich nicht darauf, dass das Problem von selbst verschwindet, und versuchen Sie nicht, es selbst zu lösen. Solche Maßnahmen können zu einer Verschlimmerung des Zustands führen und die Entwicklung von Komplikationen begünstigen.
Ursachen
Eine Fersenbeinfraktur tritt am häufigsten als Folge eines Katatraumas auf, d. h. eines Sturzes aus großer Höhe, bei dem der Körper auf dem Fuß ruht. In einigen Fällen kann der Knochen auch durch eine Explosion beschädigt werden. Bei älteren Patienten mit einer altersbedingten Abnahme der Knochenmineraldichte können Fersenbrüche schon bei geringem mechanischem Druck auftreten, etwa beim Umknicken des Fußes.
Diese Verletzungen werden als pathologische Frakturen bezeichnet (verursacht durch Osteoporose).
Warum SM-Clinic?
Die Diagnose stützt sich auf eine objektive Untersuchung und ein Röntgenbild. Auf dem Röntgenbild können wir deutlich erkennen, wie eine traumatische Knochenverletzung aussieht, wohin die Knochenfragmente gerichtet sind und welche anderen Merkmale die Verletzung aufweist.
In komplexen klinischen Fällen kann eine Computertomographie (CT) helfen, die Diagnose zu stellen und zuverlässige Anzeichen einer Fraktur zu erkennen. Bei dieser Methode werden die Aufnahmen Schicht für Schicht mit minimalen Schritten angefertigt, so dass der Arzt den Zustand des Gewebes im Detail bestimmen kann.

Schwere intraartikuläre Frakturen des Fersenbeins können zu dauerhafter Behinderung oder Invalidität führen.
Mit den seltensten Ausnahmen handelt es sich um einen Aufprall oder eine energiereiche Belastung der Ferse auf den Fußrücken. Sturz. Ein falscher Sprung. Daher werden Frakturen des Fersenbeins häufig mit Wirbelsäulenbrüchen kombiniert. Schließlich wird die Kraft über die unteren Gliedmaßen auf die Wirbelsäule übertragen. Und je größer die Energie der Verletzung ist, desto größer ist die Wahrscheinlichkeit, dass auch die Wirbelsäule beschädigt wird.
Der Patient verspürt in der Regel starke Schmerzen. Kurz nach der Verletzung kommt es zu Schwellungen und später zu Blutergüssen, die auch die Fingerglieder und Kniegelenke betreffen können. Natürlich sollten Röntgenaufnahmen gemacht werden. Eine Computertomographie (CT) wird in folgenden Fällen durchgeführt: bei unzureichend klaren Röntgenbildern, bei Verdacht auf Frakturen in bestimmten Bereichen der Ferse, zur genauen Operationsplanung (falls ein chirurgischer Eingriff angezeigt ist).
Zunächst werden alle Frakturen des Fersenbeins in intraartikuläre und extraartikuläre Frakturen unterteilt. Bei intraartikulären Frakturen ist eher eine Operation angezeigt. In anderen Fällen ist die Prognose für die Rehabilitation schlechter als bei extraartikulären Verletzungen. Darüber hinaus gibt es einen ‚Entenschnabelbruch‘ (so sieht die Ferse auf einem Röntgenbild in seitlicher Ansicht bei dieser Art von Bruch aus). Bei dieser Art von Fraktur zieht die starke Achillessehne einen Teil des Fersenbeinschafts über den Ansatzbereich hinaus nach oben. Infolgedessen spaltet sich die Ferse in zwei Teile, und auf dem Röntgenbild entsteht ein Bild, das einem offenen Entenschnabel ähnelt. Entenschnabelfrakturen sind eine der wenigen Situationen, in denen eine Notoperation eines Fersenbeinbruchs angezeigt sein kann. Denn die Achillessehne zieht und verdrängt den gebrochenen Teil der Ferse so stark, dass sie von innen sehr stark auf die Haut drückt, was zu einer Nekrose führen kann.
Lesen Sie mehr:- Anatomie des Fersenbeins Röntgenbild.
- Verletzung des Fersenbeins.
- Beugewinkel des Fersenbeins.
- Fraktur des Fersenbeins.
- Fersenbein menschliche Anatomie Foto und Beschreibung.
- Verschiebungsfraktur des Fersenbeins.
- Fraktur des Fersenbeins des Fußes.
- Fraktur des Gelenkfortsatzes des Fersenbeins.
