Interessant!!! Die Knochen bilden sich erst in der Pubertät entsprechend dem Geschlechtstyp.
- Hyperkeratose
- Symptomatik
- Beim Menschen
- Wie die Würfel entstanden sind
- CT und MRT
- KLASSIFIZIERUNG DER OSTEOCHONDRALEN DEFEKTE DES SPRUNGBEINS.
- KONSERVATIVE BEHANDLUNG
- CHIRURGISCHE BEHANDLUNGSMÖGLICHKEITEN
- Rehabilitation nach arthroskopischem Débridement
- FIXIERUNG GROSSER FRAGMENTE VON ABGELÖSTEM KNORPEL
- MOSAIK-CHONDROPLASTIK DER BANDSCHEIBE
- Lateinische Begriffe aus dieser Lektion:
- Anatomischer Aufbau des Herzens
- Die Vorhöfe und Kammern des Herzens
- Wie ist der Beckenknochen, die wichtigste Stütze des Menschen, aufgebaut?
- Normale Anatomie des Beckens
- Pathologische Anatomie
- Seltene Anomalien
- Kontraindikationen, Nebenwirkungen
- Wie oft kann Milgamma injiziert werden?
- Symptome
- Diagnose
- Standards für fetale Ultraschallbefunde im zweiten Trimester in der Übersichtstabelle
- Drittes Trimenon
- Fötale Ultraschalluntersuchungen im dritten Trimester in einer zusammenfassenden Übersicht
Hyperkeratose
Hyperkeratose ist die allgemeine Bezeichnung für eine Gruppe von Krankheiten, deren Hauptsymptom eine übermäßige Keratinisierung der Haut ist. Die Zellen des äußersten Stratum corneum werden einem Reiz ausgesetzt, der ihren Abschilferungsprozess verlangsamt. Infolgedessen ist die Haut mit einer Hornschicht überzogen, deren Dicke von Bruchteilen eines Millimeters bis zu mehreren Zentimetern variiert. Je nach Ursache kann die Keratose jede Körperregion betreffen.
Man unterscheidet zwischen erblich bedingter und erworbener Hauthyperkeratose. Je nach klinischer Ausprägung kann die Pathologie unterschiedliche Formen annehmen:
- Follikulär – Schuppen der abgeschilferten Epidermis verstopfen die Follikelkanäle, wodurch zahlreiche kleine, pustulöse Verdickungen auf der Haut entstehen;
- Lentiginös – keratinisierte Papeln erscheinen an den Haarfollikeln der unteren Gliedmaßen; wenn sie entfernt werden, bleiben kleine Vertiefungen auf der Haut zurück;
- Diffus – Hautwucherungen, die kurzen, verdickten Haaren ähneln;
- seborrhoisch – schuppige, fettige, leicht zu entfernende Krusten bilden sich auf der Kopfhaut und manchmal auch im Gesicht, darunter befinden sich gerötete Hautstellen;
- diffus – betrifft große Hautflächen an einer beliebigen Stelle des Körpers, manchmal sogar die gesamte Haut; die Talgdrüsen stellen ihre Arbeit ein und die Haut wird trocken und schuppig;
- Warzen – warzenartige Läsionen erscheinen auf der Haut, jedoch ohne Beteiligung des Papillomavirus, die sich manchmal zu Tumoren entwickeln;
- Altersflecken – dunkle, verhornte Flecken treten auf der Haut älterer Menschen auf.
Diffuse und lentiginöse Formen treten meist bei älteren Männern auf. Frauen und junge Menschen sind selten betroffen.
Symptomatik

Das Hauptsymptom der Hyperkeratose ist das Auftreten verdickter Haut an Körperstellen mit verminderter Empfindlichkeit, oft mit einer Pigmentierung, die von der ursprünglichen Farbe abweicht. Anfänglich erscheint die Haut rau, später wird die Hornschicht dicker, manchmal bis zu dem Punkt, an dem sie unangenehm wird. Insbesondere eine fortgeschrittene Hyperkeratose an den Füßen kann zu einer Veränderung des Gangbildes führen. Die verhornte Epidermis schält sich ab oder schält sich teilweise ab, und an dickeren, trockeneren Stellen können schmerzhafte Risse entstehen, die nur langsam abheilen und zu Infiltrationsstellen werden. Häufig geht die Pathologie mit trockener Haut und verminderter Talgdrüsenfunktion einher.
Nur ein Arzt kann diese Erkrankung genau diagnostizieren. Zögern Sie Ihre Konsultation nicht hinaus – rufen Sie uns an unter +7 (495) 775-73-60.
Beim Menschen
Trotz seiner unregelmäßigen Form kann der Ausschlag in drei Teile unterteilt werden.
Nach vorne gerichtet Kopf Der nach vorne gerichtete Kopf liegt an der Gelenkfläche des Strahlbeins an und der Hals Raue Fläche zwischen Rumpf und Kopf, mit flachen Gefäßkanälen. [3]
Der Körper hat mehrere vorspringende Gelenkflächen: Auf der Oberseite befindet sich die Trochlea des Thallus, die eine halbzylindrische Form [6] und ist von den Gelenkflächen der beiden Knöchel umgeben. [Die Einkerbung am Knöchel, die so genannte Knöchelgabel, hält die drei Gelenkflächen fest zusammen, was die Stabilität des Sprunggelenks gewährleistet. Da der Knöchelblock jedoch vorne breiter ist als hinten (ca. 5-6 mm), hängt die Stabilität des Gelenks von der Stellung des Fußes ab: Wenn sich der Fuß in Dorsalflexion befindet (Zehen nach oben gestreckt), bleiben die Bänder des Gelenks gestreckt. Wenn sich der Fuß jedoch in Plantarflexion (wie bei den Zehen) befindet, führt die geringere Breite des Blocks zu einer geringeren Stabilität des Gelenks. (7) Hinter dem Block befindet sich der hintere Fortsatz mit medialen und lateralen Tuberkeln, die durch eine Rinne für die lange Beugesehne des Daumens getrennt sind. In Ausnahmefällen bildet der seitliche Teil dieser Tuberkel einen eigenständigen Knochen, der als Os trigonum oder akzessorischer Talus bezeichnet wird; es kann sich dabei um das das proximale mittlere Tuberculum des Tarsus . An der Unterseite des Knochens befinden sich drei Gelenkflächen für die Verbindung mit dem Fersenbein und außerdem mehrere unterschiedlich ausgeprägte Gelenkflächen für die Verbindung mit den Bändern. [3]
Wie die Würfel entstanden sind
Die Knöchel wurden ursprünglich aus den Schürfwunden von Huftieren hergestellt, was zu dem Spitznamen ‚Knöchel‘ für Knochen führte. Sie sind allgemein als ‚Knöchel‘ bekannt und haben eine etwa tetraedrische Form. Die modernen Mongolen verwenden solche Knochen noch immer als shagai für Spiele und Weissagungen, wobei jedes Teil eine symbolische Bedeutung hat. [11]
Der Talus scheint durch die Verschmelzung von drei separaten Knochen in den Füßen primitiver Amphibien entstanden zu sein; Schienbein Verbindung zum Schienbein, Zwischenglied zwischen den Basen von Schien- und Wadenbein und dem das vierte Mittelstück das im mittleren Teil des Fußwurzelknochens liegt. Diese Knochen sind bei modernen Amphibien noch teilweise getrennt, so dass sie kein echtes Sprungbein haben. [12]
Bei Säugetieren bildet das Sprungbein ein viel flexibleres Gelenk als bei Reptilien. Dies ist bei Säugetieren mit geraden Zehen am stärksten ausgeprägt, bei denen die distale Oberfläche des Knochens einen glatten Kiel aufweist, der eine größere Bewegungsfreiheit des Fußes und damit eine höhere Laufgeschwindigkeit ermöglicht. [12]
Bei Amnioten, die keine Säugetiere sind, wird das Talus gemeinhin als Astragalus bezeichnet.
Bei modernen Krokodilen hat der Talus einen Schaft, der in eine entsprechende Gelenkpfanne am Fersenbein eingesetzt wird, und das Sprunggelenk befindet sich zwischen den beiden Tarsen; dieser Zustand wird als ’normaler Krokodilzustand‘ bezeichnet; dieser ’normale Krokodilzustand‘ wurde wahrscheinlich von den Archosauriern geerbt. Bei den Dinosauriern (einschließlich der modernen Vögel) und den Flugsauriern befindet sich das Sprunggelenk hingegen distal der beiden Tarsen. [13] [14] Viel seltener sind Archosaurier mit einem ‚krokodilischen‘ Sprunggelenk, bei dem der Calcaneus einen Zapfen und der Talus eine Gelenkpfanne hat. [15]
Bei den Dinosauriern der Theropoda-Linie, die zu den Vögeln führen, nimmt der Talus allmählich an Größe zu, bis er das gesamte proximale Zehenglied des Sprunggelenks bildet; außerdem verlängert sich der vordere Fortsatz allmählich immer mehr nach proximal. Bei modernen Vögeln verschmilzt der Talus mit dem Schienbein und bildet den Tibia-Tarsus. [16]
CT und MRT
Für die präoperative Planung wird jedoch die Computertomographie (CT) bevorzugt. Die CT umfasst eine 0,5 mm große Untersuchung mit 3D-Rekonstruktion des verletzten Gelenks. Die MRT ist nützlich für die Diagnose von begleitenden Weichteilverletzungen (Muskeln, Bänder und Sehnen).
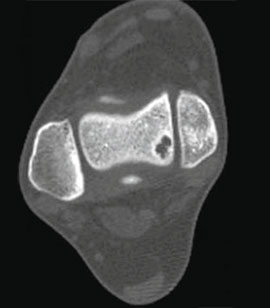
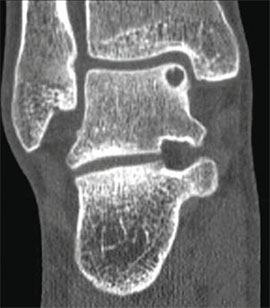
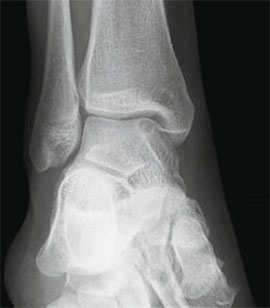
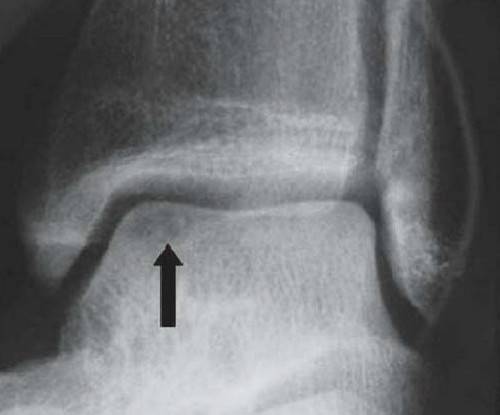
KLASSIFIZIERUNG DER OSTEOCHONDRALEN DEFEKTE DES SPRUNGBEINS.
Stadium I: kleine Kompressionsfraktur.
Stadium III: vollständige Abtrennung des Fragments mit Auskugelung.
KONSERVATIVE BEHANDLUNG
Asymptomatische oder minimale Schäden werden konservativ behandelt: Ruhe, Eis, vorübergehende Belastungseinschränkung und Orthesen für instabile Gelenke.
CHIRURGISCHE BEHANDLUNGSMÖGLICHKEITEN
Für die Behandlung osteochondraler Verletzungen des Sprunggelenks stehen mehrere chirurgische Techniken zur Verfügung. Sie alle basieren in der Regel auf einem der folgenden Prinzipien:
- Debridement und Stimulation des Knochenmarks (Mikrofrakturierung, Abrasions-Chondroplastik, Perforation); dabei wächst neuer Gelenkknorpel durch Freisetzung von Stammzellen aus dem Knochenmarkskanal in den Defektbereich.
- Wiederbefestigung des abgelösten Knorpelfragments am Talusblock, wenn es groß ist;
- Stimulierung der Bildung von Gelenkknorpel durch Implantation von körpereigenen Chondrozyten;
- Verlagerung von Knorpel aus dem Kniegelenk (Mosaik-Chondroplastik) oder Ersatz des Defekts durch künstlichen Knorpel.
Rehabilitation nach arthroskopischem Débridement
Nach arthroskopischem Débridement und Perforation wird eine aktive Beugung des Fußes im Sprunggelenk empfohlen. In den nächsten 5-6 Wochen nach der Operation darf der Fuß nur mäßig belastet werden. Die volle Belastung ist nach 6 Wochen erlaubt. 12 Wochen nach der Operation ist das Laufen auf ebenem Boden möglich. Die Rückkehr zu voller Aktivität und sportlichen Aktivitäten erfolgt in der Regel 4-6 Monate nach der Operation.
FIXIERUNG GROSSER FRAGMENTE VON ABGELÖSTEM KNORPEL
Wenn das Fragment 18 mm oder größer ist, ist die Fixierung mit einer oder zwei 2,0 mm Schrauben die bevorzugte Technik.
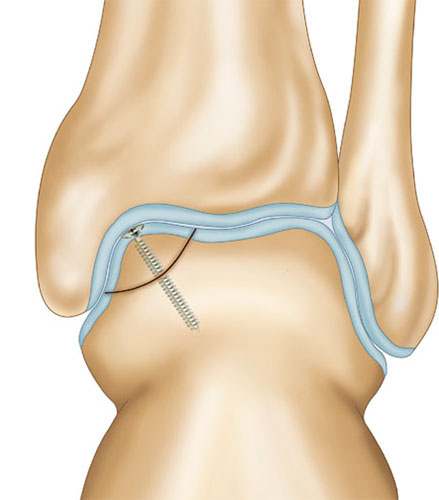
Bei Jugendlichen mit einer (ausreichend langen) erfolglosen konservativen Behandlung sollte auch die erneute Fixierung des gebrochenen Plattenfragments bevorzugt werden. Das Vorhandensein eines großen osteochondralen Defekts wird als negativ für die Gesundheit des Gelenks angesehen.
Eine Spiral-CT-Untersuchung ist zwingend erforderlich, um die Größe und Lage des Defekts genau zu beurteilen.
Bei der Operation wird eine Mikroperforation des nekrotischen (abgestorbenen) Teils der Platte durchgeführt. Nach der Repositionierung wird das Fragment mit 2 Schrauben fixiert, die fest angezogen werden.
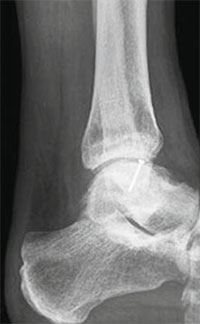
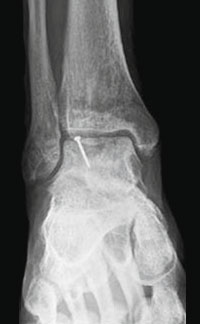
Als Alternative zu Metallschrauben können biologisch abbaubare Stifte oder Anker verwendet werden.
MOSAIK-CHONDROPLASTIK DER BANDSCHEIBE
Die Größe des Sprungbeindefekts wird durch Röntgenaufnahmen und CT-Scans beurteilt.
Lateinische Begriffe aus dieser Lektion:
- Pes;
- Tarsus;
- Metatarsus;
- Ossa digitorum;
- Talus;
- Corpus tali;
- Collum tali;
- Caput tali;
- Facies superior ossis tali;
- Trochlea tali;
- Facies malleolaris medialis;
- Facies malleolaris lateralis;
- Processus lateralis tali;
- Tuberculum mediale;
- Tiberculum laterale;
- Sulcus tendinis musculi flexoris hallucis longi;
- Sacies articularis calcanea posterior;
- Sulcus tali;
- Facies articularis navicularis;
- Tuber calcanei;
- Facies articularis cuboidea;
- Facies articularis talaris posterior;
- Facies articularis talaris media;
- Facies articularis talaris anterior.
In der nächsten Lektion werde ich die anderen Knochen des Fußes besprechen, damit meine Artikel nicht zu lang werden. Am Ende dieser Lektion möchte ich Ihre Aufmerksamkeit darauf lenken, dass alle Knochen des Fußes sehr dicht sind und viele Verbindungsflächen haben.
Achten Sie beim Studium der Anatomie der einzelnen Knochen besonders auf die Gelenkflächen und mit welchen Flächen anderer Knochen sie verbunden sind. Dies ist das Wichtigste, was Sie sich zu diesem Thema merken sollten.
Anatomischer Aufbau des Herzens
Schauen wir uns den anatomischen Aufbau des Herzens und seiner Kammern genauer an. Selbst die Kammern mit demselben Namen (Vorhöfe oder Kammern) sind völlig unterschiedlich aufgebaut und erfüllen verschiedene Funktionen.
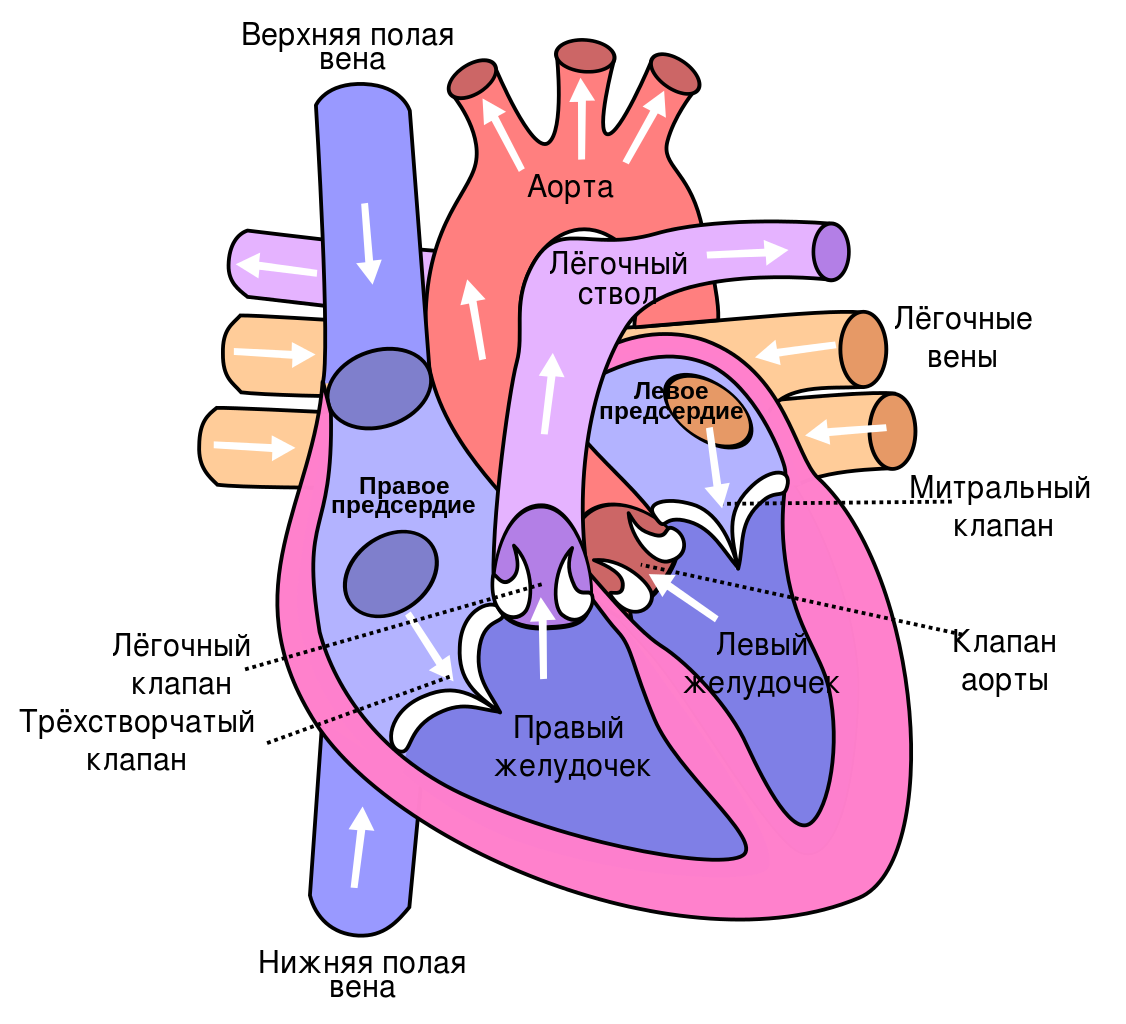
Das Herz hat die Form einer Birne, die leicht auf der Seite liegt, wobei sich die Spitze auf der linken Seite und unten und die Basis auf der rechten Seite und oben befindet. Der Apex ist der Teil des Herzens, dessen Bewegungen man spürt, wenn man die Hand im fünften Interkostalraum links vom Brustbein auf die Brust legt. Der Herzschlag kann sowohl von Ihnen als auch von Ihrem Kind leicht ertastet werden. Es handelt sich um die Bewegung der Herzspitze bei jeder Kontraktion. Diese Kontraktionen verlaufen fast synchron mit dem Puls, der auch am Arm (am Übergang vom Unterarm zur Hand) oder an den Halsgefäßen leicht zu spüren ist. Der Puls ist die Füllung der Blutgefäße mit einer Welle von Blut aus dem Herzen bei jedem Herzschlag. Die Frequenz des Pulses und sein Rhythmus sind ein indirekter und leicht zugänglicher Hinweis auf die Aktivität des Herzens selbst.
Der Apex ist der beweglichste Teil des Herzens, obwohl das ganze Herz, alle seine Teile, in ständiger Bewegung sind.
Die Arbeit des Herzens, seine Bewegung, besteht aus zwei sich abwechselnden Phasen, der Systole und der Diastole.
Der rhythmische und regelmäßige Wechsel dieser Phasen, der für die Funktion des Herzens unerlässlich ist, wird durch die Erzeugung und Weiterleitung von elektrischen Impulsen durch ein System spezieller Zellen, Knoten und Fasern erreicht Das Erregungsleitungssystem des Herzens. Die Impulse werden zunächst im oberen Knoten, dem so genannten Sinusknoten‘, erzeugt. Die Impulse entstehen zunächst im oberen Herzknoten, dem so genannten Sinusknoten.und wandern dann zum zweiten Knoten, Der atrioventrikuläre Knoten.Von dort gelangt es über feinere Fasern zu den rechten und linken Kammermuskeln und bewirkt die Kontraktion aller Kammermuskeln.
Die Vorhöfe und Kammern des Herzens
Rechter Vorhof Der rechte Vorhof nimmt venöses Blut aus der Hohlvene, d. h. aus dem gesamten Körper, sowie venöses Blut aus dem Herzen selbst auf. Er ist die größte und vielleicht auch die diastolischste Kammer des Herzens. Bei Bedarf kann sie ein Vielfaches des normalen Blutvolumens aufnehmen, d. h. sie verfügt über ein riesiges ‚Reserve‘-Volumen. Die Wand des rechten Vorhofs besteht aus einer Schicht dünner Muskelfasern. Der rechte Vorhof hat nicht nur die Aufgabe, das venöse Blut aufzunehmen, sondern auch den Herzrhythmus zu steuern. In seinen Wänden befinden sich die beiden Hauptknotenpunkte des Erregungsleitungssystems des Herzens.
Der rechte Vorhof ist mit dem rechten Ventrikel des Herzens verbunden bzw. mündet in diesen durch eine atrioventrikuläre Öffnunggeregelt durch die Trikuspidalklappe. Diese Öffnung ist so groß, dass während der diastolischen Phase seiner Muskeln, der diastolischen Phase, das gesamte Blutvolumen aus dem Vorhof in den rechten Ventrikel gelangt und dessen Hohlraum ausfüllt.
– Der Vorhof ist eine viel dickere Muskelstruktur als der Ventrikel. Er ist der vorderste Teil des Herzens und liegt direkt unterhalb des Brustbeins. Er ist bei Bedarf relativ dehnbar. Die Form seines Hohlraums ähnelt einem am Himmel erscheinenden Neumond. Wenn man genau hinsieht, kann man erkennen, wie das helle Band des Monats die große dunkle Kugel des unbeleuchteten Teils des Mondes umgibt. Auf die gleiche Weise umgibt die rechte Kammer die massive, zylindrische linke Kammer mit ihrem Hohlraum.
Im Inneren dieser Kammer befinden sich zwei Kegel, die ineinander übergehen: und . Sie laufen an der Herzspitze zusammen und sind oben durch einen Muskelschaft getrennt, der .
mündet in die Lungenarterie, die zusammen mit der Aorta das so genannte Hauptgefäß bildet. Am Übergang von der Herzkammer zur Lungenarterie befindet sich die Trikuspidalklappe, eine halbmondförmige Klappe des Truncus pulmonalis, die das Blut in eine Richtung fließen lässt – zur Lunge.
– ist die hinterste der Herzkammern. Sie erhält sauerstoffreiches, arterielles Blut aus den Lungenvenen. Insgesamt gibt es vier Venen, die in die hintere Wand des linken Vorhofs münden. Die Herzkammer dieses Vorhofs ist viel kleiner als die des rechten Vorhofs, und ihre Fähigkeit, sich auszudehnen, ist viel geringer.
Wie ist der Beckenknochen, die wichtigste Stütze des Menschen, aufgebaut?
Der Beckenknochen bietet eine sichere Stütze für das gesamte menschliche Skelett sowie eine starke Struktur zum Schutz der Organe, die unter dem Bauchraum liegen. Die Anatomie der Beckenknochen ist besonders interessant wegen ihres Aufbaus und der Zeit, die es braucht, bis sich die Strukturen endgültig bilden.
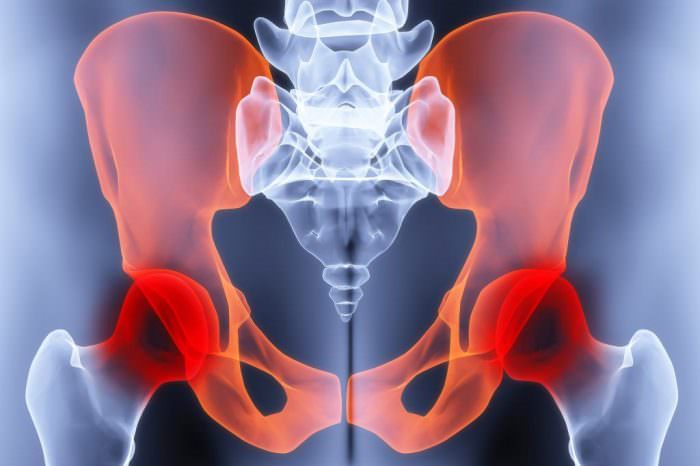
Jeder Beckenknochen wird in die folgenden drei unterteilt:
- Das Hüftbein ist der Eröffnungsknochen, der den oberen Lappen des Beckenknochens bildet. Man kann es ertasten, indem man die Hände auf die Hüften legt.
- Das Sitzbein ist der Teil des Hüftknochens, der sich im unteren Rückenbereich befindet und einem Bogen ähnelt.
- Das Schambein ist der vordere Lappen an der Basis der Beckenknochen.
Zusammen bilden diese Knochen die Hüftpfanne, den Haupthohlraum, in dem sich der Kopf des Oberschenkelknochens befindet.
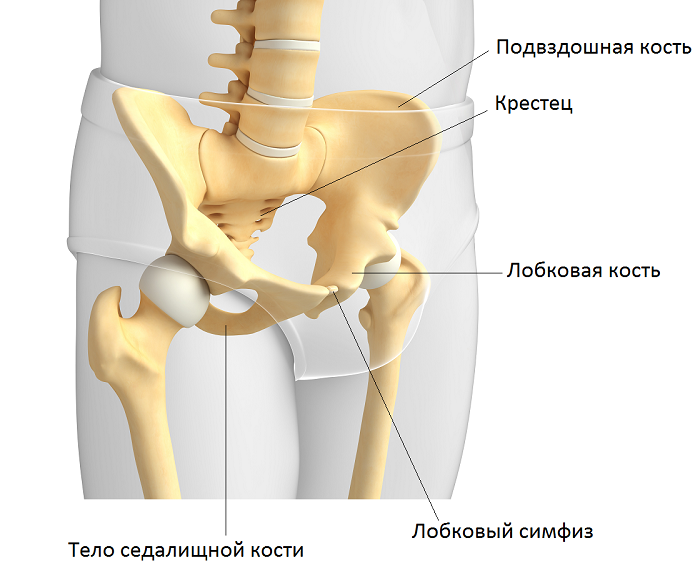
In der Kindheit (bis zum 16. – 18. Lebensjahr) sind diese Knochen durch Knorpel miteinander verbunden; im Alter (nach dem 18. Lebensjahr) verhärtet sich dieses Gewebe und wird allmählich zu einem festen Knochen, den wir Becken nennen. Auf dem Bild ist der Schaft des Sitzbeins zu sehen.
Interessante Tatsache!!! An der Basis des Sitzbeins befinden sich Tuberkel – raue, verdickte Knochen. Sie werden im Volksmund als Sitzknochen bezeichnet, weil sich das Gewicht des menschlichen Körpers beim Sitzen auf die Beckenknochen verteilt.
Normale Anatomie des Beckens
Das vordere Schambeingelenk und die Iliosakralgelenke, die aus der Ebene des hinteren Ohrknochens und der Basis des Kreuzbeins entspringen, das ist die normale Anatomie der Beckenknochen. Das Video gibt einen detaillierten Einblick in den Aufbau des menschlichen Beckens.
Pathologische Anatomie
Es gibt zahlreiche Knochenanomalien, die von einer Reihe von Faktoren abhängen, die von einer intrauterinen Unterentwicklung der Knochen (am häufigsten bei Frühgeborenen) bis hin zu Traumata (Verrenkungen, Brüche) reichen, die dann zu einer Pathologie der Beckenknochen führen.
Als häufigste Anomalien gelten ein breites Becken, ein schmales Becken oder ein deformiertes Becken.
- Breit. Klinisch und anatomisch wird heute zwischen einem breiten Becken unterschieden. Diese Pathologie ist am häufigsten bei großen, übergewichtigen Personen anzutreffen.
- Schmal. Wie bei der Weite wird das Becken in klinisch und anatomisch schmal unterteilt. Ein schmales Becken kann durch Entwicklungsstörungen im Mutterleib, Unterernährung und einige schwere Krankheiten wie Rachitis verursacht werden.
- Deformität (Verschiebung der Knochen). In 99 % der Fälle kommt es bei der Geburt zu einer Dislokation des Babys (wenn die Mutter des Babys deformierte Beckenknochen hat, wird das Skelett des Babys, nicht nur das Becken, beim Durchgang durch den Geburtskanal verzerrt und verschoben). Diese Pathologie wird von der Mutter an das Kind weitergegeben. Nur bei 1 % der Patienten ist die Beckendeformität die Folge eines Traumas.
- Aplasie oder Hypoplasie ist eine seltene Erbkrankheit, bei der einer der Beckenknochen fehlt oder unterentwickelt ist.
- Tiefes Acetabulum – der Kopf des Oberschenkelknochens ist tiefer gelegen. Die Pathologie ist einseitig oder beidseitig (am häufigsten).
- Diastasis pubis – am häufigsten bei Patienten mit Störungen des zentralen Nervensystems, der Blase oder des Dornfortsatzes.
Ein deutlicheres Bild über das Ausmaß der Anomalie liefern radiologische Befunde.
Seltene Anomalien
Die folgenden Arten von Fehlbildungen treten gelegentlich auf:
Kontraindikationen, Nebenwirkungen
Das Arzneimittel wird nicht für Kinder, schwangere und stillende Frauen, Patienten mit Überempfindlichkeit gegen die Bestandteile des Arzneimittels und bei dekompensierter Herzinsuffizienz verschrieben.
- Allergische Reaktionen (Ausschlag auf Haut und Schleimhäuten, Atemnot, Quincke-Ödem, anaphylaktischer Schock);
- Schwindel, selten Desorientiertheit;
- Rhythmusstörungen, beschleunigte oder verlangsamte Herzfrequenz;
- Übelkeit, Erbrechen;
- Vermehrtes Schwitzen, Hautpruritus, Urtikaria, Akne;
- Konvulsionen.
Manchmal kommt es zu Reizungen an der Injektionsstelle. Informieren Sie Ihren Arzt, wenn Sie irgendwelche Nebenwirkungen feststellen.
Wie oft kann Milgamma injiziert werden?
Zwei Milliliter des Medikaments können zehn Tage lang täglich injiziert werden, um das Schmerzsyndrom rasch zu lindern. Sobald die Schmerzen abgeklungen sind und der Zustand mild ist, erhalten die Patienten zwei bis drei Wochen lang in Abständen von zwei bis drei Tagen orale Medikamente oder Injektionen der Medikamentenlösung.
Neurologen verschreiben das Medikament Milgamma in Kombination mit nichtsteroidalen Entzündungshemmern und zentralen Muskelrelaxantien. Was ist besser – Milgamma-Injektionen oder Tabletten? Dies sind die beiden Formen des Medikaments, die Ärzte nacheinander verschreiben. Die Patienten erhalten zunächst Milgamma-Injektionen und dann Tabletten. Bei einem milden Krankheitsverlauf wird die Behandlung mit der Tablettenform des Arzneimittels durchgeführt.
Symptome
Osteochondrose ist eine Erkrankung, die als schmerzhaft bekannt ist. Es handelt sich um einen Schmerz, der eher in dem von der Osteochondrose betroffenen Gelenk lokalisiert ist und sich bei Bewegung, insbesondere beim Sport, verschlimmert. Er wird als mechanischer Schmerz eingestuft. So neigt der Patient bei der Panner-Krankheit (auch bekannt als Osteochondrose des Ellenbogens) zu Supraspinatus-Schmerzen (der Schmerz ist auf Höhe des Ellenbogengelenks lokalisiert).
Dieser mechanische Schmerz kann von vielen anderen Symptomen begleitet sein, wie z. B:
- Schwellung und Rötung der betroffenen Stelle.
- Eingeschränkte Beweglichkeit des Gelenks: Der Patient hat Schwierigkeiten, das Knie zu beugen oder das betroffene Gelenk zu benutzen. Es kann auch eine Blockierung des Gelenks auftreten.
- Ein lahmer Patient mit Osteochondritis an der Hüfte oder am Knie.
Diagnose
Ein Hausarzt kann eine Osteochondrose diagnostizieren. Sie kann sowohl von einem Orthopäden als auch von einem Rheumatologen diagnostiziert werden. Es folgen eine klinische Untersuchung und in einem zweiten Schritt eine Reihe von zusätzlichen medizinischen Untersuchungen:
- Durch radiologische Untersuchungen wird die Diagnose in der Regel korrekt gestellt. Sie liefern jedoch keine Daten zur Bestimmung des geeigneten therapeutischen Ansatzes, da es häufig Diskrepanzen zwischen radiologischen und chirurgischen Befunden gibt.
- Die CT liefert eine gute anatomische Konturierung der osteochondralen Läsion, ermöglicht jedoch keine Beurteilung des Heilungspotenzials der Läsion.
- Die MRT erkennt Knochen- und Knorpelläsionen früher als die konventionelle Röntgenaufnahme und ist ebenso genau wie die Arthrographie. Sie liefert Daten über das Ausmaß, die Morphologie und die Durchblutung der Läsion und ist eine nicht-invasive Methode, die den lokalen Status mit hoher Empfindlichkeit beurteilt.
Standards für fetale Ultraschallbefunde im zweiten Trimester in der Übersichtstabelle
Drittes Trimenon
Die letzte Routine-Ultraschalluntersuchung ist die umfangreichste und umfasst die Messung und Untersuchung solcher fetaler Daten:
- BPD – Zweifarbenkopfgröße;
- LZR – frontal-occipitale Größe;
- OH – Kopfumfang;
- OH – Bauchumfang;
- HD – Länge des Glenoidknochens;
- HF – Länge des Oberschenkelknochens;
- HD – Länge des Oberarmknochens;
- Höhe – 430 – 470 mm;
- Gewicht – 1400 – 2400 Gramm;
- Beklar Hoden – weniger als 5 mm bei normaler Entwicklung;
- Dicke der Nachgeburt;
- Reifung des Sitzes des Babys;
- Lage der Plazenta, Plazenta previa und Vorhandensein einer Ablösung;
- IAW – Menge des Fruchtwassers – 1,5 Liter ist der Normalwert;
- Länge des Gebärmutterhalses – der Normalwert liegt zwischen 30 und 35 mm.
Fötale Ultraschalluntersuchungen im dritten Trimester in einer zusammenfassenden Übersicht
Im ersten Trimester werden Anomalien aufgrund von Chromosomenanomalien, wie z. B. eine eingefrorene Schwangerschaft und ein fehlendes Wachstum des Embryos, festgestellt. Darüber hinaus sind Anzeichen für Down-, Patau-, Edwards-, Cornelia de Lange-, Smith-Opitz-, Triploidie- und Omphalozele-Syndrome deutlich sichtbar.
Im zweiten Trimester werden neben den Syndromen des ersten Trimesters auch Scherchevsky-Turner-Syndrome, Klinefelter-Syndrome, hypertensiv-hydrozephale Syndrome, Polysomie, Polyploidie, Missbildungen innerer Organe oder deren Fehlen, Herzfehler, Defekte der Gesichtsknochen, Hypertensiv-Hydrozephalie, Mehrlingsschwangerschaft, multiple oder niedrige Fruchtbarkeit, Nabelschnurpathologie, fetale Präsentation, verzögerte fetale Entwicklung diagnostiziert.
Im dritten Trimester können fetale Infektionen, Defekte des Gehirns, des Herzmuskels, der inneren Organe, verzögerte fetale Entwicklung, Lippen- und Gaumenspalten sowie fetale Präsentationen festgestellt werden.
Je früher fetale Anomalien entdeckt werden, desto besser. Wenn Chromosomenanomalien diagnostiziert werden, wird der schwangeren Frau wahrscheinlich ein Schwangerschaftsabbruch im ersten oder zweiten Trimester angeboten. Erworbene Anomalien werden in den meisten Fällen während der Schwangerschaft und, falls erforderlich, nach der Geburt medikamentös behandelt.
Fachleute schlagen Lösungen für das Problem vor, und die werdenden Eltern wählen sie unter Berücksichtigung aller Risiken aus. Jede Situation ist individuell, und es gibt keine einheitlichen Behandlungsschemata. Aber selbst wenn es zu einer problematischen Schwangerschaft kommt, ist es wichtig zu verstehen, dass der Entwicklungsstand der Medizin und der plastischen Chirurgie es ermöglicht, die meisten Anomalien zu korrigieren.
Lesen Sie mehr:- Der Schaft des Fersenbeins.
- Mittelfußknochen.
- Beckenknochen Latein.
- Beckenknochen.
- Anatomie des Fersenbeins.
- Wadenbein.
- Foto des rechten Beins.
- Beckenschiefstand.
