Beschwerden und Unwohlsein unterhalb des Knies machen bis zu 30 % der Beschwerden im Zusammenhang mit Erkrankungen des Bewegungsapparates aus. Diese Beschwerden treten jedoch nicht immer bei älteren Menschen oder Leistungssportlern auf. Schmerzen in der Kniekehle können bei allen Patienten auftreten, da die Ursachen für dieses Symptom unterschiedlich sind. Wenn Sie Beschwerden in den unteren Gliedmaßen verspüren, sollten Sie ärztliche Hilfe in Anspruch nehmen. Eine rechtzeitige Diagnose ist der Schlüssel zu einer wirksamen Behandlung und einer schnellen Genesung. Eine Behandlung auf eigene Faust oder mit Volksheilmitteln kann Ihre Gesundheit gefährden und zu schwerwiegenden Folgen wie dem Fortschreiten der Entzündung führen.
- Lymphostase
- Ursachen
- Aufbau des menschlichen Kniegelenks
- Struktur des menschlichen Ellenbogengelenks
- Kegelübungen bei Prostata-Adenom – für Männer
- Yoga bei Prostata-Adenom und Prostatitis
- Menü der Sektion
- Grundlegende Funktionen
- Kiefergelenkserkrankungen und ihre Ursachen
- Ursachen von Schmerzen unterhalb des Knies
- Diagnose
- Welcher Arzt behandelt Schmerzen unterhalb des Knies?
- Ursachen für Schmerzen im linken Rücken
- Varietäten
- Klinisches Bild
- Wie die Diagnose gestellt wird
- Im Rampenlicht
- Warum und wie
- Diagnose der Tendinopathie
- Behandlung
Lymphostase
Der Lymphfluss ist für den Körper ebenso wichtig wie das Blutsystem. Daher wird jede Anomalie in der Struktur des Lymphsystems sofort durch sichtbare äußere Symptome erkannt. Dazu gehören Lymphstauungen oder Lymphödeme, die mit einem gestörten Abfluss der Lymphe aus den inneren Organen oder Gliedmaßen einhergehen. Das Ergebnis ist eine spürbare Schwellung und Verdunkelung der Haut an den Stellen, an denen sich die Lymphflüssigkeit staut, und die nur durch den Besuch eines qualifizierten Facharztes behoben werden kann. Derzeit sind etwa 10 Millionen Menschen von Lymphstau betroffen, vor allem Frauen, die aus physiologischen und hormonellen Gründen an Lymphstau leiden.
Je nach Ursache des Lymphödems wird eine Unterscheidung getroffen:
Die angeborene Pathologie entwickelt sich vor dem Hintergrund von Anomalien bei der Bildung des lymphatischen Systems während der intrauterinen Entwicklung. In seltenen Fällen kann ein erblicher Faktor Anomalien des Lymphflusses beeinflussen. Die Inzidenz des primären Lymphödems beträgt etwa 6 % aller Patienten mit dieser Erkrankung.
Erworbene Lymphödeme werden durch ungünstige äußere Faktoren verursacht. Die ersten Symptome treten häufig im Kindes- und Jugendalter auf und verschlimmern sich später während der Schwangerschaft und Stillzeit aufgrund der hormonellen Veränderungen im Körper während der Pubertät und Schwangerschaft. Nach einer Schwangerschaft oder einem schweren Trauma kann es zu einem plötzlichen Fortschreiten des Lymphödems kommen.
Ursachen
In den meisten Fällen wird die Entstehung eines Lymphoms durch das Vorliegen folgender Krankheiten verursacht
- Infektionskrankheiten, die eine Entzündung der Haut und des Unterhautgewebes verursachen;
- Chronisches Veneninsuffizienzsyndrom mit Thrombophlebitis und Krampfadern;
- Lymphknotenläsionen und Duktusstenose;
- Traumata und Verbrennungen, die sich auf die subkutane Zellschicht auswirken;
- Krebserkrankungen, die mit Strahlentherapie behandelt wurden;
- Tumore im Weichteilgewebe;
- Eindringen und Wachstum von Parasiten in die Struktur des lymphatischen Systems;
- Erkrankungen des Herzens und der Nieren, die zu einer dauerhaften Gewebeschwellung geführt haben.

Die Exposition gegenüber einem oder mehreren dieser Faktoren führt in Verbindung mit den anatomischen Merkmalen des Körpers des Patienten zu einer Beeinträchtigung der Leitfähigkeit und Kontraktilität der Lymphgefäße. Sie verlieren ihre Fähigkeit, die Lymphe durch den Körper zirkulieren zu lassen, was zu einem Stau führt. Besonders gefährlich ist dieser Zustand in den unteren Gliedmaßen, wo die Lymphflüssigkeit durch ihr Eigengewicht in großen Mengen eindringt, aber nicht in der Lage ist, durch die kontraktilen Gefäße nach oben zu wandern.
Proteine, Mucopolysaccharide und andere organische Substanzen werden bei längerer Stauung aus der Lymphe freigesetzt. Diese imprägnieren die Gefäßwände und stören deren natürliche Struktur. Im Inneren der Blutgefäße wächst rasch Bindegewebe, das ihr Lumen verengt und den Lymphfluss im Körper behindert.
Aufbau des menschlichen Kniegelenks
Das Knie ist ein komplexes und großes Gelenk des menschlichen Bewegungsapparats. Es ermöglicht die Bewegung der unteren Gliedmaßen im Verhältnis zur Hüfte und trägt das Körpergewicht. Die Bewegung des Kniegelenks ist für alltägliche Aktivitäten wie Gehen, Laufen, Sitzen und Stehen unerlässlich.
Das Knie ist ein modifiziertes Gelenk, eine Art Synovialgelenk, das aus drei funktionellen Teilen besteht: dem Kniescheibengelenk (Patellofemoralgelenk), das die Kniescheibe (Patella) umfasst und sich an der Vorderseite des Oberschenkels befindet, und dem medialen und lateralen Tibialgelenk, die den Oberschenkelknochen mit dem Schienbein verbinden. Das Knie verfügt außerdem über ein Knorpelpolster, den Meniskus, der als Stoßdämpfer im Inneren des Knies fungiert. Neben der Gelenkkapsel und den Bändern, die das Knie stützen, gibt es auch einige wichtige Strukturen, die das Knie umgeben und dazu beitragen, das Gelenk weicher zu machen und vor Reibung zu schützen. Dabei handelt es sich um kleine ‚Säcke‘ mit Synovialflüssigkeit, die Schleimbeutel genannt werden.
Struktur des menschlichen Ellenbogengelenks
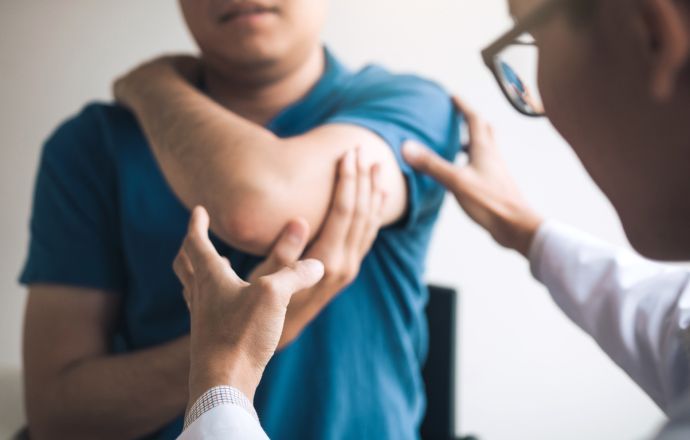
Das Ellenbogengelenk ist ein Gelenk, das zwischen dem distalen Ende des Oberarmknochens und dem proximalen Ende des Unterarms gebildet wird. Wie alle anderen Gelenke besteht auch die Struktur des Ellenbogens aus einer glatten Knorpelschicht. Außerdem gibt es eine Gelenkkapsel, die das Gelenk umgibt und für Festigkeit und ein reibungsloses Gleiten sorgt.
Die Flüssigkeit, die von der Synovialmembran der Gelenkkapsel gebildet wird, füllt den leeren Raum zwischen den Knochen und schmiert das Gelenk, wodurch Reibung und Verschleiß verringert werden. Das ausgedehnte Netz von Bändern, das die Gelenkkapsel umgibt, trägt dazu bei, dass der Ellbogen stabil bleibt und mechanischen Belastungen standhält. Außerdem gibt es ein ringförmiges Band, das vom Ellenbogenknochen um den Kopf herum verläuft und die Knochen des Unterarms zusammenhält. Diese Bänder sind für die Bewegung und Streckung des Ellenbogens verantwortlich und schützen ihn vor Verrenkungen und Zerrungen.
Kegelübungen bei Prostata-Adenom – für Männer
Die Gymnastik wurde erfolgreich zur Behandlung von Prostata-Adenomen, Prostatitis, Hämorrhoiden und Erektionsstörungen eingesetzt.
- Drücken und entspannen Sie abwechselnd das Gesäß in schnellem Tempo; während des Drückens sollten die Rektus- und Beckenbodenmuskeln maximal angespannt sein; die größte Wirkung erzielen Sie, wenn Sie dies im Sitzen in der Hocke tun, aber Sie können auch im Stehen oder im Sitzen auf einem Stuhl beginnen.
- Machen Sie dasselbe, aber spannen Sie 10 Sekunden lang an und entspannen Sie dann 4 Sekunden lang.
- Legen Sie sich auf den Rücken, beugen Sie die Knie, stellen Sie die Füße zusammen und ziehen Sie die Knie abwechselnd auseinander und zusammen.
Beginnen Sie mit 10 Wiederholungen jeder Bewegungsgruppe in 4 Ansätzen pro Tag.
Yoga bei Prostata-Adenom und Prostatitis
Beginnen Sie mit der richtigen Atmung. Konzentrieren Sie sich auf Ihren Bauch und atmen Sie langsam mit dem Zwerchfell auf einer Zählbasis: 4 für Einatmen, 4 für Verweilen, 4 für Ausatmen. Beim Ein- und Ausatmen spannen Sie Ihre Beckenmuskeln wie beim Kegel-Komplex an, beim Ausatmen entspannen Sie. Nach ein paar Minuten der Atmung können Sie mit den Asanas beginnen:
- Kobra-Pose – auf dem Bauch liegend, stützen Sie Hände und Zehen auf den Boden, heben Sie den Oberkörper an, bleiben Sie so lange wie möglich stehen;
- Pflugstellung – rollen Sie sich auf den Rücken, strecken Sie Beine und Becken, versuchen Sie, die Füße hinter den Kopf zu stellen;
- Setzen Sie sich mit dem Rücken auf einen Stuhl, heben Sie den Oberkörper leicht an und machen Sie mit dem Becken beim Ein- und Ausatmen einen Vollkreis. Wiederholen Sie die Übung 5 Mal in jede Richtung.


Wenn Ihr Körper nicht sehr beweglich ist, versuchen Sie nicht, sofort eine große Spannung aufzubauen, sondern steigern Sie das Tempo allmählich. Die genaue Ausführung und die Regelmäßigkeit sind hier wichtiger.
Die Gymnastik kann allein oder in Kombination mit anderen effektiven Techniken durchgeführt werden, die Sie in der Klinik Dr. AkNer erhalten.
Vereinbaren Sie einen Termin persönlich, telefonisch oder online. Unsere Spezialisten können dazu beitragen, den Gesundheitszustand eines Mannes zu verbessern und ihn in vielen Fällen sogar vollständig zu heilen.
Menü der Sektion
Grundlegende Funktionen
Gliederfüßer haben viele Funktionen:

- Bewegen des Kiefers nach vorne und hinten und in verschiedene Richtungen;
- Kauen;
- Sprache formen.
Wenn Probleme auftreten und es zu einer Verlagerung der Gelenkscheibe oder degenerativen Schäden kommt, kann das Gelenk seine Funktion nicht mehr erfüllen. Infolgedessen verliert der Betroffene die Fähigkeit zu kauen und andere Fähigkeiten. Aufgrund der Kiefergelenksdysfunktion werden die obere und untere Reihe der Backenzähne allmählich abgenutzt. Dies verändert den Biss, beeinträchtigt die Gleichmäßigkeit der Lastverteilung und verursacht eine Inkongruenz der Gelenkflächen (Inkongruenz).
Kiefergelenkserkrankungen und ihre Ursachen
- Osteoarthritis. Eine entzündliche, infektiöse oder nicht-infektiöse Erkrankung, bei der die Muskeln, die Schleimbeutel, der Gelenkkopf und die Strukturen des Zwischengelenks geschädigt werden. Die Pathologie ist das Ergebnis eines Kiefertraumas und systemischer Anomalien im Körper.
- Osteoarthritis. Chronische Pathologie, bei der sich dystrophe Veränderungen im Gelenk entwickeln. Verursacht durch entzündliche Komplikationen, Trauma und fehlende Backenzähne.
- Sehnenscheidenentzündung. Bei dieser Erkrankung werden Entzündungen und Schäden an der Sehne diagnostiziert. Eine unbehandelte Arthritis oder Arthrose ist häufig die Ursache für diesen Zustand. Auch Verletzungen und Infektionen können bei einer Tendinitis eine Rolle spielen.
- Synovitis des Kiefergelenks. Eine entzündliche Erkrankung, die die Synovialmembran des Gelenks betrifft. Mit fortschreitender Erkrankung sammelt sich abnorme Flüssigkeit in der Gelenkhöhle an, was zu einer Funktionsbeeinträchtigung des Kiefergelenks führt. Die Krankheit entwickelt sich als Komplikation von Traumata und Infektionskrankheiten.
- Verrenkungen. Vollständige Verschiebung des Gelenkkopfes hinter das Tuber als Folge eines Traumas, entzündlicher und degenerativer Prozesse, neuromuskulärer Störungen oder angeborener Anomalien des Nervensystems.
- Subluxation (Unterluxation). In diesem Fall handelt es sich um eine unvollständige Verschiebung des Kopfes, die durch ein Trauma oder eine innere Störung hervorgerufen wird. Aufgrund der Besonderheiten der Anatomie wird sie häufiger bei Frauen diagnostiziert.
Die Internationale Klassifikation der Krankheiten ICD-10 teilt die Gelenkerkrankungen in 2 Klassen ein:

- XII – ‚Krankheiten des Kiefer- und Gesichtsbereichs‘;
- XIII – ‚Erkrankungen des Muskel-Skelett-Systems und des Bindegewebes‘.
Ursachen von Schmerzen unterhalb des Knies
Die Beschwerden können durch Schäden am Knorpel- oder Knochengewebe, an der periartikulären Kapsel, an Sehnen, Bändern und Muskeln verursacht werden. Die Behandlung von Schmerzen in der Kniekehle muss immer die Ursachen angehen, zu denen gehören
- Verletzungen, die durch starke Belastungen oder Stöße verursacht wurden;
- entzündliche Prozesse (Osteoarthritis, rheumatoide Arthritis, Synovitis, Tendinitis);
- infektiöse Läsionen (Psoriasis, einige Geschlechtskrankheiten);
- Verrenkungen der Kniescheibe;
- Angeborene Fehlbildungen der Gelenke.
Schmerzen in der Kniekehle können reflexartig auftreten und durch Radikulopathie, Arthrose der Hüfte oder Osteochondrose der Lendenwirbelsäule verursacht werden. Die Beschwerden werden auch mit gutartigen (Zysten) und bösartigen (Krebs) Tumoren in Verbindung gebracht.
Die Ärzte weisen darauf hin, dass folgende Patientengruppen besonders anfällig für ziehende, stechende oder schmerzende Schmerzen in der Kniekehle sind:
- Menschen, deren Arbeit körperlich anstrengend ist oder die einen sitzenden Lebensstil haben;
- Menschen, die übergewichtig sind;
- Menschen, die an endokrinen Störungen leiden;
- ältere Menschen;
- Heranwachsende;
- schwangere Frauen;
- Menschen, die an Krampfadern leiden.
Außerdem sagen viele Ärzte, dass einige Krankheiten, die Beschwerden verursachen, durch eine vererbte Veranlagung entstehen können.
Diagnose
Die Untersuchung zur Ermittlung der Ursache der Beschwerden umfasst eine Reihe von instrumentellen und labortechnischen Methoden. Wenn ein Patient unter ziehenden Schmerzen in der Kniekehle leidet, können Behandlungen wie die folgenden empfohlen werden:
| Diagnostisches Verfahren | Zeit |
|---|---|
| Biochemische Blutuntersuchung | 10 Minuten |
| Magnetresonanztomographie des Kniegelenks | 30 Minuten |
| Ultraschalluntersuchung des Kniegelenks | 30 Minuten |
Die Untersuchung zur Klärung der Schmerzursache wird häufig durch eine arthroskopische Untersuchung des Gelenks, eine Punktionsuntersuchung des Knies, ergänzt. Die Differentialdiagnose wird immer unter Berücksichtigung des Zustands der Knie beider Gliedmaßen durchgeführt.
Welcher Arzt behandelt Schmerzen unterhalb des Knies?
Wenn Sie Beschwerden in den Beinen verspüren, vereinbaren Sie einen Termin bei einem Spezialisten. Wenn Sie keine Ahnung haben, was die Ursache Ihrer Beschwerden sein könnte, suchen Sie Ihren Hausarzt auf. Möglicherweise kann auch Ihr Arzt Ihnen helfen:
Ursachen für Schmerzen im linken Rücken
- Fraktur oder Bruch eines Wirbels als Folge eines Traumas
- Verkrümmung der Wirbelsäule mit Einklemmung von Nerven
- Infektion oder Entzündung der Wirbelsäule
- Nierenkolik, andere Erkrankungen der Nieren oder Harnleiter
- entzündliche Erkrankungen des Herzens oder der Gefäße
- Erkrankungen des Knochenmarks
- Bösartige oder gutartige Tumore
- Entzündungen des Lungengewebes oder des Rippenfells
- Entzündungen (Kolitis), Infektionen oder andere Erkrankungen des Dickdarms
Wenn die linke Seite im unteren Rücken schmerzt, sollten die Nieren untersucht werden. Bei einer Nierenkolik treten die Schmerzen in Höhe der Taille auf und ziehen bis in die Bauchregion. Er kann auch im unteren Rücken auftreten und sich bis in die Innenseite der Oberschenkel ausdehnen.
Varietäten
Die Klassifizierung der linksseitigen Rückenschmerzen kann sich auf die Art des Symptoms, den genauen Ort der Beschwerden und die Ursachen dieses pathologischen Symptoms stützen. Die Ärzte betrachten in der Regel zuerst die Art des Schmerzsyndroms, da die Erstdiagnose von diesem Faktor abhängt.
Es tritt plötzlich auf und dauert einige Stunden bis zu einigen Tagen. Es handelt sich um ein ständiges Unbehagen, das die Lebensqualität des Patienten stark beeinträchtigt. Ein scharfes, pochendes Gefühl kann auf eine Nierenkolik, eine Harnleiterentzündung oder entzündliche Erkrankungen des weiblichen Genitaltrakts hinweisen. Dumpfe Schmerzen treten häufiger bei Wirbelsäulenanomalien auf. Wenn eine Person über ein solches Symptom beim Einatmen klagt, sollte der Zustand von Lunge und Rippenfell überprüft werden.
Wenn ein Patient unter ständigen Rückenschmerzen auf der linken Seite leidet und sich die Beschwerden zeitweise verschlimmern, sollten nicht nur die Wirbelsäule, sondern auch die inneren Organe untersucht werden. Die Wirbelsäule, die Rippen, die Bänder, die Muskeln, das Urogenitalsystem, die Verdauungsorgane, das Herz oder die Blutgefäße können an einem pathologischen Prozess beteiligt sein. Ein oberes Schmerzsyndrom in Verbindung mit Schmerzen, die in die Schulter, das Brustbein, den Hals oder die oberen Gliedmaßen ausstrahlen, kann ein Symptom für einen Herzinfarkt sein.
Klinisches Bild
Das Hauptsymptom einer Einklemmung des Ischiasnervs im Hüftgelenk ist ein stechender, starker Schmerz in der Lendengegend, der in die Hüfte und das Gesäß ausstrahlt. Die Stärke der Schmerzen macht es unmöglich, sich zu bewegen, zu beugen, zu gehen und andere Beinbewegungen auszuführen.
Neben den Schmerzen berichten die Patienten auch über die folgenden Symptome:
- Einschränkung des Bewegungsumfangs im Hüftgelenk.
- Parästhesien – kribbelnde und brennende Empfindungen im betroffenen Bereich.
- Taubheitsgefühl an der Stelle des Impingements.
- In einigen Fällen können auch Fieber, Schüttelfrost, Schweißausbrüche und Schwäche auftreten.
Ein wiederkehrender Schmerz im Bein oder im Rücken wird als Ischias bezeichnet und ist bei Patienten mit Ischiasnerveneinklemmung recht häufig, insbesondere wenn sie versuchen, ihre Haltung durch Stehen oder Liegen zu ändern, oder wenn sie Sport treiben.
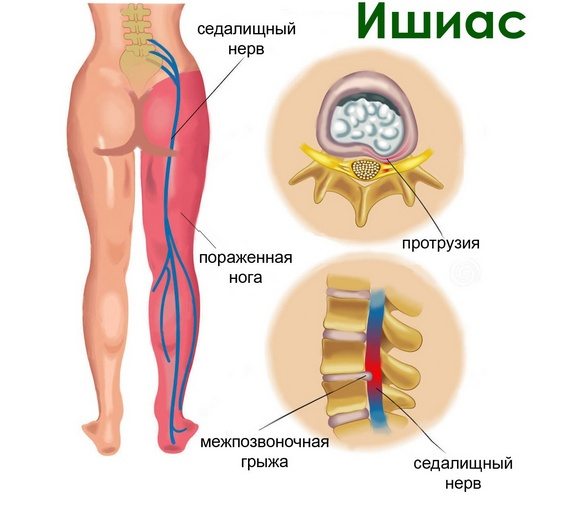
Wie die Diagnose gestellt wird
Die typischen Beschwerden des Patienten über Schmerzen und Einziehungen, Parästhesien und Begleitsymptome erleichtern in der Regel die Diagnose eines eingeklemmten Hüftnervs. Der Arzt erhebt die Krankengeschichte und ordnet bildgebende Verfahren und Labortests an, um die Diagnose zu bestätigen und die weitere Behandlung festzulegen:
- CT-Scan, MRT der Wirbelsäule und der Weichteile;
- Röntgenaufnahmen der Beckenknochen und der Wirbelsäule;
- Ultraschall des Hüftgelenks;
- Elektromyographie;
- Allgemeine und biochemische Blutuntersuchungen und allgemeine Urinanalyse.
Im Rampenlicht
Unsere Füße haben eine einzigartige Eigenschaft – sie sind elastisch. Diese Eigenschaft verringert die Dämpfungslast auf die Gelenke der unteren Gliedmaßen und die Wirbelsäule beim Laufen und Gehen. Wenn die Muskeln und Bänder im Fuß plötzlich schwächer werden, wird er platt und kann seine Dämpfungsfunktion nicht mehr erfüllen. Auf diese Weise entstehen Plattfüße.
– Die Schwierigkeit besteht darin, dass der Fuß seine ursprüngliche Aufgabe, die beim Gehen oder Laufen entstehenden Stoßwellen zu dämpfen und abzufangen, verliert, – sagt Sergiy Oleksiychik. — Und weil dies nicht geschieht, kommt es zu einer enormen Belastung der Knochen und des Bewegungsapparats: Die Fußgelenke verschleißen schneller, die Wirbelsäule verdreht sich, und das Gehirn, das der Mikroschocks überdrüssig ist, reagiert mit Kopfschmerzen.
Physiologisch gesehen hat der Fuß zwei Gewölbe: Längs- und Quergewölbe. Das Längsgewölbe ähnelt einem Bogen – eine Art Freiraum zwischen der Fußsohlenoberfläche und der Auflageebene: Es ist auch für den Laien leicht zu erkennen. Das Quergewölbe, das sich im mittleren Teil des Fußes befindet, ist mit dem bloßen Auge nicht zu erkennen. Dies erfordert eine Röntgenuntersuchung wie eine CT- oder MRT-Aufnahme.
Wenn der Bewegungsapparat geschwächt ist, gehen die Fußgewölbe verloren und die normale Fußform ist gestört. Ist der Fuß in Längsrichtung abgeflacht, leicht gestreckt und berührt die Unterlage nicht nur mit dem äußeren Rand, wie im Normalfall, sondern mit fast der gesamten Fläche, spricht man von einem Längsplattfuß. Die Zehendeformität und der ‚Knochen‘ an der Basis der Großzehe weisen auf einen Querplattfuß hin. Wenn gleichzeitig eine Abflachung des Längs- und Quergewölbes vorliegt, handelt es sich um einen kombinierten Plattfuß. Diese Form ist die häufigste.
Wenn die Fußgewölbe abgeflacht sind, ist die Dämpfungsfunktion des Fußes beeinträchtigt. Das bedeutet, dass die Aufprallkraft beim Gehen nun auf das Knie, das Hüftgelenk und die Wirbelsäule übertragen wird, was zu Unwohlsein, Schmerzen und schneller Ermüdung bei Belastung führen kann. Dieses Problem zu lösen, ist keine leichte Aufgabe.
Warum und wie
Viele Faktoren tragen zur Entstehung von Plattfüßen bei: genetische Veranlagung, Übergewicht, Bewegungsmangel, schwere körperliche Arbeit oder Arbeiten, bei denen man lange stehen muss. Dies sollte auch bei der Wahl des künftigen Berufes berücksichtigt werden. So ist die Arbeit eines Friseurs, Verkäufers oder Kellners mit Plattfüßen körperlich anstrengend, vor allem wegen der ständigen Schmerzen in den Füßen. Lademeister, Militärangehörige oder Holzfäller werden mit den gleichen Schwierigkeiten konfrontiert.
Ungeeignetes Schuhwerk ist ein weiterer wichtiger Faktor. Vor allem Liebhaber von Schuhen mit hohen Absätzen leiden eher unter einem Querplattfuß. Das liegt daran, dass hohe Absätze die Last auf den Vorfuß verlagern, was die Muskeln und Bänder nicht aushalten. Andererseits können Turnschuhe, Mokassins, Ballerinas und alle Schuhe mit einer dünnen Sohle und ohne Absatz eine Abflachung des Längsgewölbes verursachen. Die sinnvollste Lösung sind daher Schuhe mit einem breiten und stabilen Absatz (bis zu 3-4 cm), ohne spitze Nase, nicht zu locker, aber nicht den Fuß zusammendrückend. Die Sohle sollte ausreichend flexibel sein, um den Aufprall auf den Fuß beim Gehen abzufedern.
Bei der Wahl der sportlichen Aktivitäten sollte man besonders vorsichtig sein. Bewegung stärkt die Muskeln, verbessert die Blutzirkulation und macht den Körper kräftiger, aber nicht alle körperlichen Aktivitäten sind gleich gut.
– Jede körperliche Aktivität, bei der die Füße nicht übermäßig belastet werden, ist gut für Plattfüße, – glaubt Sergey Oleksiychik. — Physiotherapie, Radfahren, Schwimmen, Barfußlaufen auf unebenem Untergrund (im Winter auf einer speziellen Matte, im Sommer auf Sand oder Gras) sind hilfreich. Eine Fuß- und Schienbeinmassage kann empfohlen werden, um die Fuß- und Schienbeinmuskulatur zu stärken und Spannungen und Schmerzen zu lindern. Sie lindert Schmerzen und Schwellungen, strafft die Muskeln und regt den Blutkreislauf an. Es gibt auch eine Liste von Kontraindikationen: Gewichtheben, Leichtathletik, Nordic Walking und Laufen. Diese Aktivitäten sollten nur mit äußerster Vorsicht ausgeübt werden und am besten ganz unterbleiben.
Diagnose der Tendinopathie
Der Orthopäde wendet in der Regel folgende Methoden an, um eine Tendinopathie zu diagnostizieren:
- Orthopädische Untersuchung: Der Arzt kann eine körperliche Untersuchung durchführen, um den Grad des Schmerzes, den Bewegungsumfang und andere Anzeichen einer Tendinopathie zu beurteilen.
- Röntgenuntersuchung der Gelenke: Bei dieser Diagnosemethode werden mit Hilfe von Röntgenstrahlen Bilder der Knochen erstellt, mit deren Hilfe Frakturen, Deformierungen und andere Anomalien festgestellt werden können.
- Gelenk-Ultraschall (USG): ist eine Diagnosemethode, bei der mit Hilfe von Schallwellen Bilder von Geweben erstellt werden, mit deren Hilfe Schäden und Entzündungen erkannt werden können.
- Magnetresonanztomographie (MRT) der Gelenke: ist eine Diagnosetechnik, bei der mithilfe von Magnetfeldern und Radiowellen detaillierte Bilder von Organen und Geweben erstellt werden. Mit dieser Methode lassen sich Schäden, Entzündungen und andere Anomalien erkennen.
- Computertomographie (CT) der Gelenke: Hierbei handelt es sich um eine Diagnosemethode, bei der mithilfe von Röntgenstrahlen detaillierte Bilder von Geweben erstellt werden. Ein CT-Scan kann helfen, Anomalien und Schäden zu erkennen, die mit einer Tendinopathie einhergehen können.
- Bluttests: Ihr Arzt kann Labortests empfehlen, um den Grad der Entzündung zu bestimmen und Infektionen zu erkennen, die zu einer Tendinopathie beitragen können.
Behandlung
Die Behandlung hängt von der Art der Tendinopathie ab, in den meisten leichten Fällen wird sie jedoch empfohlen:
- Ruhe bis zur Besserung der Symptome
- Eispackungen
- Tragen eines Kompressionsverbands
- Hochlagern der Gliedmaße mit der betroffenen Sehne im Ruhezustand
- Zur Schmerz- und Entzündungshemmung können Schmerzmittel verschrieben werden, insbesondere nichtsteroidale Entzündungshemmer.
In schwereren Fällen kann eine Stoßwellentherapie oder sogar eine Operation erforderlich sein.
Lesen Sie mehr:- Verkürzung der unteren Gliedmaßen.
- Die Muskeln der unteren Gliedmaßen sind.
- Hauptgelenke der unteren Gliedmaßen Tabelle.
- Struktur der menschlichen unteren Gliedmaßen mit Bildunterschriften.
- Herstellung von Prothesen für die unteren Gliedmaßen.
- Muskeln und Faszien der unteren Gliedmaßen.
- Bänderdehnung der unteren Gliedmaßen.
- Wo amputierte Gliedmaßen hingehen.
