Dieser Zustand wird von einem Neurologen behandelt.
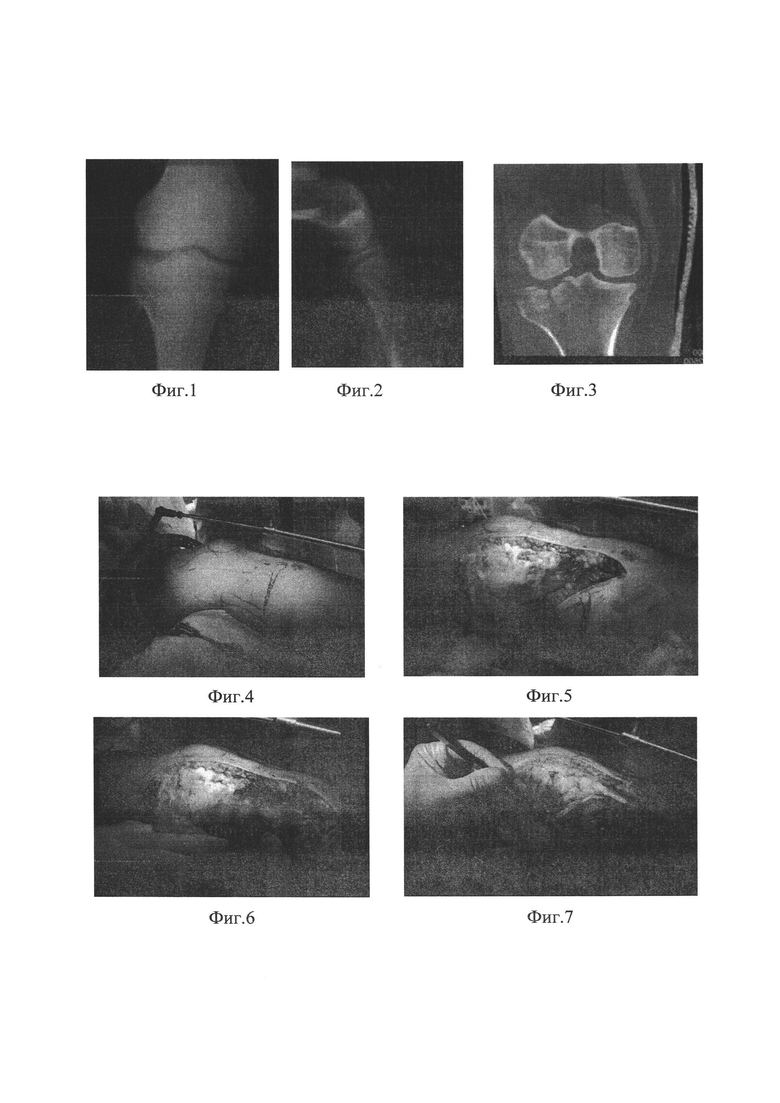
- CHERURGISCHE VERBESSERUNG DER FASSIOPLASTISCHEN FRAU MIT OSTEOTOMIE DES ÄUSSEREN TIBIALKONDYLS Russisches Patent 2018 für MPK A61B17/00.
- Ähnliche Patente RU2654593C1
- Ursachen von Osteophyten
- Symptome der knöchernen Hypertrophie der Gelenkflächen
- Ursachen der Osteonekrose
- Risikofaktoren
- Konservative Behandlung
- Schmerzlinderung
- Verletzungsursachen.
- Diagnose der Verletzung.
- Funktionen des PCC
- Knochenkontusionen und Mikrofrakturen
- Diagnostische Verfahren
- Körperliche Untersuchung, die die folgenden Untersuchungen umfasst:
- Radiologische Untersuchung.
- Arten der aseptischen Nekrose des Femurkondylus
- Symptome der Nekrose
- Home ‚ Anfahrt ‚ Frakturen der unteren Extremität ‚ Behandlung von Frakturen des Schienbeins ‚ Behandlung von Frakturen des Schienbeinkondylus.
- Symptome
- Diagnose
CHERURGISCHE VERBESSERUNG DER FASSIOPLASTISCHEN FRAU MIT OSTEOTOMIE DES ÄUSSEREN TIBIALKONDYLS Russisches Patent 2018 für MPK A61B17/00.
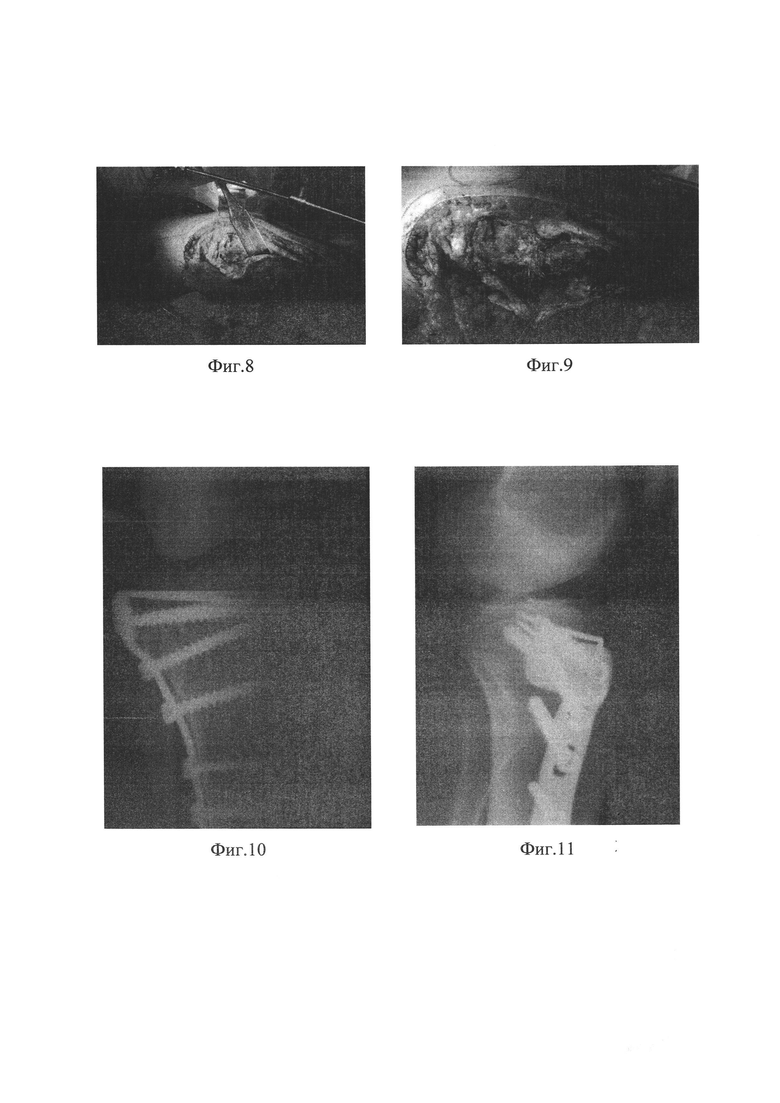
Die Erfindung betrifft das Gebiet der Medizin, nämlich die Chirurgie, insbesondere die Traumatologie und Orthopädie, und ist für die offene Repositionierung und interne Immobilisierung von Frakturen des lateralen Kondylus der Tibia bestimmt. Intraartikuläre Frakturen des lateralen Kondylus überwiegen gegenüber Frakturen des medialen Kondylus und machen bis zu 90 % aller intraartikulären Frakturen des proximalen Endes der Tibia aus. Diese Art von Verletzung geht häufig mit einem Impingement des subchondralen Knochens einher, was zu einem strukturellen Defekt und einer Dysongruenz im Kniegelenk führt. Die allgemein anerkannte Behandlung solcher Brüche ist die Operation, die eine offene Reposition, Osteoplastik und starre Ruhigstellung des Bruchs mit Stützplatten umfasst.
Es gibt einen bekannten chirurgischen Ansatz zur Behandlung einer lateralen Kondylenfraktur des Schienbeins, bei dem in Rückenlage ein 7-8 cm langer Hautschnitt nach unten vorgenommen wird, der etwa 1,5 cm medial vom Fibulakopf und 1 cm distal von der Kniekehlenfalte beginnt. Das subkutane Gewebe und die Fascia saphena magna werden scharf durchtrennt. Die Gelenkkapsel wird durchtrennt und die Kniegelenkshöhle eröffnet (Liu GY, Xiao BP, Luo CF, Zhuang YQ, Xu RM, Ma WH. Ergebnisse eines modifizierten posterolateralen Zugangs für die isolierte posterolaterale Tibiaplateaufraktur. Indian J Orthop. 2016 Mar-Apr; 50(2):117-22. doi: 10.4103/0019-5413.177578).
Dieser Zugang bietet jedoch keinen ausreichenden Einblick in den äußeren Kondylus und erfordert eine Dissektion der hinteren Strukturen, was zu einer Schädigung des Nervus oculomotorius führen kann. Außerdem ist es schwierig, die Metallschiene angemessen zu positionieren, da sie sich in der Nähe des proximalen Aspekts der Fibula befindet.
Ähnliche Patente RU2654593C1
- Gilev Michail Wassiljewitsch
- Juri Walerjewitsch Antoniadi
- Jelena Alexandrowna Wolokitina
- Dmitri Tschernizyn
- Dmitri Schirjakow
- Konowalow Jewgeni Alexandrowitsch
- Ruslan Walerjewitsch Sajzew
- Sajat Witali Wiktorowitsch
- Komogortsev Igor Evgenievich
- Alkhashlamun Jabril Abdol Razak
- Epshtein Aljona Aleksandrowna
- Prizow Alexej Petrowitsch
- Lazko Fjodor Leonidowitsch
- Zagorodny Nikolaj Wassiljewitsch
- Schuhmacher Wladimir Iwanowitsch
- Wadim Makuschin
- Tschegorow Oleg Konstantinowitsch
- Igor Jewgenijewitsch Komogortsev
- Sergej Wjatscheslawowitsch Zudajew
- Alhashlamun Jabril Abdol Razak
- Wladimir Chominez
- Roman Alexandrowitsch Fedorow
- Alexej Sergejewitsch Grankin
- Oleg Wladimirowitsch Rikun
- Konokotin Dmitri Alexandrowitsch
- Igor Belenkij
- Sergej Georgiewitsch Semenow
- Aleksandr Jurjewitsch Kochisch
- Sergejew Gennadi Dmitrijewitsch
- Boris Mayerow
- Benin Andrej Wladimirowitsch
- Sergej Gennadjewitsch Kuwschinow
- Wlassow Maxim Walerjewitsch
- Tenilin Nikolaj Alexandrowitsch
- Vladislav Sergeyevich Strakhov
Ursachen von Osteophyten
- Degeneration (Alterung) und Verlust der Knochendichte
- mechanische Beschädigung
- Instabilität des Gelenks
- Osteoarthritis (Entzündung des subchondralen Knochens)
- Störungen des Kalziumstoffwechsels (hormonelle und metabolische Störungen)
- systemische Pathologien
- familiäre Vererbung (genetische Mutationen)
- extrapulmonale Tuberkulose und andere spezifische chronische Infektionen
In einigen Fällen werden Osteophyten des Kniegelenks durch neoplastische und metastatische Prozesse verursacht.
Symptome der knöchernen Hypertrophie der Gelenkflächen
Bei der Osteophytose des Kniegelenks handelt es sich nicht um eine Krankheit, sondern um ein für Arthrose charakteristisches radiologisches Zeichen. Im Anfangsstadium erscheinen die Osteophyten als kleine, 1-2 mm lange Zacken. Mit dem Fortschreiten des pathologischen Prozesses vergrößern sie sich, nehmen unterschiedliche Formen an und führen zu einer Verengung des Gelenkspalts, einer Vergrößerung des Gelenkkopfs und der Gelenkpfanne des Kniegelenks.
Veränderungen in Anzahl und Größe der Knochenauswüchse sind ein typischer Marker für das Fortschreiten der Krankheit. Das Fehlen jeglicher radiologischer Anzeichen von Osteophyten im Kniegelenk weist auf den Erfolg der Behandlung hin. Wenn knöcherne Auswüchse vorhanden sind, klagen die Patienten über Schwierigkeiten beim Beugen und Strecken des Knies und über Schmerzen bei der Bewegung. In fortgeschrittenen Fällen halten die Schmerzen auch im Ruhezustand an, und es kommt zu Schwellungen und Verformungen des Gelenks. Wenn die Osteophyten auf Nervenstrukturen drücken oder tief in Muskeln eingebettet sind, verschlimmert sich der Krankheitsverlauf.
Ursachen der Osteonekrose
Wie bereits erwähnt, entsteht Osteonekrose, wenn die Blutversorgung eines bestimmten Bereichs des Knochengewebes unausgewogen ist. In diesem Fall führt der Nährstoffmangel zur Degeneration und zum so genannten Kollaps des Gelenkknorpels, was zur Entwicklung und zum weiteren Fortschreiten der Osteoarthritis führt.
Eine septische (avaskuläre) Nekrose des Kniegelenks ist typisch bei Patienten, die über einen längeren Zeitraum eine Hormontherapie anwenden, bei Alkoholmissbrauch und in einigen Fällen auch nach einem Trauma.
Darüber hinaus unterscheiden die Experten auch die so genannte spontane Osteonekrose, deren Ätiologie noch nicht geklärt ist und die durch starke Schmerzen im Kniebereich gekennzeichnet ist.
Zur Risikogruppe gehören in der Regel Menschen über 60 Jahre, die meisten davon Frauen.
Risikofaktoren
Die genaue Ursache für ein Ungleichgewicht im Blut-Knochen-System lässt sich oft kaum feststellen. Die Ärzte nennen jedoch die folgenden Risikofaktoren, die auf die eine oder andere Weise die Entwicklung der Krankheit beeinflussen können
- Knieluxation, Stressfrakturen und andere Arten von Traumata, die zu Gefäßschäden führen;
- Sichelzellenanämie, Fettleibigkeit, Lupus erythematodes;
- regelmäßige Einnahme von Kortikosteroiden, z. B. bei rheumatoider Arthritis, Bronchialasthma usw. An dieser Stelle sei darauf hingewiesen, dass derzeit nicht genau bekannt ist, wie Steroide die Entwicklung von Osteonekrose beeinflussen können, aber ein direkter Zusammenhang mit dieser Medikamentengruppe ist offensichtlich;
- Übermäßiger und lang anhaltender Konsum von alkoholhaltigen Produkten;
- Transplantation von Spenderorganen, usw.
Eine frühzeitige Diagnose der Osteonekrose im Frühstadium und das Fehlen einer angemessenen Behandlung führen jedoch mit ziemlicher Sicherheit zu einer schweren Osteoarthritis.
Konservative Behandlung
Die konservative Behandlung umfasst die Ruhigstellung mit einem Gips oder einer Orthese und die Einschränkung der Bewegung und Belastung des Beins. Während dieser Behandlung wird der Arzt in regelmäßigen Abständen Röntgenaufnahmen anfertigen, um die Knochenfusion zu beurteilen. Die Beweglichkeit des Kniegelenks und die Belastung des Beins hängen von der Art des Bruchs und der gewählten Behandlung ab.
Es gibt verschiedene Methoden, die es dem Chirurgen ermöglichen, die korrekte Position der Knochenfragmente wiederherzustellen und sie bis zur Heilung in dieser Position zu halten.
Interne‘ Fixierung. Bei diesem Verfahren werden die Knochenfragmente zunächst wieder in ihre normale Position gebracht. Sie werden durch spezielle Fixateure – intramedulläre Stäbe oder Platten und Schrauben – in dieser Position gehalten.
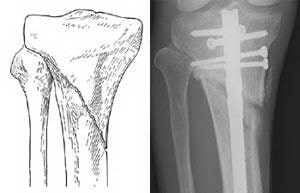
(Links) Fraktur des proximalen Endes des Schienbeins. (Rechts) Derselbe Frakturtyp, gesichert mit einem intramedullären Stift.
Bei Frakturen des proximalen Quadranten des Schienbeins, wenn die Bruchlinie das Gelenk nicht durchdringt, können sowohl ein Stab als auch eine Platte verwendet werden. Der Stab wird in den intramedullären Kanal in der Mitte des Knochens eingeführt, und die Platte wird mit Schrauben an der Außenfläche des Knochens befestigt.
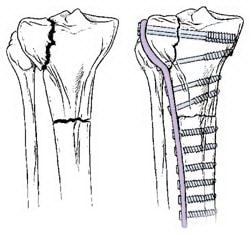
Brüche, die das Gelenk durchdringen, müssen in der Regel mit einer Platte stabilisiert werden. Die Platte wird an der Außenfläche des Knochens befestigt.
Bei Frakturen, die in das Gelenk eindringen, werden in der Regel Platten und Schrauben verwendet. Ist der Bruch mit einer Vertiefung in der Gelenkfläche verbunden, muss diese Fläche repariert werden, um die normale Anatomie und Funktion des Gelenks wiederherzustellen. Anschließend wird in der Regel ein Knochendefekt an der Frakturstelle geschaffen. Solche Hohlräume werden mit Knochenmaterial aufgefüllt, das dem Patienten selbst oder einer Knochenbank entnommen wurde. Es können auch synthetische oder natürliche Produkte zur Stimulation der Knochenregeneration verwendet werden.
Schmerzlinderung
Nach der Operation werden Sie ein gewisses Maß an Schmerzen haben. Dies ist ein wesentlicher Bestandteil des Heilungsprozesses. Der Arzt und das Pflegepersonal werden alles tun, um die Stärke der Schmerzen zu verringern und so Ihre Genesung zu beschleunigen.
Zur Schmerzlinderung in der postoperativen Phase werden verschiedene Medikamente eingesetzt: Opioide, nichtsteroidale Antirheumatika und Lokalanästhetika. Um ihre Wirkung zu optimieren und den Bedarf an Opioid-Analgetika zu verringern, können diese Medikamente in verschiedenen Kombinationen miteinander verschrieben werden.
Es ist wichtig, daran zu denken, dass Opioide zwar bei der Bekämpfung postoperativer Schmerzen wirksam sind, dass sie aber Narkotika sind und süchtig machen können. Drogenabhängigkeit und Überdosierung sind in den meisten Industrieländern seit langem ein gesellschaftlich bedeutsames Problem. Opioide dürfen nur auf ärztliche Verschreibung hin eingenommen werden. Sobald das Schmerzsyndrom nachlässt, ist es besser, sie abzusetzen. Wenn dies nicht innerhalb weniger Tage nach der Operation der Fall ist, sollten Sie das Problem mit Ihrem Arzt besprechen.
Verletzungsursachen.
Zu den Ursachen gehören indirekte Verletzungen wie Stürze aus großer Höhe auf ein ausgestrecktes Bein, Sportarten, bei denen das Bein stillsteht und der Rumpf und die Hüfte gedreht werden (Skifahren, Fußball, Eisschnelllauf), usw.
- akute Schmerzen im Knie
- Schwellung und plötzliche Größenzunahme des Kniegelenks
- Unfähigkeit, das Kniegelenk überhaupt zu bewegen.
- Es kann zu Einblutungen in die Gelenkhöhle kommen (Hämarthrose)
- Kreuzbandrisse können zu Schubladensymptomen führen (unnatürliches Vor- und Zurückrollen der unteren Gliedmaßen).
Diagnose der Verletzung.
- Untersuchung des Verletzten durch einen Unfallchirurgen.
- Obligatorische Röntgenuntersuchung (normale und seitliche Röntgenaufnahmen)
- Computertomographie
- MRT
- Arthroskopie (bei Verdacht auf Kreuzband, Meniskus des Knies)
Die Behandlung einer solchen Verletzung hängt von der Schwere des Bruchs ab. Bei Verletzungen ohne Frakturverschiebung und bei Frakturen des Processus intercondylaris wird eine konservative Behandlung empfohlen:
- Punktion des Gelenks (Entfernen von Blut- und Flüssigkeitsansammlungen im Kniegelenk, Injektion einer Anästhesielösung)
- Ruhigstellung der Extremität mit einer Gipsschiene (für 1,5-2 Monate).
- Nach dieser Zeit werden Rehabilitationsbehandlungen empfohlen.
Wenn die Verschiebung des Fragments sehr groß ist, ist eine chirurgische Behandlung mit Entfernung des Fragments oder Ruhigstellung mit einer interartikulären Schiene angezeigt. Dabei wird das Fragment entfernt und mit Nähten fixiert.
Funktionen des PCC
- Primäre Begrenzung der Tibialis-anterior-Luxation: 85 % Widerstand beim vorderen Schubladentest, wenn das Knie in 90 Grad Beugung gehalten wird.
- Sekundäre Begrenzung der Tibia-Rotation und Varus-Angulation: Valgus, wenn das Knie vollständig gestreckt ist.
- Propriozeptive Funktion: Vorhandensein von Mechanorezeptoren in den Ligamenten.
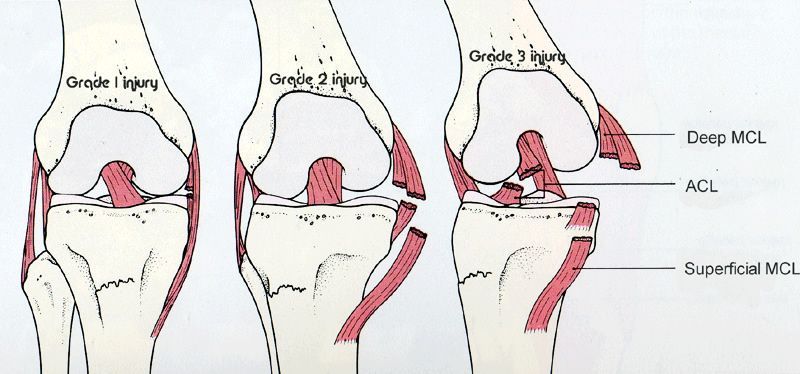
ISS-Verletzungen (Grad I-III) stellen eine besondere Herausforderung dar, da sie nach der Verletzung zu einer Steifheit im Knie führen. Die meisten Orthopäden behandeln die MCI-Verletzung zunächst (sechs Wochen lang) mit einer Knieorthese, um die Beweglichkeit einzuschränken. Während dieser Zeit durchläuft der Sportler ein umfassendes Rehabilitationsprogramm. Erst dann wird eine ACL-Rekonstruktion durchgeführt.
Knochenkontusionen und Mikrofrakturen
Ein subkortikaler Riss des trabekulären Knochens (Knochenkontusion) kann durch den Druck entstehen, der bei einem traumatischen Ereignis auf das Knie ausgeübt wird, und ist insbesondere mit einem gerissenen VKB verbunden. Begleitende Meniskus- und ISS-Verletzungen verstärken in der Regel das Fortschreiten der Knochenkontusion. Bei den auf der MRT beobachteten fokalen Signalanomalien im subchondralen Knochen (die auf Röntgenbildern nicht zu erkennen sind) handelt es sich vermutlich um Mikrofrakturen, Blutungen und Ödeme, ohne dass angrenzende Bereiche oder der Gelenkknorpel gestört sind. Knochenkontusionen können unabhängig von Band- oder Meniskusverletzungen auftreten.
Versteckte Knochenverletzungen wurden bei 84-98 % der Patienten mit einer gerissenen PCC festgestellt. Die meisten haben Verletzungen des lateralen Kompartiments, die entweder den lateralen Femurkondylus, das laterale Tibiaplateau oder beide betreffen. Obwohl sich die meisten Knochenverletzungen zurückbilden, können irreversible Veränderungen zurückbleiben. In der Literatur herrscht Unklarheit darüber, wie lange diese Knochenläsionen bestehen bleiben, aber es wurde berichtet, dass sie im MRT über viele Jahre hinweg bestehen bleiben können. Die Rehabilitation und Langzeitprognose kann bei Patienten mit ausgedehnten Knochenschäden und damit verbundenen Gelenkknorpelschäden ungewiss sein. In Fällen von schwerem Knochenimpingement wird empfohlen, die Rückkehr zur vollen Belastung hinauszuzögern, um eine weitere Zerstörung des subchondralen Knochens und eine weitere Verschlimmerung des Gelenkknorpelschadens zu verhindern.
Diagnostische Verfahren
Eine genaue Diagnose kann durch die folgenden Verfahren gestellt werden:
Körperliche Untersuchung, die die folgenden Untersuchungen umfasst:
Radiologische Untersuchung.
Bei Verdacht auf einen VKB-Riss sollten Röntgenaufnahmen des Kniegelenks in gerader und seitlicher Ansicht sowie in Patellaprojektion angefertigt werden. Die stehende, gestützte Ansicht ermöglicht eine Beurteilung des Gelenkspalts zwischen Oberschenkelknochen und Schienbein. Sie ermöglicht auch die Messung des intertrochantären Indentationsindex, der wichtige prognostische Werte für VKB-Risse liefert. Die Patellasehne und ihre Höhe werden auf einem seitlichen Röntgenbild gemessen. Auch ein Tunnelblick kann hilfreich sein. Das Merchant-Röntgenbild zeigt nicht nur den Gelenkspalt zwischen Oberschenkelknochen und Kniescheibe, sondern hilft auch bei der Feststellung, ob der Patient eine Kniescheibenverrenkung hat. Auf den Röntgenbildern sollte Folgendes vermerkt werden:
Der interkondyläre Indentationsindex ist das Verhältnis zwischen der Breite der interkondylären Kerbe und der Breite des distalen Oberschenkels in Höhe der Kniekehle, gemessen auf einer Röntgenaufnahme des Kniegelenks in Tunnelansicht. Der normale interkondyläre Indentationsindex beträgt 0,231 ± 0,044. Der interkondyläre Indentationsindex ist bei Männern größer als bei Frauen. Bei Athleten mit PCC-Verletzungen ohne Kontakt wurde festgestellt, dass der Inzisionsbreitenindex mindestens 1 Standardabweichung unter dem Mittelwert liegt, was bedeutet, dass jemand mit einer PCC-Verletzung wahrscheinlich einen kleinen Inzisionsbreitenindex im Vergleich zur Norm hat. Dieser wird mit einem Lineal parallel zur Gelenklinie gemessen. Die schmalste Stelle der Kerbe wird auf Höhe des Lineals gemessen. Bei chronischeren ACL-Verletzungen kann es zu einer verminderten interkondylären Eminenz, Hypertrophie oder Osteophytenbildung am Patellarand kommen.
Dies ist auch einer der Gründe, warum Frauen anfälliger für VKB-Verletzungen sind als Männer. Es wurde auch beobachtet, dass der Innenwinkel des lateralen Femurkondylus bei Sportlerinnen mit einem PCC-Riss signifikant höher war als bei Sportlerinnen ohne PCC-Riss. Die Breite der interkondylären Kerbe war bei Sportlerinnen mit einer VKB-Verletzung statistisch gesehen kleiner als bei Sportlerinnen ohne Verletzung. Außerdem wurde festgestellt, dass der Innenwinkel des lateralen Femurkondylus ein besserer Prädiktor für eine VKB-Ruptur bei jungen Handballerinnen war als die Breite der interkondylären Kerbe.
Arten der aseptischen Nekrose des Femurkondylus
Bei der Entwicklung einer aseptischen Nekrose des Femurkondylus lassen sich vier Stadien mit jeweils charakteristischen klinischen Anzeichen unterscheiden.
- Das erste Stadium ist durch mikroskopische Veränderungen des Knorpelgewebes gekennzeichnet, die keine äußeren Symptome hervorrufen.
- Im zweiten Stadium verspürt der Patient Beschwerden beim Gehen, Sitzen oder Stehen über einen längeren Zeitraum hinweg.
- Das dritte Stadium ist durch starke Schmerzen gekennzeichnet, die bei Bewegung auftreten und in Ruhe kaum abklingen.
- Das vierte Stadium geht mit einer schweren Nekrose des Knorpel- und Knochengewebes einher, die sich äußerlich durch starke Schmerzen und den vollständigen Verlust der Gelenkfunktion bemerkbar macht.
Symptome der Nekrose
Das Hauptsymptom der aseptischen Nekrose der lateralen und medialen Kondylen sind Schmerzen, die zunächst im Knie lokalisiert sind und sich mit fortschreitender Pathologie auf die Hüfte und die Leiste ausbreiten. Die Beschwerden und das Unbehagen sind bei körperlicher Aktivität deutlich stärker: Gehen, Laufen, Radfahren, Hocken. Mit der Zeit fangen die Schmerzen an, den Patienten auch im Ruhezustand oder während des Schlafs zu stören.
Ein charakteristisches Symptom der Krankheit ist die Morgensteifigkeit, die bei ausgedehnten Läsionen mehr als eine Stunde anhalten kann. Ein zusätzliches Symptom ist die Lahmheit und die daraus resultierende Veränderung des Gangbildes.
- Notwendigkeit der Fibula-Fixierung bei Tibiafrakturen 2016.02.05 Notwendigkeit der Fibula-Fixierung bei Tibiafrakturen
- Karikatur der Orthopädie Kiew, Ukraine 2015.07.02 Karikatur der Orthopädie Kiew, Ukraine
- Behandlung der Verrenkung des Sternumendes des Schlüsselbeins 2014.10.29 Behandlung der Verrenkung des Sternumendes des Schlüsselbeins
- Behandlung einer Klavikelluxation 2014.10.29 Behandlung einer Klavikelluxation 2014.10.29 Behandlung einer Klavikelluxation
- Behandlung von Frakturen des lateralen Endes des Schlüsselbeins 2014.10.29 Behandlung von Frakturen des lateralen Endes des Schlüsselbeins
- Intrakranielle Osteosynthese von Schlüsselbeinfrakturen 2014.10.29 Intrakranielle Osteosynthese von Schlüsselbeinfrakturen
- Behandlung von diaphysären Frakturen der Klavikula 2014.10.29 Behandlung von diaphysären Frakturen der Klavikula
- Behandlung von Klavikulafrakturen und Verrenkungen benachbarter Gelenke 2014.10.29 Behandlung von Klavikulafrakturen und Verrenkungen benachbarter Gelenke
- Postoperatives Management von Kahnbeinfrakturen 2014.10.29 Postoperatives Management von Kahnbeinfrakturen
- Chirurgischer Zugang bei der Behandlung von Kahnbeinfrakturen 2014.10.29 Chirurgischer Zugang bei der Behandlung von Kahnbeinfrakturen
Home ‚ Anfahrt ‚ Frakturen der unteren Extremität ‚ Behandlung von Frakturen des Schienbeins ‚ Behandlung von Frakturen des Schienbeinkondylus.
Im Falle einer erheblichen Hämarthrose wird das Gelenk punktiert, das Blut abgelassen und eine Novocainlösung in das Gelenk injiziert. Falls erforderlich, kann die Punktion wiederholt werden.
Behandlung von Frakturen des Schienbeinkondylus ohne Verrenkung. Es ist eine Streck- und Ruhigstellungsbehandlung möglich. Bei der Extensionsbehandlung wird ein System konstanter Adhäsionsspannung auf das Schienbein und den Oberschenkelknochen in einer moderaten physiologischen Stellung der Gliedmaßen angewendet. Mit therapeutischen Übungen wird nach 3-4 Wochen begonnen. Die Dauer der Traktion beträgt b-8 Wochen. Eine dosierte Belastung ist nach 2,5-3 Monaten zulässig, wobei die Frakturebene, die Gliedmaßenachse und das Gewicht des Patienten berücksichtigt werden. Die Funktionsfähigkeit kehrt nach 3,5-5 Monaten zurück.
Symptome
Die Symptomatik der Beschwerde ist recht symptomatisch:
- Schmerzen an der Stelle der Läsion;
- Hämarthrose;
- sichtbare Verformung;
- Beeinträchtigung der Funktion des Gelenks;
- seitliche Beweglichkeit des Knies;
- Beeinträchtigung der Durchblutung;
- deutliche Vergrößerung im Bereich des Knies;
- eingeschränkte gewohnheitsmäßige Bewegung;
- bei einer Frakturverrenkung eine deutliche seitliche Abweichung des Schienbeins.
Stellt der Betroffene die oben genannten Symptome fest, ist eine sofortige ärztliche Konsultation erforderlich.
Diagnose
Der Traumatologe führt eine visuelle Untersuchung des Patienten durch und erhebt die Krankengeschichte. Zur Bestätigung der Diagnose wird der Patient zu einer Röntgenaufnahme in Vorder- und Rückprojektion überwiesen. Diese Technik zeigt die Art des Bruchs und die Verschiebung der Fragmente.
Die Behandlungstechnik hängt von der Tiefe des Problems ab. Nach der Anästhesie und der endgültigen Diagnose wählt der Arzt eine Behandlungstechnik aus.
Liegt keine Verrenkung vor, werden die folgenden Techniken angewandt:
- Das Gelenk wird unter lokaler Anästhesie punktiert;
- Zur Stabilisierung wird ein Gipsverband angelegt;
- Nach einer gewissen Zeit werden Massagen und Physiotherapie empfohlen.
Bei einer Verrenkung führt der Arzt eine geschlossene Reposition durch, gefolgt von einer skelettalen Traktion.
Bei einer Dislokation der Fragmente ist ein chirurgischer Eingriff erforderlich. Der Chirurg setzt die Fragmente an ihren Platz und fixiert sie mit Metallvorrichtungen. Bei mehreren Fragmenten wird ein Ilizarov-Apparat verwendet.
Körperliche Betätigung wird nach einem individuellen Plan empfohlen.
Die beschriebenen Schmerzen können mit unangenehmen Komplikationen einhergehen, wie z. B. Verformungen der Gliedmaßen, deformierende Arthrose und arthrogene Kontrakturen. Sie alle werden durch Entzündungen, Durchblutungsstörungen und eine geschädigte Innervation des betroffenen Bereichs verursacht.
Lesen Sie mehr:- Мыщелка берцовой.
- Fraktur des seitlichen Gelenkkopfes.
- Osteophyt des Fersenbeins.
- Femorales Kollateralband.
- Verletzung des Tibiakondylus.
- Schienbein und Wadenbein.
- Hinteres Band des Fibulakopfes Latinus.
- Entzündung der Schienbeinrinde.
